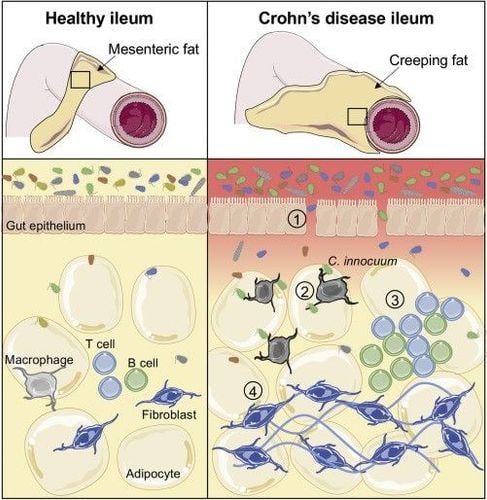
Bệnh Crohn là một dạng bệnh viêm ruột (IBD) đặc trưng bởi tổn thương xuyên thành và tổn thương nhảy. Bệnh có thể liên quan đến toàn bộ đường tiêu hóa (GI) nhưng các đoạn bị ảnh hưởng phổ biến nhất là hồi tràng và đại tràng cuối.
Bài viết được viết bởi ThS. BS Mai Viễn Phương - Trưởng đơn nguyên Nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Cơ sở lý luận xem xét bệnh Crohn là biểu hiện ở ruột của rối loạn chức năng toàn bạch huyết
Mặc dù cơ chế gây ra bệnh Crohn vẫn chưa được biết rõ, nhưng hệ thống miễn dịch bị rối loạn, hệ vi khuẩn đường ruột bị thay đổi, cơ địa dễ mắc bệnh và các yếu tố môi trường là những tác nhân chính gây ra bệnh này. Hiệu quả điều trị lâu dài của các loại thuốc thường dùng là không thỏa đáng và khoảng 80% bệnh nhân phải phẫu thuật sau 20 năm phát bệnh. Hơn nữa, các loại thuốc này có liên quan đến nhiều tác dụng phụ khác nhau và khả năng sinh miễn dịch không kiểm soát được.
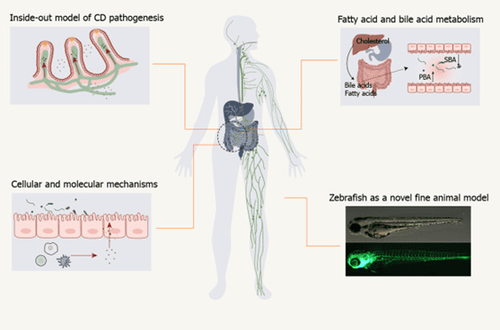
Sự chồng chéo một phần của hệ thống bạch huyết và cơ chế phân tử bệnh Crohn củng cố tương tác chéo
Một số con đường điều hòa trong hệ thống bạch huyết ruột có liên quan đến quá trình sinh bệnh của CD. Ví dụ, tín hiệu của yếu tố tăng trưởng nội mô mạch máu (VEGF)-C-thụ thể VEGF (VEGFR)3 rất quan trọng để duy trì chức năng bạch huyết ruột trong quá trình viêm. Ức chế VEGFR3 làm trầm trọng thêm các triệu chứng viêm đại tràng ở mô hình động vật.
Ngược lại, VEGF-C có chức năng bảo vệ trong viêm đại tràng thực nghiệm, gây ra sự gia tăng huy động tế bào viêm và thanh thải kháng nguyên vi khuẩn từ vị trí bị viêm đến các hạch bạch huyết dẫn lưu bằng bộ chuyển tín hiệu và chất hoạt hóa của đại thực bào phụ thuộc phiên mã 6. Các lacteal đóng vai trò quan trọng trong quá trình hấp thụ chất béo trong chế độ ăn uống và phản ứng miễn dịch của ruột và liên tục được tái tạo thông qua sự tăng sinh tế bào được trung gian bởi tín hiệu thông qua Notch và phối tử delta-like-4 (DLL4) của nó. Đáng chú ý là mức độ biểu hiện của gen liên quan đến tín hiệu Notch và DLL4 giảm ở chuột SAMP1 tự phát phát triển viêm hồi tràng giống CD
Thụ thể giống Toll 4 (TLR4) là một thành phần quan trọng của các con đường truyền tín hiệu viêm trong đường tiêu hóa. Một nghiên cứu trước đây cho thấy TLR4 được biểu hiện trên ruột non đóng vai trò quan trọng trong thực bào và chuyển vị vi khuẩn qua hàng rào ruột. Hoạt hóa TLR4 cũng làm trung gian cho những thay đổi bạch huyết mạc treo trong mô hình chuột DSS bị viêm đại tràng. Thành phần hạ lưu chính của con đường truyền tín hiệu TLR4, yếu tố hạt nhân-kappa B (NF-κB), cũng đóng vai trò quan trọng trong điều hòa viêm và sự hoạt hóa không phù hợp của nó đã được mô tả trong bệnh Crohn.
Vai trò của cytokine gây viêm
Các cytokine gây viêm do nhiều tế bào khác nhau sản xuất đóng vai trò trung tâm trong tình trạng viêm ruột do CD và góp phần gây rối loạn cấu trúc bạch huyết. IL-17 tuyển dụng bạch cầu trung tính, do đó làm tăng tính thấm của ruột.TNF là một yếu tố quan trọng trong CD và mối quan hệ chặt chẽ của nó với hệ bạch huyết đã được chứng minh. TNF cũng có thể phá vỡ dòng chảy bạch huyết và sự di chuyển của tế bào miễn dịch thông qua các van bạch huyết bị suy yếu và các cơ quan lymphoid bậc ba liên quan đến viêm hồi tràng. Đột biến NOD2 liên quan đến CD ảnh hưởng đến biểu hiện và xử lý IL-1β. IL-1β kích thích sự tăng sinh bạch huyết nhưng lại điều hòa giảm biểu hiện angiopoietin 1, góp phần làm suy yếu tính toàn vẹn của và rò rỉ từ các mạch bạch huyết.
Ngoài ra, IL-1β và IL-23 tham gia vào tính dẻo của ILC3-ILC1. IL-3 là một chất điều hòa quan trọng khác của sự phát triển bạch huyết, kiểm soát biểu hiện LYVE-1 và podoplanin. Đáng chú ý, sự giảm IL-3 có nguồn gốc từ tế bào đơn nhân trong lớp niêm mạc đã được quan sát thấy ở những bệnh nhân mắc bệnh CD. IL-6, do tế bào đơn nhân, đại thực bào và tế bào nội mô sản xuất, đóng vai trò quan trọng đối với tình trạng viêm ruột ở bệnh nhân CD vì nó kiểm soát sự cân bằng giữa tế bào T gây viêm và Treg.
Sự hiện diện của IL-6 và/hoặc IL-23 có thể kích thích sự biệt hóa của Treg thành tế bào Th17. Prox1 là yếu tố phiên mã đặc hiệu của bạch huyết và chuột loại bỏ gen Prox1 không phát triển bất kỳ cấu trúc mạch bạch huyết nào và bị rò rỉ bạch huyết nhiều hơn. Nồng độ Prox1 giảm có liên quan đến tình trạng tái phát sau phẫu thuật của bệnh CD. Nồng độ CCL21 và CCL19 cao hơn đã được phát hiện tại vị trí viêm ở những bệnh nhân mắc bệnh CD; các chemokine này tuyển dụng các DC trưởng thành và tế bào T đang tăng sinh thông qua chất phối tử của chúng, CCR7.
Lợi ích lâm sàng của việc xem bệnh Crohn là biểu hiện ruột của rối loạn chức năng toàn bạch huyết
Việc thừa nhận bệnh Crohn là biểu hiện ruột của rối loạn chức năng toàn bạch huyết có thể dẫn đến sự phát triển các phương pháp điều trị mới nhắm vào hệ thống bạch huyết. Do vai trò quan trọng của tín hiệu VEGFC-VEGFR3 trong quá trình hình thành mạch bạch huyết, việc sử dụng VEGFC giúp tăng cường chức năng bạch huyết và cải thiện tình trạng viêm đại tràng cấp tính và mãn tính ở các mô hình động vật. Tuy nhiên, một nghiên cứu khác cho thấy rằng điều trị bằng Protein ma trận oligomeric sụn – Angiopoietin-1 (COMP-Ang1) làm giảm viêm đại tràng do DSS gây ra bằng cách làm giảm quá trình hình thành mạch bạch huyết liên quan đến viêm và làm giảm thâm nhiễm đại thực bào, có liên quan đến việc ức chế biểu hiện VEGF-C và VEGF-D. Hơn nữa, một nghiên cứu cho thấy rằng artemisinin làm giảm quá trình hình thành mạch bạch huyết do viêm thông qua con đường VEGF-C/VEGFR3 và làm giảm viêm đại tràng ở các mô hình động vật.
Các tác nhân chống tiểu cầu có thể là mục tiêu đầy hứa hẹn cho bệnh Crohn dựa trên sự tham gia của tiểu cầu trong tình trạng viêm ruột. Một nghiên cứu trước đây cho thấy một kháng thể chống tiểu cầu, một chất ức chế GPIb, đã cải thiện tình trạng viêm đại tràng do DSS gây ra bằng cách thúc đẩy quá trình hình thành mạch bạch huyết và tăng mật độ mạch bạch huyết. Các tác nhân điều trị khác, chẳng hạn như chất ức chế Janus kinase, các phân tử chống dính và kháng IL-1β/6/23, có thể tác động đến hệ thống bạch huyết. Tuy nhiên, vẫn chưa rõ liệu những thay đổi được quan sát thấy trong hệ thống bạch huyết là nguyên nhân hay kết quả của sự cải thiện bệnh. Vì MLN là vị trí chính của bệnh sinh bệnh Crohn, việc cắt bỏ MLN, cũng như mạc treo, có liên quan đến việc giảm tái phát của bệnh Crohn hồi tràng-đại tràng.
Việc quản lý lâm sàng các hậu quả lâu dài của bệnh Crohn, chẳng hạn như xơ hóa và tắc nghẽn ruột, là một thách thức, và việc thiếu hiểu biết về các cơ chế cơ bản đã góp phần vào tình trạng thiếu các liệu pháp hiệu quả. Người ta cho rằng xơ hóa ở bệnh Crohn là hậu quả của phù ruột mãn tính, có thể do rối loạn chức năng bạch huyết, vì đã quan sát thấy lưu lượng bạch huyết giảm trong quá trình viêm mãn tính. Ngoài ra, các axit béo được giải phóng từ mỡ bò đã được báo cáo là thúc đẩy sự tăng sinh cơ , cho thấy vai trò tiềm tàng của mỡ bò trong xơ hóa và tắc nghẽn ở bệnh Crohn. Do đó, các phương pháp điều trị nhắm vào rối loạn chức năng bạch huyết cung cấp một phương tiện khả thi để kiểm soát xơ hóa ở những bệnh nhân mắc bệnh Crohn.
Kết luận
Nhiều bằng chứng cho thấy hệ thống bạch huyết đóng vai trò tích cực trong quá trình sinh bệnh, tiến triển và biến chứng của một số bệnh. Điều thú vị là các bệnh viêm do miễn dịch, bao gồm IBD, viêm khớp dạng thấp và viêm đường mật xơ cứng, nhấn mạnh các cơ chế thúc đẩy bệnh và các chiến lược điều trị chung của các bệnh này. Tương tự như vậy, khái niệm về bệnh Crohn là biểu hiện ở ruột của rối loạn chức năng toàn bạch huyết có thể thay đổi hiểu biết của chúng ta về khởi phát, tiến triển và điều trị bệnh.
Ví dụ, người ta đã chỉ ra rằng mật độ mạch bạch huyết tăng có thể xảy ra ngay cả ở những vùng không bị viêm. Quản lý lâm sàng các biểu hiện ngoài ruột (EIM) của bệnh Crohn từ lâu đã là một thách thức, khái niệm về rối loạn chức năng toàn bạch huyết có thể cung cấp một góc nhìn mới về sự hình thành và quản lý EIM. Tuy nhiên, các vấn đề chưa được giải quyết cần được điều tra thêm.
Tài liệu tham khảo
1. Swartz MA. The physiology of the lymphatic system. Adv Drug Deliv Rev. 2001;50:3–20.
2. Liao S, von der Weid PY. Inflammation-induced lymphangiogenesis and lymphatic dysfunction. Angiogenesis. 2014;17:325–334.
3. Yu-Wei Zhou, Yue Ren. Crohn’s disease as the intestinal manifestation of pan-lymphatic dysfunction: An exploratory proposal based on basic and clinical data. World J Gastroenterol. 2024 Jan 7; 30(1): 34–49.