Bị sốc phản vệ là một phản ứng dị ứng cấp tính và nghiêm trọng, có thể gây nguy hiểm đến tính mạng nếu không được cấp cứu kịp thời. Trong những trường hợp này, bệnh nhân cần được hỗ trợ hô hấp, tiêm Adrenalin, Glucagon hoặc chuyển đến khoa hồi sức cấp cứu để nhận thêm sự chăm sóc y tế chuyên sâu và kịp thời.
Bài viết được tư vấn chuyên môn bởi ThS.BS Tống Văn Hoàn - Khoa Hồi sức Cấp cứu - Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng.
1. Sốc phản vệ là gì?
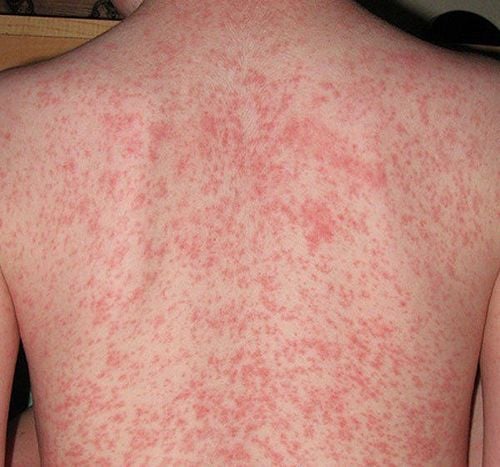
Sốc phản vệ là một phản ứng dị ứng cực kỳ nghiêm trọng và có thể đe dọa đến tính mạng, xuất hiện chỉ trong vài giây hoặc vài phút sau khi tiếp xúc với các chất dị ứng. Các nguyên nhân thường gặp gồm thuốc, nhựa mủ, nọc độc của ong, kiến hoặc thực phẩm như cá ngừ, tôm, trứng, sữa, khoai tây, đậu phộng và đậu nành.
Khi tiếp xúc với các dị nguyên này, hệ thống miễn dịch phản ứng bằng cách giải phóng một lượng lớn các chất trung gian hóa học, dẫn đến huyết áp giảm mạnh, làm hẹp đường thở và gây khó thở. Những dấu hiệu khi bị sốc phản vệ bao gồm:
- Cảm giác chóng mặt.
- Xây xẩm.
- Tay chân lạnh, vã mồ hôi.
- Tình trạng mạch nhanh và khó bắt.
- Phát ban trên da.
- Cảm giác buồn nôn và nôn.
Trong tình huống này, việc xử lý sốc phản vệ và can thiệp y tế kịp thời sẽ ngăn ngừa các biến chứng nguy hiểm, thậm chí tử vong.
2. Cấp cứu khi bị sốc phản vệ
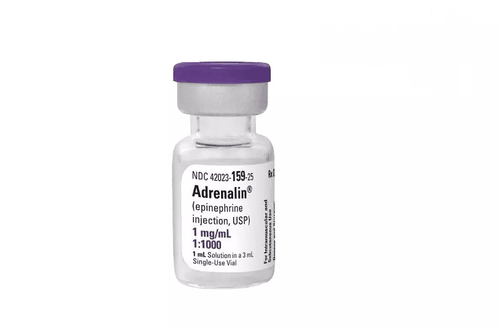
Khi xử lý tình trạng sốc phản vệ, điều cần thiết là cấp cứu ngay lập tức. Việc đầu tiên cần làm là ngừng mọi tiếp xúc với các dị nguyên như thuốc, máu và các chế phẩm từ máu, dịch truyền và các sản phẩm dùng để uống, bôi, nhỏ mắt. Sau đó, mọi người cần nhanh chóng thực hiện các biện pháp cấp cứu tại chỗ, bao gồm việc khôi phục chức năng tuần hoàn tại chỗ cho đến khi đảm bảo được đường thở (Airway), hô hấp (Breathing) và tuần hoàn (Circulation) bằng adrenalin, truyền dịch,... sau đó mới chuyển đi nơi khác.
2.1 Điều trị chung
Các phương pháp xử trí sốc phản vệ phụ thuộc vào mức độ nghiêm trọng của phản ứng. Các trường hợp nhẹ có thể sử dụng thuốc kháng histamin tiêm dưới da hoặc tiêm tĩnh mạch Methylprednisolon từ 40 đến 80mg.
Trong trường hợp nghiêm trọng, khi bệnh nhân có dấu hiệu khó thở hoặc tụt huyết áp, cần phải đặt bệnh nhân nằm ngửa, đầu thấp và chân được nâng cao để tăng cường tuần hoàn máu về tim. Adrenalin, liều từ 0,5 đến 1mg, nên được tiêm vào mặt trước bên đùi.
Đối với trẻ em bị sốc phản vệ, Adrenalin cần được pha loãng với 10ml nước cất và tiêm bắp theo liều lượng 0,01mg/kg cơ thể/lần. Việc tiêm này có thể lặp lại mỗi 10 đến 15 phút cho đến khi các triệu chứng thuyên giảm rõ rệt như huyết áp ổn định, mạch quay bắt rõ và giảm khó thở.
Nếu tiêm Adrenalin 1mg mỗi 5 phút không mang lại hiệu quả, mạch quay không bắt được, mọi người cần tiếp tục tiêm Adrenalin với liều 0,3 đến 0,5mg/lần sau mỗi 5 phút, tiêm qua đường tĩnh mạch đùi hoặc tĩnh mạch cảnh. Khi tình hình cải thiện và bắt được mạch thì chuyển sang truyền tĩnh mạch liên tục để duy trì hiệu quả.
2.2 Điều trị chuyên khoa khi bị sốc phản vệ
Trong quá trình điều trị hỗ trợ hô hấp cho bệnh nhân bị sốc phản vệ, mục tiêu chính là đảm bảo đường thở thông thoáng. Các bước điều trị hô hấp cần thực hiện bao gồm:
- Khai thông đường thở: Sử dụng các thiết bị như gọng kính hoặc mặt nạ oxy để cung cấp oxy cho bệnh nhân. Đối với trường hợp bị phù thanh quản nghiêm trọng, có thể cần thực hiện mở khí quản cấp cứu.
- Hỗ trợ thở: Trong tình huống khẩn cấp, bác sĩ có thể thực hiện bóp bóng Ambu có oxy hoặc sử dụng máy thở với 100% oxy trong giờ đầu tiên và điều chỉnh máy thở phù hợp với tình trạng cụ thể của từng bệnh nhân.
Trong khi đó, điều trị tuần hoàn bao gồm:
- Đặt đường truyền tĩnh mạch: Ưu tiên sử dụng tĩnh mạch ngoại vi, nhưng nếu không thành công, bác sĩ có thể chuyển sang đặt đường truyền trung tâm qua tĩnh mạch cảnh hoặc tĩnh mạch đùi.
- Truyền dịch: Nhanh chóng truyền dịch Natri clorua 0,9% từ 1 đến 2 lít, có thể kết hợp với dịch keo hoặc Haesteril 6% để ứng phó với hiện tượng giãn mạch và tăng tính thấm thành mạch, một vấn đề thường gặp khi bị sốc phản vệ.
- Adrenalin truyền tĩnh mạch liên tục: Bắt đầu từ liều 0,1 μg/kg và điều chỉnh liều lượng để duy trì huyết áp tâm thu trên 90mmHg.
Trong trường hợp xảy ra ngừng tim phổi khi bị sốc phản vệ, bác sĩ cần thực hiện các bước cấp cứu ngừng tim phổi theo phác đồ cơ bản hoặc chuyên sâu để nhanh chóng phục hồi chức năng tim mạch và hô hấp cho bệnh nhân.
3. Theo dõi và điều trị sau cấp cứu sốc phản vệ
3.1 Một số phương pháp điều trị bổ sung
Trong quá trình điều trị khi bị sốc phản vệ, bên cạnh việc sử dụng Adrenalin như một biện pháp cấp cứu chính, các phương pháp điều trị bổ sung cũng đóng vai trò quan trọng để kiểm soát và ổn định tình trạng bệnh nhân:
- Methylprednisolon có thể được tiêm tĩnh mạch với liều 1mg/kg mỗi 4 giờ hoặc Hydrocortison hemisuccinat 5mg/kg mỗi 4 giờ.
- Salbutamol hoặc Ventolin: Sử dụng xịt họng hoặc khí dung để giảm khó thở. Ngoài ra, các loại thuốc này có thể được kết hợp với Aminophylline để truyền bolus tĩnh mạch
- Kháng Histamin:
- Thuốc kháng Histamin H1: Có thể dùng để tiêm bắp Diphenhydramine (1-2 mg/kg) hoặc Promethazin (0,5-1mg/kg mỗi 6-8 giờ).
- Thuốc kháng Histamin H2: Có thể sử dụng Ranitidine (1-2 mg/kg).
- Kết hợp thuốc kháng H1 và H2 hiệu quả hơn so với việc sử dụng riêng lẻ để điều trị các biểu hiện da bị sốc phản vệ.
- Than hoạt và thuốc nhuận tràng: Nếu dị nguyên đi qua đường tiêu hóa, việc sử dụng các biện pháp này để giúp loại bỏ dị nguyên ra khỏi cơ thể.
- Băng ép: Áp dụng tại vị trí tiêm hoặc nơi tiếp xúc với nọc độc để ngăn chặn sự lan truyền của dị nguyên vào máu.

3.2 Theo dõi sau cấp cứu
Sau khi xử lý cấp cứu, việc theo dõi người bệnh là cực kỳ quan trọng:
- Phản vệ hai pha (biphasic): Tình trạng này có thể xuất hiện từ 1 đến 72 giờ sau phản ứng đầu tiên, với tỷ lệ từ 5-20% các trường hợp có thể phát triển phản vệ hai pha, trong đó khoảng 3% có thể cần can thiệp cấp cứu.
- Theo dõi sau cấp cứu: Nên kéo dài ít nhất 4-6 giờ sau sự cố và đặc biệt chú ý trong 72 giờ đầu. Những trường hợp có nguy cơ cao mắc phản vệ hai pha cần được nhập viện để theo dõi chặt chẽ.
- Nhập viện: Những trường hợp nặng cần hỗ trợ hô hấp liên tục hoặc những người phải tiêm Adrenalin hoặc Glucagon nên được nhập khoa hồi sức cấp cứu.
4. Tại sao adrenaline thường được dùng trong cấp cứu sốc phản vệ?
Trong quá trình điều trị khi bị sốc phản vệ, adrenaline tiêm bắp là biện pháp cơ bản có tính cấp cứu quan trọng, có khả năng cứu mạng người bệnh. Do đó, người bệnh cần chuẩn bị sẵn adrenaline trong mọi tình huống có nguy cơ cao bị sốc phản vệ như khi tiêm truyền, gây mê, gây tê hoặc tiếp xúc với các yếu tố dị ứng như ong đốt.
Adrenaline tác động lên thụ thể thần kinh giao cảm, giúp giải quyết các triệu chứng như giảm phù nề, tăng huyết áp và giãn các cơ trơn trong phế quản, từ đó làm giảm các triệu chứng của sốc phản vệ.
Tuy nhiên, mọi người cần lưu ý rằng adrenaline có thể gây ra các tác dụng phụ như run, đau ngực hoặc tăng nhịp tim, đặc biệt khi được tiêm qua đường tĩnh mạch. Một số trường hợp nhồi máu cơ tim được cho là có liên quan với việc sử dụng adrenaline trong điều trị sốc phản vệ, mặc dù chính bản thân sốc phản vệ cũng có thể là nguyên nhân gây ra biến chứng này.
Ngoài adrenaline, các thuốc khác như corticosteroid và các loại kháng histamine (ví dụ diphenhydramine và dimedrol) cũng hiệu quả trong việc điều trị các triệu chứng liên quan đến da và niêm mạc.
Việc nắm vững quy trình cấp cứu và xử lý kịp thời khi bị sốc phản vệ là điều cần thiết cho cả kỹ thuật viên y tế và bác sĩ. Việc cấp cứu phải được thực hiện ngay lập tức để nâng cao hiệu quả điều trị.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.