Bài viết được viết bởi TS. Hoàng Minh Đức - Trưởng nhóm Dự án sản xuất thử nghiệm, Viện nghiên cứu Tế bào gốc và Công nghệ gen Vinmec
Mặc dù các nghiên cứu chuyên sâu đã được thực hiện để hiểu rõ và sâu hơn về cơ chế bệnh sinh của Hội chứng suy hô hấp cấp (Acute Respiratory Distress Syndrome – ARDS), chưa có một phương pháp điều trị hay một loại thuốc nào có thể làm giảm tỷ lệ tử vong của ARDS.
Các phương pháp truyền thống tập trung vào các biện pháp hỗ trợ thông khí phổi, tăng cường hỗ trợ oxy cho bệnh nhân và làm giảm áp lực phổi thông qua các hỗ trợ từ bên ngoài.
Gần đây, ứng dụng điều trị Hội chứng suy hô hấp cấp đang trở thành một liệu pháp điều trị ứng dụng mới vì một số lý do như:
(1) Tế bào gốc trung mô là dòng tế bào gốc có đặc tính miễn dịch tốt, không gây kích ứng miễn dịch, thải ghép trong quá trình điều trị
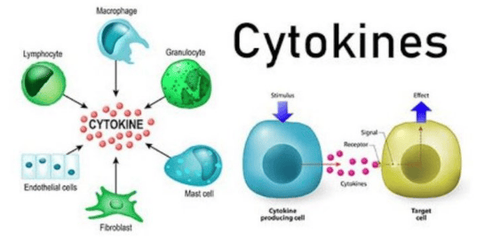
(2) Dòng tế bào gốc này có khả năng tiết ra các hoạt chất tham gia vào quá trình điều hòa phản ứng miễn dịch, làm giảm sự kích thích của các tế bào miễn dịch tại vị trí viêm, làm giảm tác nồng độ của các cytokines, và làm tái tạo các tế bào thành phế nang phổi
(3) Làm tăng khả năng phục hồi chức năng phổi thông qua khả năng làm giảm xơ phổi sau khi điều trị.

Trong báo cáo này sẽ giới thiệu đến quý khách hàng một công trình nghiên cứu đánh giá tính an toàn của liệu pháp ghép tế bào gốc trung mô từ tủy xương được thực hiện bởi các nhà khoa học tại Mỹ và được đăng trên tạp chí Y sinh uy tín hàng đầu thế giới là The Lancet Respiratory Medicine với tựa đề “Mesenchymal Stem (stromal) cells for treatment of ARDS: a phase 1 clinical trial”.
Đây là một nghiên cứu thử nghiệm lâm sàng đa trung tâm, nhãn mở, đánh giá nồng độ tế bào truyền cho bệnh nhân và là nghiên cứu đánh giá an toàn pha 1. Nghiên cứu được thực hiện ở 03 trung tâm lớn tại Mỹ bao gồm Bệnh viện Đại học California (San Francisco, Mỹ), Đại học Stanford, và Bệnh viện đa khoa Massachusetts (Boston, Mỹ) từ tháng 6 năm 2013 đến tháng 1 năm 2014. Các bệnh nhân tham gia nghiên cứu phải được chuẩn đoán mắc hội chứng suy hô hấp cấp (ARDS) theo thang đánh giá Berlin 2012 với mức độ từ trung bình đến nặng.
Tổng cộng có 09 bệnh nhân đủ tiêu chuẩn tham gia nghiên cứu. Các bệnh nhân này được phân ra 03 nhóm (mỗi nhóm 03 người): nhóm thứ 1 điều trị ARDS với liều truyền thấp (1 triệu tế bào gốc trung mô/kg cân nặng BN), nhóm thứ 2 điều trị ARDS với liều truyền trung bình (5 triệu tế bào gốc trung mô/kg cân nặng BN), và nhóm thứ 3 được truyền liều tế bào cao (10 triệu tế bào gốc trung mô/kg cân nặng BN). Đường truyền tế bào gốc là đường tĩnh mạch ngoại vi.

Nguồn tế bào gốc được thu thập từ tủy xương của người khỏe mạnh và nuôi cấy tăng sinh trong Phòng thí nghiệm để đạt đủ số lượng tế bào truyền cho bệnh nhân. Vì đây là liệu pháp tế bào sử dụng nguồn tế bào của người khỏe mạnh truyền cho người bệnh ARDS, nên được gọi là dị ghép đồng loài (allogeneic transplantation).
Sau khi truyền tế bào gốc, các bệnh nhân được theo dõi liên tục trong vòng 48 giờ và tái khám tại các thời điểm 3, 7, 14 ngày sau truyền tế bào gốc. Tại thời điểm 6 tháng sau ghép, bệnh nhân được gọi đến để đánh giá cuối cùng. Một số chức năng hô hấp cũng được đánh giá chi tiết trong nghiên cứu để xác nhận khả năng phục hồi của bệnh nhân sau ghép tế bào gốc.
Kết quả của nghiên cứu cho thấy tất cả các bệnh nhân phản ứng tốt với tế bào gốc, không có các biến cố bất lợi và biến cố bất lợi nghiêm trọng xảy ra trong và sau khi truyền tế bào gốc. Không ghi nhận bất kỳ trường hợp nào suy hô hấp, suy tim, hay có các vấn đề về tim mạch sau khi truyền tế bào gốc. Đặc biệt, nhịp tim, huyết áp, áp lực động mạch phổi và oxy bão hòa trong máu không thay đổi sau khi truyền tế bào gốc ở cả 3 liều truyền.
Thêm vào đó, không bệnh nhân nào có dấu hiệu sốc phản vệ ở cả 3 nhóm sau khi truyền tế bào gốc. Về đánh khả năng điều trị của liệu pháp, do đây là nghiên cứu thử nghiệm lâm sàng pha 1 với cỡ mẫu là 9 bệnh nhân, do vậy việc đánh giá khả năng điều trị còn nhiều hạn chế.

Mặc dù bệnh nhân có cải thiện về chức năng hô hấp theo chỉ số tổn thương phổi, chỉ số đánh giá suy đa tạng SOFA (Sequential organ Failure Assessment) không thay đổi nhiều sau ghép TBG.
Một số hạn chế của nghiên cứu này đó là số lượng bệnh nhân tham gia còn nhỏ, dẫn đến các kết quả đánh giá hiệu quả chưa có ý nghĩa về mặt xác suất thống kê. Với một thời gian đánh giá ngắn, 6 tháng, không thể đưa ra kết luận về tính an toàn dài hạn của liệu pháp.
Ngoài ra, việc truyền tế bào gốc ở bệnh nhân ARDS cũng đối mặt với nhiều thử thách vì phụ thuộc nhiều vào thể trạng của bệnh nhân, các bệnh lý nền, nhiễm trùng cơ hội làm cho tình trạng bệnh nhân không ổn định trước khi ghép tế bào gốc.
Qua nghiên cứu này, chúng ta thấy rằng ghép tế bào gốc kể cả với liều truyền cao (10 triệu tế bào/kg cân nặng) không gây ra bất kỳ biến chứng nào ở bệnh nhân chẩn đoán ARDS trung bình và nặng theo thang Berlin 2012. Không một biến cố bất lợi nghiêm trọng nào được ghi nhận sau 6 tháng truyền TBG.
Kết quả này cho thấy tính khả thi trong việc điều trị bệnh nhân ARDS bằng phương pháp tế bào gốc, gợi ra một hướng đi sâu hơn để đánh giá tính an toàn và hiệu quả của liệu pháp với số lượng bệnh nhân nhiều hơn và có nhóm chứng.
Một thí nghiệm lâm sàng ngẫu nhiên, có nhóm chứng, pha 2 để đánh giá tính an toàn và hiệu quả của liệu pháp TBG là cần thiết để có thể ứng dụng rộng rãi liệu pháp này trong tương lai.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.