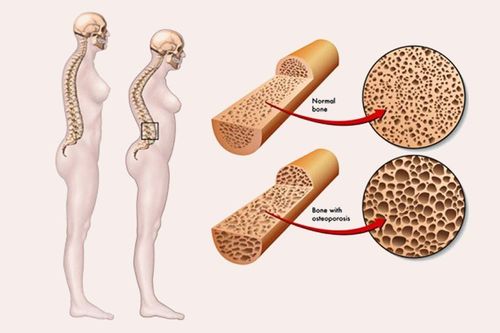
Từ “loãng xương” có nghĩa là “xương xốp”. Đây là một căn bệnh làm suy yếu xương và nếu mắc phải, bạn sẽ có nhiều nguy cơ bị gãy xương đột ngột và không mong muốn. Loãng xương có nghĩa là bạn mất xương, có ít khối lượng và sức mạnh của xương hơn. Hiện nay, có nhiều loại thuốc tăng tạo xương để phòng ngừa mất xương hay điều trị loãng xương. Vậy, những lưu ý khi dùng thuốc tăng tạo xương là gì? Hãy cùng đọc thêm bài viết dưới đây để hiểu rõ hơn.
Ước tính có khoảng 200 triệu người bị loãng xương trên khắp thế giới. Mặc dù bệnh loãng xương xảy ra ở cả nam và nữ nhưng phụ nữ có nguy cơ mắc bệnh cao gấp 4 lần nam giới. Sau 50 tuổi, một trong hai phụ nữ và một trong bốn nam giới sẽ bị gãy xương liên quan đến loãng xương trong cuộc đời của họ. 30% khác có mật độ xương thấp khiến họ có nguy cơ bị loãng xương. Tình trạng này được gọi là chứng loãng xương.
Loãng xương là nguyên nhân gây ra hơn hai triệu ca gãy xương mỗi năm và con số này đang tiếp tục tăng lên. Có những bước bạn có thể thực hiện để ngăn ngừa loãng xương xảy ra. Các phương pháp điều trị cũng có thể làm chậm tốc độ mất xương nếu bạn bị loãng xương.
1. Điều trị loãng xương là gì?
Khoảng thời gian khi bạn còn trẻ đến lúc bạn 30 tuổi, cơ thể bạn thường tạo ra nhiều xương hơn so với lượng xương mất đi. Sau 35 tuổi, quá trình phân hủy xương diễn ra nhanh hơn quá trình tích tụ xương, làm mất dần khối lượng xương. Nếu bạn bị loãng xương, bạn sẽ mất khối lượng xương với tốc độ lớn hơn. Sau khi mãn kinh, tốc độ phân hủy xương còn diễn ra nhanh hơn.
Khi chúng ta già đi, quá trình tu sửa có thể trở nên mất cân bằng. Xương cũ bị loại bỏ nhiều hơn xương mới được tạo ra. Theo thời gian, điều này khiến xương yếu đi và dễ gãy hơn. Nhiều trường hợp có thể gây ra tình trạng tái tạo xương không cân bằng bao gồm thay đổi nội tiết tố, một số loại thuốc, không hoạt động kéo dài cũng như các bệnh khác.
Xương cũng có thể được hấp thụ lại để thay thế các khoáng chất thiết yếu bị thiếu trong máu. Điều này xảy ra khi không có đủ canxi trong chế độ ăn uống. Kết quả của các quá trình này đều giống nhau đó là: Xương suy yếu chậm nhưng ổn định, cuối cùng có thể dẫn đến loãng xương và gãy xương.
Mục tiêu của liệu pháp điều trị loãng xương là cố gắng khôi phục sự cân bằng của quá trình tái hấp thu và hình thành. Nó có thể được thực hiện bằng cách làm chậm quá trình tái hấp thu thông qua việc sử dụng thuốc chống biến dạng hoặc bằng cách thúc đẩy sự hình thành xương bằng cách sử dụng thuốc đồng hóa.
2. Thuốc điều trị loãng xương hay thuốc tăng tạo xương
Tất cả những loại thuốc này làm giảm khả năng bị gãy xương dễ gãy. Chúng có nhiều loại, từ viên nén hàng ngày đến truyền tĩnh mạch hàng năm. Không có loại thuốc nào là tốt nhất cho tất cả mọi người.
2.1. Alendronate Natri hoặc Alendronate Natri cộng với Vitamin D3 (Fosamax®, Fosamax Plus D và Binosto TM)
Alendronate được phê duyệt để phòng ngừa và điều trị loãng xương ở phụ nữ sau mãn kinh và điều trị loãng xương ở nam giới. Nó cũng được chấp thuận để điều trị loãng xương do glucocorticoid ở nam giới và phụ nữ do sử dụng lâu dài các loại thuốc steroid (ví dụ như prednisone và cortisone). Alendronate làm giảm quá trình mất xương, tăng mật độ xương và giảm nguy cơ gãy xương sống và gãy xương hông.
Để phòng ngừa, alendronate được dùng hàng ngày dưới dạng viên 5 mg hoặc hàng tuần dưới dạng viên 35mg. Để điều trị, nó được dùng hàng ngày dưới dạng viên nén 10 mg, hàng tuần dưới dạng viên nén 70mg (có hoặc không có vitamin D3) hoặc hàng tuần dưới dạng viên sủi bọt 70mg. Liều hàng tuần với vitamin D3 chứa 2.800 IU hoặc 5.600 IU vitamin D3.
Viên alendronate phải được uống đầu tiên vào buổi sáng sau khi thức dậy và lúc bụng đói. Nó được khuyến cáo là uống toàn bộ viên thuốc với khoảng 200ml nước lọc, ít nhất 30 phút trước khi ăn hoặc uống bất cứ thứ gì. Viên sủi bọt Binosto phải được hòa tan trong 120ml nước lọc. Bệnh nhân phải giữ tư thế thẳng (ngồi, đứng hoặc đi bộ) trong khoảng thời gian 30 phút này. Liều lượng cẩn thận này là cần thiết để đảm bảo rằng alendronat được hấp thụ và giảm thiểu nguy cơ kích ứng thực quản.
Alendronate với 2.800 IU hoặc 5.600 IU vitamin D3 là một lựa chọn khác cho nguồn cung cấp vitamin D. Alendronate hàng tuần với 2.800 IU vitamin D3 tương đương với việc uống 400 IU mỗi ngày, trong khi alendronate hàng tuần với 5.600 IU vitamin D3 là tương đương với việc dùng 800 IU mỗi ngày. Vitamin D3 còn được gọi là cholecalciferol.
2.2. Ibandronate Natri (Boniva®)
Ibandronate được chấp thuận để phòng ngừa và điều trị loãng xương ở phụ nữ sau mãn kinh. Ibandronate làm giảm tỷ lệ gãy xương sống. Đối với cả phòng ngừa và điều trị, ibandronate được thực hiện mỗi tháng một lần dưới dạng viên nén 150mg. Để điều trị, nó cũng có sẵn dưới dạng tiêm tĩnh mạch (IV) 3mg ba tháng một lần.
Ibandronate đường uống nên được thực hiện vào cùng một ngày mỗi tháng, vào buổi sáng sau khi thức dậy và lúc bụng đói. Nó được khuyến cáo là uống toàn bộ viên thuốc với khoảng 200ml nước lọc, ít nhất 60 phút trước khi ăn hoặc uống bất cứ thứ gì. Bệnh nhân phải giữ tư thế thẳng (ngồi, đứng hoặc đi bộ) trong thời gian 60 phút này. Để hấp thu đầy đủ ibandronate và giảm thiểu nguy cơ kích ứng thực quản.
Liều thứ tư sẽ do sự chỉ định của bác sĩ. Bệnh nhân cần được xét nghiệm máu (creatinine huyết thanh) để xác nhận rằng chức năng thận vẫn bình thường trước mỗi lần tiêm IV.
2.3. Natri Risedronate (Actonel®, Atelvia)
Risedronate (Actonel) được phê duyệt để phòng ngừa và điều trị loãng xương ở phụ nữ sau mãn kinh và điều trị loãng xương ở nam giới. Nó cũng được chấp thuận để phòng ngừa và điều trị loãng xương do glucocorticoid ở nam giới và phụ nữ do sử dụng lâu dài các loại thuốc steroid (ví dụ như prednisone và cortisone).
Risedronate làm chậm quá trình mất xương, tăng mật độ xương và giảm nguy cơ gãy xương sống và không gãy xương, bao gồm cả gãy xương hông.
Để phòng ngừa và điều trị, risedronate được dùng hàng ngày dưới dạng viên 5 mg, hàng tuần dưới dạng viên 35mg có sẵn hoặc không có viên canxi cacbonat riêng biệt, hoặc hàng tháng dưới dạng viên 150mg.
Viên nén Actonel cần được thực hiện đầu tiên vào buổi sáng sau khi thức dậy và lúc bụng đói. Nó được khuyến cáo là uống toàn bộ viên thuốc với khoảng 200ml nước lọc, ít nhất 30 phút trước khi ăn hoặc uống bất cứ thứ gì. Thuốc Atelvia cần được uống ngay sau khi ăn sáng với ít nhất 120ml nước lọc. Bệnh nhân phải giữ tư thế thẳng (ngồi, đứng hoặc đi bộ) ít nhất 30 phút sau khi dùng Actonel hoặc Atelvia để cho phép hấp thu đầy đủ và giảm thiểu nguy cơ kích ứng thực quản.
2.4. Axit Zoledronic (Reclast®)
Axit zoledronic được chấp thuận để phòng ngừa và điều trị loãng xương ở phụ nữ sau mãn kinh. Nó cũng được chấp thuận để tăng khối lượng xương ở nam giới bị loãng xương và để ngăn ngừa gãy xương lâm sàng mới ở những bệnh nhân mới bị gãy xương hông do chấn thương nhẹ. Năm 2009, nó đã được phê duyệt để phòng ngừa và điều trị loãng xương do glucocorticoid ở nam giới và phụ nữ do sử dụng lâu dài các loại thuốc steroid (ví dụ như prednisone và cortisone).
Axit zoledronic được tiêm mỗi năm một lần hoặc hai năm một lần dưới dạng truyền tĩnh mạch (IV) để điều trị loãng xương. Axit zoledronic làm tăng mật độ xương và giảm tỷ lệ gãy xương sống, gãy xương hông.
Bác sĩ sẽ chỉ định tiêm axit zoledronic dưới dạng tiêm tĩnh mạch (IV) với liều 5mg tại cơ sở y tế. Bệnh nhân cần xét nghiệm máu để kiểm tra creatinin và độ thanh thải creatinin trước mỗi liều IV để đảm bảo chức năng thận vẫn bình thường.
2.5. Denosumab (Prolia)
Denosumab được FDA chấp thuận để điều trị loãng xương ở phụ nữ sau mãn kinh có nguy cơ gãy xương cao và tăng khối lượng xương ở nam giới bị loãng xương có nguy cơ gãy xương cao. Thuốc cũng được chấp thuận để tăng khối lượng xương ở nam giới đang điều trị bằng liệu pháp khử androgen đối với bệnh ung thư tuyến tiền liệt, những người có nguy cơ gãy xương cao và để tăng khối lượng xương ở phụ nữ có nguy cơ gãy xương cao khi điều trị bằng thuốc ức chế aromatase đối với bệnh ung thư vú.
Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt việc sử dụng Prolia® (denosumab) để điều trị loãng xương do glucocorticoid (GIOP) ở nam giới và phụ nữ có nguy cơ gãy xương cao, được xác định là có tiền sử gãy xương do loãng xương, có nhiều yếu tố nguy cơ, cho người bị gãy xương, hoặc những bệnh nhân đã thất bại hoặc không dung nạp với liệu pháp điều trị loãng xương có sẵn khác. Sự chấp thuận này dựa trên dữ liệu từ một nghiên cứu Giai đoạn 3 cho thấy những bệnh nhân đang điều trị bằng glucocorticoid được dùng Prolia có mật độ khoáng xương (BMD) cao hơn so với những người được dùng thuốc so sánh tích cực (risedronate).
Denosumab là chất ức chế phối tử RANK/ kháng thể đơn dòng của người. Denosumab làm tăng mật độ xương và giảm tỷ lệ gãy xương sống không phải cột sống, bao gồm cả gãy xương hông. Nó được chỉ định tiêm mỗi 6 tháng 1 lần.
Phản ứng phụ
Denosumab có thể làm giảm nồng độ canxi trong máu. Nếu nồng độ canxi trong máu thấp trước khi dùng denosumab thì mức canxi thấp phải được điều chỉnh trước khi cho thuốc, không thì bệnh sẽ trở nên tồi tệ hơn. Bệnh nhân cần xét nghiệm máu sau mỗi lần dùng thuốc để xác nhận nồng độ canxi trong máu không thấp bất thường. Các dấu hiệu của mức canxi thấp bao gồm co thắt, co giật hoặc chuột rút ở các cơ; tê và ngứa ran ở ngón tay, ngón chân hoặc quanh miệng. Nếu thấy bất kỳ triệu chứng nào ở trên khi dùng thuốc này, bệnh nhân nên liên hệ với bác sĩ. Tuy nhiên, hầu hết bệnh nhân có mức canxi thấp không có những dấu hiệu này.
Những người có hệ thống miễn dịch yếu hoặc dùng các loại thuốc khác ảnh hưởng đến hệ thống miễn dịch có thể tăng nguy cơ bị nhiễm trùng nghiêm trọng với denosumab. Ngay cả những bệnh nhân không có vấn đề về hệ thống miễn dịch cũng có nguy cơ mắc một số bệnh nhiễm trùng như da cao hơn. Bệnh nhân nên liên hệ với bác sĩ ngay lập tức nếu có dấu hiệu nhiễm trùng. Những dấu hiệu này có thể bao gồm sốt, ớn lạnh, da đỏ và sưng lên, da nóng hoặc đau khi chạm vào, đau dữ dội ở bụng, đau hoặc rát khi đi tiểu hoặc đi tiểu thường xuyên hơn và với số lượng ít.
Denosumab cũng có thể gây phát ban trên da. Gọi cho bác sĩ ngay nếu bạn nhận thấy bất kỳ triệu chứng bất thường nào liên quan đến da. Bất kỳ cảm giác khó chịu hoặc đau ở háng hoặc đùi nào cũng phải được thông báo cho bác sĩ của bạn, cũng như bất kỳ tổn thương răng miệng nào chưa được chữa lành. Bệnh nhân nên chăm sóc răng miệng tốt trong thời gian điều trị và nên được bác sĩ hoặc nha sĩ khám răng miệng trước khi bắt đầu dùng thuốc.
2.6. Calcitonin-Cá hồi (Fortical® và Miacalcin®)
Calcitonin là một loại hormone tổng hợp để điều trị chứng loãng xương ở phụ nữ sau mãn kinh, những người sau mãn kinh ít nhất 5 năm khi các loại thuốc khác không phù hợp. Hormone này có liên quan đến quá trình điều chỉnh canxi và chuyển hóa xương.
Calcitonin làm chậm quá trình phân hủy xương và tăng mật độ xương ở cột sống. Nó làm giảm nguy cơ gãy xương cột sống nhưng không được chứng minh là làm giảm nguy cơ không phải gãy xương sống hoặc gãy xương hông.
Calcitonin có sẵn dưới dạng xịt mũi (200 IU mỗi ngày) hoặc tiêm 100 IU mỗi ngày dưới dạng tiêm dưới da hoặc tiêm bắp.
Phản ứng phụ
Các tác dụng phụ thường gặp với calcitonin ở mũi là chảy nước mũi, nhức đầu, đau lưng và chảy máu cam. Calcitonin dạng tiêm có thể gây ra phản ứng dị ứng và các tác dụng phụ khó chịu bao gồm đỏ bừng mặt và tay, đi tiểu nhiều, buồn nôn và phát ban trên da.
Do có thể có mối liên hệ giữa ung thư và việc sử dụng calcitonin nên cần trao đổi thường xuyên với bác sĩ khi dùng thuốc này.
2.7. Liệu pháp Hormone mãn kinh (MHT)
Liệu pháp hormone mãn kinh (MHT) được chấp thuận để ngăn ngừa loãng xương ở phụ nữ sau mãn kinh. MHT làm giảm sự mất xương, tăng mật độ xương ở cả cột sống và hông, đồng thời giảm nguy cơ gãy xương hông, cột sống và các bệnh khác ở phụ nữ sau mãn kinh. MHT cũng làm giảm các triệu chứng mãn kinh.
MHT thường có sẵn dưới dạng viên nén hoặc miếng dán da (thẩm thấu qua da) và ở các dạng khác và với nhiều liều lượng khác nhau.
Phản ứng phụ
Khi chỉ sử dụng estrogen, nó có thể làm tăng nguy cơ phát triển ung thư niêm mạc tử cung của phụ nữ (ung thư nội mạc tử cung). Để giảm nguy cơ này, các bác sĩ kê đơn hormone progesterone kết hợp với estrogen (liệu pháp hormone hoặc HT) cho những phụ nữ có tử cung. Liệu pháp estrogen (ET) được chỉ định cho những phụ nữ đã cắt tử cung. Các tác dụng phụ có thể bao gồm chảy máu âm đạo ở phụ nữ có tử cung trên HT, căng tức vú và bệnh túi mật.
Nghiên cứu của Sáng kiến Sức khỏe Phụ nữ (WHI) đã xác nhận rằng một loại HT, Prempro® (được cung cấp cho phụ nữ trung bình đã mãn kinh hơn mười năm), làm giảm nguy cơ gãy xương hông và các bệnh khác, cũng như ung thư ruột kết. Tuy nhiên, nó có liên quan đến việc tăng nhẹ nguy cơ ung thư vú, đột quỵ, đau tim, đông máu tĩnh mạch và suy giảm nhận thức (tinh thần). Mặc dù ET có liên quan đến sự gia tăng tương tự về nguy cơ đột quỵ, đông máu tĩnh mạch và suy giảm nhận thức nhưng nó không làm tăng nguy cơ ung thư vú hoặc các cơn đau tim.
Phụ nữ mãn kinh sớm hoặc buồng trứng của họ bị cắt bỏ ở độ tuổi 30 hoặc đầu 40 có thể được hưởng lợi từ MHT liều thấp. Kết quả của nghiên cứu WHI không áp dụng cho phụ nữ trong độ tuổi này. Những phụ nữ đã từng bị ung thư vú hoặc có nguy cơ cao bị ung thư vú không nên xem xét MHT.
Theo FDA, phụ nữ sau mãn kinh nên cân nhắc các loại thuốc điều trị loãng xương khác trước khi dùng MHT để ngăn ngừa loãng xương. Vì sử dụng estrogen có những rủi ro, phụ nữ nên thảo luận với bác sĩ để xem liệu lợi ích có lớn hơn nguy cơ hay không. Phụ nữ quyết định dùng MHT nên dùng liều thấp nhất có thể trong thời gian ngắn nhất để kiểm soát các triệu chứng mãn kinh và đạt được mục tiêu mong muốn. Khi ngừng điều trị MHT, quá trình mất xương có thể diễn ra nhanh chóng và các loại thuốc khác nên được cân nhắc để duy trì sự gia tăng mật độ xương.
2.8. Raloxifene (Evista®)
Raloxifene được chấp thuận để phòng ngừa và điều trị loãng xương ở phụ nữ sau mãn kinh. Nó nằm trong một nhóm thuốc được gọi là chất chủ vận / chất đối kháng estrogen đã được phát triển để cung cấp các tác dụng có lợi của estrogen mà không có tất cả các nhược điểm tiềm ẩn. Nó không phải là estrogen, cũng không phải là hormone. Raloxifene đôi khi được gọi là chất điều biến thụ thể estrogen chọn lọc (SERM).
Raloxifene làm giảm nguy cơ gãy xương cột sống. Không có dữ liệu nào cho thấy raloxifene làm giảm nguy cơ gãy xương hông và các bệnh lý không liên quan đến cột sống khác. Để phòng ngừa và điều trị, raloxifene được dùng hàng ngày dưới dạng viên nén 60mg, cùng hoặc không với bữa ăn.
Raloxifene dường như làm giảm 65% nguy cơ ung thư vú phụ thuộc vào estrogen trong 8 năm. Nó được FDA chấp thuận để giảm nguy cơ ung thư vú xâm lấn ở phụ nữ sau mãn kinh bị loãng xương và ngay cả ở những phụ nữ không bị loãng xương có nguy cơ cao bị ung thư vú. Raloxifene không làm giảm nguy cơ bệnh mạch vành.
Phản ứng phụ
Các tác dụng phụ bao gồm bốc hỏa, chuột rút ở chân và tăng nguy cơ hình thành huyết khối tĩnh mạch sâu (cục máu đông). Các tác dụng phụ khác bao gồm sưng tấy và các triệu chứng giống cúm tạm thời. Raloxifene không liên quan đến các bệnh về tử cung hoặc buồng trứng và không ảnh hưởng đến chức năng nhận thức (tâm thần).
Phụ nữ có nguy cơ bị đột quỵ không nên dùng Raloxifene. Điều này bao gồm những phụ nữ đã từng bị đột quỵ trước đó, cơn thiếu máu cục bộ thoáng qua (TIAs), rung nhĩ (một loại nhịp tim bất thường nghiêm trọng) hoặc tăng huyết áp không kiểm soát được (huyết áp cao).
2.9. Phức hợp Estrogen chọn lọc ở mô: Estrogen liên hợp / Bazedoxifene (Duavee®)
Sự kết hợp của estrogen liên hợp và bazedoxifene được chấp thuận cho những phụ nữ bị bốc hỏa từ trung bình đến nặng liên quan đến mãn kinh và cũng để ngăn ngừa loãng xương sau mãn kinh. Thuốc kết hợp estrogen với bazedoxifene, một chất chủ vận / đối kháng estrogen (còn gọi là SERM). Ở phụ nữ từ 1 đến 5 năm sau mãn kinh, sử dụng thuốc kết hợp này làm tăng mật độ khoáng xương cột sống trung bình sau 12 tháng so với những người không dùng thuốc. Mật độ chất khoáng của xương hông cũng tăng lên sau 12 tháng so với những người không dùng thuốc.
Mỗi viên thuốc hàng ngày chứa 0,45mg estrogen liên hợp và 20mg bazedoxifene và có thể uống bất kể bữa ăn.
Estrogen liên hợp / bazedoxifene chỉ nên được sử dụng cho phụ nữ sau mãn kinh mà vẫn còn tử cung. Bazedoxifene trong thuốc này làm giảm nguy cơ phát triển quá mức của niêm mạc tử cung có thể xảy ra với thành phần estrogen. Do đó, phụ nữ dùng thuốc này không cần dùng progestin.
Khi được sử dụng để ngăn ngừa loãng xương do mãn kinh, hãy nói chuyện với bác sĩ của bạn về việc liệu một phương pháp điều trị hoặc thuốc khác không có estrogen có thể tốt hơn cho bạn hay không. Ngoài ra, bạn nên dùng thuốc này trong thời gian ngắn nhất có thể và chỉ trong thời gian cần điều trị.
Phản ứng phụ
Bởi vì nó có chứa estrogen, các biện pháp phòng ngừa và cảnh báo tương tự đối với estrogen áp dụng cho các estrogen liên hợp / bazedoxifene. Những phụ nữ không thể dùng estrogen hoặc liệu pháp hormone không nên dùng estrogen liên hợp / bazedoxifene. Các tác dụng phụ có thể bao gồm co thắt cơ, buồn nôn, đau và chóng mặt.
2.10. Teriparatide Hormone tuyến cận giáp (PTH) (1-34) (Forteo®)
Teriparatide, một loại hormone tuyến cận giáp, được chấp thuận để điều trị loãng xương ở phụ nữ sau mãn kinh và ở nam giới, những người có nguy cơ gãy xương cao. Nó cũng được chấp thuận để điều trị chứng loãng xương ở nam giới và phụ nữ, những người có nguy cơ gãy xương cao do dùng thuốc steroid trong thời gian dài. Thuốc này xây dựng lại xương và làm tăng đáng kể mật độ khoáng của xương. Teriparatide làm giảm nguy cơ gãy xương sống và không gãy xương.
Teriparatide được tự sử dụng dưới dạng tiêm hàng ngày dưới da từ một cây bút nạp sẵn có chứa nguồn thuốc dùng trong bốn tuần. Nó có thể được thực hiện trong tối đa hai năm. Vào cuối hai năm, quá trình mất xương có thể diễn ra nhanh chóng. Để giữ được lợi ích của việc điều trị bằng teriparatide, hầu hết các chuyên gia khuyên bệnh nhân nên bắt đầu dùng thuốc chống đau bụng ngay sau khi kết thúc liệu pháp teriparatide.
Phản ứng phụ
Các tác dụng phụ có thể bao gồm chuột rút ở chân, buồn nôn và chóng mặt. Có thể xảy ra sự gia tăng thấp nhất trong huyết thanh và canxi trong nước tiểu nhưng không có ghi nhận nào về sự gia tăng nguy cơ sỏi thận.
Trong các nghiên cứu trên động vật được thực hiện trên chuột chưa trưởng thành, liều rất cao teriparatide được sử dụng trong thời gian dài làm tăng tỷ lệ mắc bệnh u xương, một loại ung thư xương. Mặc dù phổ biến ở chuột nhưng loại khối u này cực kỳ hiếm gặp ở người trưởng thành. Theo kinh nghiệm với teriparatide ở người, cho đến nay, không có bằng chứng về việc tăng nguy cơ mắc bệnh u xương.
Những đối tượng không nên dùng thuốc này:
- Người bị bệnh Paget về xương.
- Trẻ em có xương đang phát triển.
- Những người bị tăng phosphatase kiềm không giải thích được (phosphatase kiềm là một xét nghiệm máu cụ thể).
- Những người đã điều trị bức xạ liên quan đến bộ xương.
- Không nên dùng cho những người bị bệnh xương chuyển hóa như cường cận giáp và những người bị ung thư di căn vào xương.
- Những người có xét nghiệm máu bất thường nhất định, bao gồm cả mức canxi tăng cũng không nên dùng thuốc này.
2.11. Romosozumab-aqqg (Evenity®)
Romosozumab-aqqg được chấp thuận để điều trị loãng xương ở phụ nữ sau mãn kinh có nguy cơ cao bị gãy xương được xác định là: Tiền sử gãy xương do loãng xương, nhiều yếu tố nguy cơ gãy xương và những bệnh nhân đã thất bại hoặc không dung nạp với các liệu pháp điều trị loãng xương có sẵn khác.
Romosozumab-aqqg là một kháng thể đơn dòng được nhân bản hóa (IgG2) được sản xuất trong dòng tế bào động vật có vú bằng công nghệ DNA tái tổ hợp liên kết và ức chế sclerostin.
Romosozumab-aqqg được tiêm với hai mũi tiêm dưới da riêng biệt, tiêm lần lượt để tiêm tổng liều 210mg. Nên tiêm một lần mỗi tháng 12 liều vào vùng bụng, đùi hoặc bắp tay.
Tác dụng đồng hóa của Romosozumab-aqqg giảm dần sau 12 liều điều trị hàng tháng. Do đó, bạn nên hạn chế sử dụng đến 12 liều hàng tháng. Nếu liệu pháp điều trị loãng xương vẫn được đảm bảo, bạn nên xem xét tiếp tục điều trị bằng thuốc chống thoái hóa đốt sống.
3. Khi nào nên dùng thuốc tăng tạo xương?
Những phụ nữ có kết quả kiểm tra mật độ xương cho thấy điểm số T từ -2,5 trở xuống, chẳng hạn như -3,3 hoặc -3,8, nên bắt đầu điều trị để giảm nguy cơ gãy xương. Nhiều phụ nữ cần điều trị nếu họ có nguy cơ loãng xương (tình trạng yếu xương không nghiêm trọng như loãng xương).
Bác sĩ của bạn có thể sử dụng công cụ đánh giá nguy cơ gãy xương của Tổ chức Y tế Thế giới hoặc FRAX để xem liệu bạn có đủ điều kiện điều trị hay không dựa trên các yếu tố nguy cơ và kết quả mật độ xương của bạn. Những người đã bị gãy xương do loãng xương điển hình, chẳng hạn như ở cổ tay, cột sống hoặc hông, cũng nên được điều trị (đôi khi ngay cả khi kết quả mật độ xương bình thường).
Thuốc bổ sung
Điều quan trọng cần nhớ là các chất bổ sung và chế độ ăn uống. Ngoài ra, mặc dù các chất bổ sung là thuốc bổ nhưng không có nghĩa là nó luôn an toàn cho tất cả mọi người.
Bác sĩ có thể sẽ yêu cầu bạn bổ sung đủ lượng canxi và vitamin D. Điều này rất quan trọng nếu bạn bị loãng xương hoặc nếu bạn đang cố gắng ngăn ngừa bệnh này. Tốt nhất đó là bạn có thể bổ sung các chất này qua chế độ ăn uống nhưng nếu bạn không thể làm được điều đó thì các loại thực phẩm chức năng là một lựa chọn hợp lý. Có những chất bổ sung canxi từ thực vật, một số lại có nguồn gốc từ tảo.
Lượng canxi được khuyến nghị hàng ngày là 1.000mg đến 1.200mg mỗi ngày thông qua chế độ ăn uống và / hoặc thực phẩm bổ sung. Uống nhiều hơn lượng canxi này không được chứng minh là cung cấp thêm sức mạnh cho xương nhưng có thể liên quan đến tăng nguy cơ sỏi thận, tích tụ canxi trong mạch máu và táo bón.
Có nhiều ý kiến khác nhau về mức độ cần thiết của vitamin D nhưng sự thật là nhiều người không có đủ lượng cần thiết và cần phải uống bổ sung. Bác sĩ của bạn có thể kiểm tra nồng độ trong máu của bạn và sau đó đưa ra các khuyến nghị dựa trên những kết quả này.
Bạn và bác sĩ cần thảo luận xem lợi ích của việc dùng những loại thuốc hay thực phẩm chức năng nào phù hợp với bạn và những lợi ích cũng như tác dụng phụ khi sử dụng nó.
4. Uống thuốc tăng tạo xương trong bao lâu?
Romosozumab-aqqg, Teriparatide và Abalo Parade là những loại thuốc điều trị loãng xương duy nhất có thời gian điều trị xác định. FDA khuyến cáo rằng việc điều trị được giới hạn không quá 18 tháng hoặc hai năm. Có rất nhiều sự thay đổi về thời gian điều trị lý tưởng đối với các loại thuốc khác.
Một số loại thuốc, như raloxifene và denosumab, sẽ nhanh chóng rời khỏi cơ thể. Tác dụng của chúng thường biến mất sau khi một người ngừng dùng chúng. Một số loại thuốc, như bisphosphonates, sẽ lưu lại trong xương của bạn sau khi bạn ngừng dùng thuốc - một số loại lâu hơn (alendronate, zoledronic acid) hơn những loại khác (risedronate, ibandronate). Chúng có thể tiếp tục hoạt động và cung cấp sự bảo vệ ngay cả sau khi một người ngừng sử dụng chúng. Chế độ và thời gian hiệu quả nhất phụ thuộc vào từng loại thuốc, từng bệnh nhân và mức độ nguy cơ gãy xương của họ.
Giống như bất kỳ loại thuốc nào, thuốc điều trị loãng xương chỉ có thể phát huy tác dụng nếu chúng được dùng đúng theo chỉ định. Với nhiều tình trạng sức khỏe, bạn có thể dễ dàng nhớ uống thuốc vì khi không có thuốc, bạn sẽ cảm thấy tồi tệ. Huyết áp của bạn tăng lên hoặc một số vấn đề rõ ràng khác là kết quả. Điều đó không xảy ra với chứng loãng xương. Nếu không có xét nghiệm mật độ xương, bạn thậm chí không thể biết mình bị loãng xương cho đến khi bạn bị gãy xương. Tương tự, khi bạn dùng thuốc điều trị loãng xương, bạn không thể cảm thấy xương của mình khỏe hơn. Bạn chỉ có thể chắc chắn rằng bạn đã hạn chế được nguy cơ gãy xương do loãng xương.
Điều quan trọng là bạn phải uống thuốc và dùng thuốc một cách nhất quán. Nếu bạn gặp bất kỳ khó khăn nào khi thực hiện kế hoạch điều trị, hoặc nếu bạn lo lắng về các tác dụng phụ, hãy nói chuyện với bác sĩ. Họ sẽ giúp bạn tìm được loại thuốc phù hợp với bạn nhất. Có rất nhiều lựa chọn khác nhau, một trong số đó chắc chắn sẽ phù hợp với nhu cầu của bạn.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Bài viết tham khảo: nof.org, webmd.com, clevelandclinic.org