Chẩn đoán hội chứng ruột kích thích càng sớm càng tốt là điều vô cùng quan trọng. Các tiêu chuẩn chẩn đoán Rome III và Rome IV đã giúp các bác sĩ có một công cụ chuẩn xác để xác định bệnh. Nhờ đó, người bệnh được tư vấn chế độ ăn uống, lối sống phù hợp và điều trị kịp thời, giảm thiểu những ảnh hưởng tiêu cực của bệnh đến chất lượng cuộc sống.
Bài viết này được viết dưới sự hướng dẫn chuyên môn của ThS. BS Mai Viễn Phương - Trưởng đơn nguyên Nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
1. Chẩn đoán hội chứng ruột kích thích
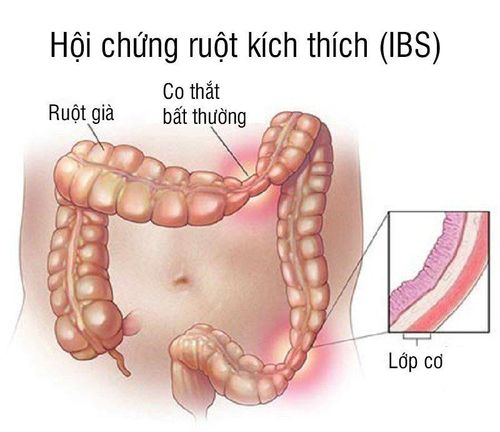
Hội chứng ruột kích thích là gì? Hội chứng ruột kích thích (HCRKT) là tình trạng rối loạn tiêu hóa phổ biến toàn cầu, ảnh hưởng từ 5% - 20% dân số toàn cầu. Đặc điểm chính của bệnh là đau bụng kết hợp với sự thay đổi về tần suất đi tiêu hoặc tính chất của phân, thường kèm theo triệu chứng chướng bụng và đầy hơi.
Hội chứng ruột kích thích chủ yếu được xác định thông qua các triệu chứng ruột kích thích lâm sàng, bởi hiện nay chưa có xét nghiệm đặc hiệu nào để chẩn đoán hội chứng ruột kích thích. Do đó, các xét nghiệm cận lâm sàng thường được sử dụng nhằm mục đích phân biệt hội chứng này với các bệnh lý thực thể khác.
Các xét nghiệm cơ bản như xét nghiệm công thức máu và sinh hóa máu thường cho kết quả bình thường, hỗ trợ loại trừ những bệnh lý ban đầu liên quan đến nhiễm trùng hoặc tổn thương gan, thận.
Chẩn đoán hội chứng ruột kích thích thường dựa trên phương pháp loại trừ, đòi hỏi một loạt các xét nghiệm để loại trừ các bệnh lý khác có thể gây ra các triệu chứng tương tự.
- Xét nghiệm máu: Bao gồm xét nghiệm công thức máu, xét nghiệm chuyển hóa, xét nghiệm máu ẩn, xét nghiệm chức năng tuyến giáp và xét nghiệm canxi huyết thanh. Các xét nghiệm này giúp đánh giá tình trạng viêm, thiếu máu, rối loạn chuyển hóa và loại trừ các bệnh lý tiềm ẩn khác.
- Xét nghiệm phân: Xét nghiệm phân tìm kháng nguyên Giardia, xét nghiệm vi sinh và xét nghiệm không đặc hiệu cho tình trạng viêm nhiễm như tốc độ lắng hồng cầu (ESR) hoặc protein phản ứng C (CRP) giúp phát hiện các tác nhân gây bệnh đường ruột và đánh giá mức độ viêm.
- Xét nghiệm đặc biệt: Trong một số trường hợp, các xét nghiệm chuyên sâu như xét nghiệm huyết thanh hoặc sinh thiết ruột non để loại trừ bệnh celiac, xét nghiệm H2 hơi thở để loại trừ tình trạng vi khuẩn phát triển quá mức và đo áp lực hậu môn để đánh giá chức năng đại tràng có thể được thực hiện.
- Chẩn đoán hình ảnh: Chụp dạ dày ruột non, chụp đại tràng cản quang kép và siêu âm túi mật giúp loại trừ các bệnh lý về cấu trúc như khối u, viêm nhiễm và tắc nghẽn.
- Thủ thuật chẩn đoán: Nội soi đại tràng sigma, nội soi dạ dày thực quản tá tràng và nội soi đại tràng được thực hiện để trực tiếp quan sát niêm mạc đường tiêu hóa và lấy mẫu sinh thiết nếu cần.
- Các xét nghiệm khác: Áp dụng chế độ ăn không chứa lactose và nhịn ăn để đánh giá khả năng dung nạp thức ăn và tăng tiết dịch.

1.1 Chẩn đoán theo đồng thuận Rome IV
Đau bụng và tiêu chảy kéo dài trong hội chứng ruột kích thích thường bị nhầm lẫn với viêm ruột. Vì vậy, với những bệnh nhân nghi ngờ mắc thể tiêu chảy nhưng không có triệu chứng nguy hiểm, có thể thực hiện các xét nghiệm như CRP máu, calprotectin trong phân và lactoferrin trong phân để loại trừ viêm ruột.
1.2 Tiêu chuẩn chẩn đoán theo Rome IV và Rome III
Bảng 2. Tiêu chuẩn chẩn đoán theo Rome IV và Rome III
| ROME IV | ROME III |
Đau bụng tái phát nhiều lần trung bình, ít nhất 1 ngày mỗi tuần trong 3 tháng qua, kết hợp với ít nhất 2 tiêu chuẩn sau:
Khởi phát triệu chứng ít nhất 6 tháng trước chẩn đoán và triệu chứng tăng nhiều trong 3 tháng gần đây | Đau bụng tái phát hoặc khó chịu ít nhất 3 ngày mỗi tháng trong 3 tháng vừa qua kết hợp với ít nhất 2 tiêu chuẩn sau:
|
| Độ nhạy/ độ đặc hiệu 62,7% / 97,1% | Độ nhạy/ độ đặc hiệu 73,1% / 93,1% |
1.3 Phân loại bệnh theo tiêu chuẩn Rome IV
Phân loại theo dạng phân Bristol của những ngày có ít nhất một lần đi tiêu bất thường, bệnh được chia thành các loại sau:
- Hội chứng ruột kích thích thể táo bón: Có từ 25% trở lên số lần đi tiêu với phân dạng Bristol loại 1 hoặc 2 và dưới 25% số lần đi tiêu có phân dạng Bristol loại 6 hoặc 7.
- Thể tiêu chảy: Có từ 25% trở lên số lần đi tiêu với phân dạng Bristol loại 6 hoặc 7 và dưới 25% số lần đi tiêu có phân dạng Bristol loại 1 hoặc 2.
- Thể hỗn hợp: Có từ 25% trở lên số lần đi tiêu với phân dạng Bristol loại 1 hoặc 2, đồng thời trên 25% số lần đi tiêu có phân dạng Bristol loại 6 hoặc 7.
- Không phân loại: Bệnh nhân thỏa mãn tiêu chuẩn chẩn đoán hội chứng ruột kích thích nhưng thói quen đi tiêu không phù hợp với bất kỳ thể nào trong ba thể trên.
2. Quy trình chẩn đoán hội chứng ruột kích thích
Các hiệp hội y khoa tại Mỹ, Châu Âu và Châu Á đã đưa ra nhiều hướng dẫn lâm sàng về chẩn đoán và điều trị hội chứng ruột kích thích. Dựa trên những nội dung này, các chuyên gia đã đơn giản hóa và trình bày lại lưu đồ chẩn đoán của Hội Tiêu hóa Mỹ (AGA) năm 2022 một cách ngắn gọn nhất.
Lưu đồ 1. Chẩn đoán và phân loại bệnh theo hướng dẫn AGA 2022
Bộ tiêu chí Manning, được giới thiệu vào năm 1978, là hệ thống đầu tiên sử dụng các triệu chứng để hỗ trợ chẩn đoán. Sau đó, các bộ tiêu chí khác như Rome I, Rome II, Rome III (2006), và Rome IV (2016) lần lượt ra đời. Hiện tại, Rome IV là hệ thống tiêu chí được sử dụng phổ biến nhất để chẩn đoán hội chứng ruột kích thích và đã được các cơ quan quản lý, bao gồm cả FDA, công nhận.
Tiêu chuẩn Rome IV khác biệt so với tiêu chuẩn Rome III ở việc tăng mức độ xuất hiện dấu hiệu hội chứng ruột kích thích và loại bỏ từ “khó chịu”. Ngoài ra, các tiêu chí được điều chỉnh nhằm giảm tính khắt khe về thời gian xảy ra cơn đau, các triệu chứng đường tiêu hóa và tác động của việc đi tiêu đối với cơn đau. Thay đổi lớn nhất là Rome IV yêu cầu ngưỡng tần suất đau chỉ còn một ngày trong tuần, điều này đã giảm đáng kể tỷ lệ mắc bệnh từ 11,7% (Rome III) xuống 5,7% (Rome IV).
Rome IV cập nhật tiêu chí để phân loại các ưu thế tiểu loại thói quen đi tiêu. Trong khi Rome III tập trung hỏi về tỷ lệ phần trăm tổng số phân có đặc điểm “cứng hoặc vón cục” hoặc “lỏng lẻo hoặc nhiều nước”, Rome IV lại chuyển sang sử dụng tỷ lệ số ngày xuất hiện ít nhất một lần đi tiêu bất thường dựa trên hình dạng phân.

Bảng câu hỏi chẩn đoán hội chứng ruột kích thích, Rome IV không yêu cầu xác định riêng rẽ triệu chứng táo bón và tiêu chảy. Thay vào đó, người tham gia cần chỉ rõ liệu thay đổi hình dạng phân của họ có phù hợp với táo bón (loại phân 1–2 theo Bristol; thể táo bón), tiêu chảy (loại phân 6–7 theo Bristol; thể tiêu chảy), cả hai tình trạng này (thể hỗn hợp), hoặc không có sự thay đổi đáng kể về đặc tính phân (không phân loại).
Rome III tăng độ nhạy bằng cách hạ thấp ngưỡng tần suất triệu chứng từ ba ngày mỗi tháng xuống một ngày mỗi tuần. Dù sự thay đổi này không ảnh hưởng đến mức độ phổ biến của bệnh trong các cơ sở chuyên khoa, nhưng trong các nghiên cứu cộng đồng, một nửa số bệnh nhân được chẩn đoán theo tiêu chuẩn Rome III lại không phù hợp với tiêu chuẩn Rome IV.
Bác sĩ cần nhận thức rằng tiêu chuẩn chẩn đoán hội chứng ruột kích thích Rome, đặc biệt là các cập nhật trong Rome IV, được thiết kế để nâng cao tính chính xác trong nghiên cứu và thử nghiệm lâm sàng. Dẫu vậy, khi áp dụng vào thực tiễn, bệnh nhân đáp ứng tiêu chí Rome III hoặc IV đều nên được công nhận mắc bệnh.
Rome IV đã thay đổi cách tiếp cận khi xem xét mối liên hệ giữa đau bụng và hành vi đi tiêu hoặc đặc điểm phân, không còn đặt nặng tính cụ thể như trước. Ở tiêu chuẩn Rome III, đau bụng hoặc khó chịu phải "giảm đi sau khi đi tiêu".
Tuy nhiên, một số bệnh nhân lại trải qua cơn đau nghiêm trọng hơn sau khi đi tiêu, hoặc không nhận thấy sự cải thiện nào. Vì vậy, các tiêu chí trước đây như "giảm đau bụng khi đi tiêu" (Rome I, II) hoặc "cải thiện đau bụng qua đi tiêu" (Rome III) đã được thay thế bằng "đau bụng liên quan đến đi tiêu" trong Rome IV.
Rome III đã quyết định loại bỏ từ “khởi phát” khỏi tiêu chí 2 và 3 vì không phải tất cả bệnh nhân đều trải qua cơn đau bụng đồng thời với thay đổi trong tần suất đi tiêu hoặc hình dáng phân. Sự thay đổi trong mối tương quan thời gian giữa đau bụng và việc đi tiêu không làm thay đổi đáng kể tỷ lệ mắc bệnh.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo
1. Drossman DA. Functional Gastrointestinal Disorders: History, Pathophysiology, Clinical Features and Rome IV. Gastroenterology. Feb 19 2016;doi:10.1053/j.gastro.2016.02.032
2. Vork L, Weerts Z, Mujagic Z, et al. Rome III vs Rome IV criteria for irritable bowel syndrome: A comparison of clinical characteristics in a large cohort study. Neurogastroenterology and motility. Feb 2018;30(2)doi:10.1111/nmo.13189
3. Heaton KW, O'Donnell LJ. An office guide to whole-gut transit time. Patients' recollection of their stool form. Journal of clinical gastroenterology. Jul 1994;19(1):28-30. doi:10.1097/00004836-199407000-00008