Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Nhiều kỹ thuật nội soi mới đã được chứng minh là làm tăng khả năng chẩn đoán ung thư dạ dày giai đoạn sớm . Với tỷ lệ phát hiện ung thư sớm dạ dày được cải thiện, việc điều trị nội soi đã trở nên phổ biến do những tiến bộ trong các thiết bị hiện có và kinh nghiệm của bác sĩ nội soi. Mục đích của tổng quan này là tóm tắt chẩn đoán và điều trị nội soi thường được sử dụng trong ung thư dạ dày giai đoạn sớm (ung thư sớm dạ dày ).
1. Giới thiệu về ung thư sớm dạ dày
Ung thư dạ dày là loại ung thư phổ biến thứ tư trên toàn thế giới và là nguyên nhân gây tử vong do ung thư thứ hai. Với việc nâng cao nhận thức của cộng đồng về chẩn đoán và điều trị sớm ung thư cũng như sự phát triển của hình ảnh nội soi và các kỹ thuật nâng cao hình ảnh, chẳng hạn như hình ảnh dải hẹp phóng đại, nội soi nhuộm màu và nội soi bằng laser đồng tiêu, tỷ lệ ung thư sớm dạ dày tại chẩn đoán ngày càng tăng. Việc phát hiện sớm là điều cần thiết để điều trị. Nó đã được chứng minh rằng tiên lượng của ung thư sớm dạ dày là tuyệt vời với tỷ lệ sống sót sau 5 năm trên 90% .
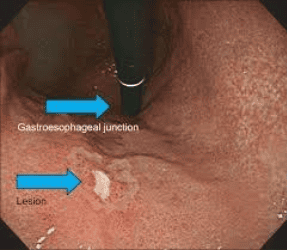
2. Vai trò của nội soi chẩn đoán bằng nội soi ánh sáng trắng
Hướng dẫn của thế giới “Sự đồng thuận về chẩn đoán, điều trị và nội soi tầm soát ung thư sớm dạ dày , 2014” khuyến cáo các nhóm dân số có nguy cơ cao: (1)> 40 tuổi; (2) Nhiễm Helicobacter pylori ; (3) các bệnh tiền ung thư trước đó như viêm teo dạ dày mãn tính, polyp dạ dày, loét dạ dày, thiếu máu ác tính; và (4) các yếu tố nguy cơ cao khác như rượu, hút thuốc, nhiều muối, thực phẩm bảo quản.
Nội soi ánh sáng trắng (nội soi ánh sáng trắng thông thường ) chỉ có thể phát hiện những thay đổi hình thái rõ ràng của tổn thương ung thư, chẳng hạn như thay đổi màu sắc của chúng (đỏ), đường viền bề mặt, hoặc phản ứng động học đối với bơm đủ khí / hút khí. Ung thư sớm dạ dày có thể được chia thành 3 loại: nhô cao , dạng nông và dạng lõm . Loại nông được chia nhỏ thành bề ngoài nâng cao, bề ngoài bằng phẳng và bề ngoài lõm. Rất khó tìm thấy các tổn thương phẳng bề ngoài trong nội soi ánh sáng trắng thông thường , thường gây chẩn đoán nhầm và bỏ sót chẩn đoán. Các tổn thương phổ biến nhất của ung thư sớm dạ dày thường biểu hiện bằng sung huyết và loét
2.1 Nội soi phóng đại với hình ảnh băng hẹp NBI
Nội soi phóng đại với hình ảnh dải hẹp (Nội soi phóng đại với hình ảnh băng hẹp ) là một kỹ thuật được phát triển gần đây, là sự kết hợp giữa nội soi phóng đại và hình ảnh dải hẹp. Nó được sử dụng rộng rãi trong việc phát hiện ung thư sớm dạ dày dựa trên những phát hiện vi sinh cơ bản về cấu trúc vi mạch máu (vi mạch máu ) và cấu trúc vi bề mặt (vi bề mặt ) của niêm mạc bề ngoài. Niêm mạc dạ dày được cấu tạo bởi biểu mô tuyến, khác với các tuyến bình thường. Có nhiều hệ thống phân loại khác nhau để mô tả mối tương quan giữa hình ảnh vi mô và hình ảnh thực tế được hiển thị bằng Nội soi phóng đại với hình ảnh băng hẹp .
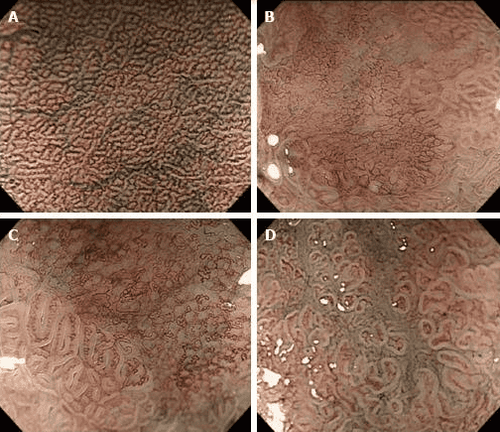
Các mẫu vi mạch máu và vi bề mặt được báo cáo bởi Yao và những người khác trong đó ba mẫu vi mạch / bề mặt vi mô được mô tả: đều đặn, không đều và không có. Theo các mẫu vi bề mặt / vi mạch máu này, người ta có thể phân biệt u tuyến ở dạ dày loạn sản mức độ thấp với ung thư sớm dạ dày hoặc xác định mức độ lan sang bên và độ sâu xâm lấn của khối u của ung thư sớm dạ dày để điều trị cắt bỏ nội soi. Tiêu chuẩn chẩn đoán ung thư dạ dày phụ thuộc vào sự hiện diện của mẫu vi bề mặt / vi mạch máu không đều với đường ranh giới. Điều đáng nói là 97% ung thư sớm dạ dày phù hợp với các tiêu chí trên.
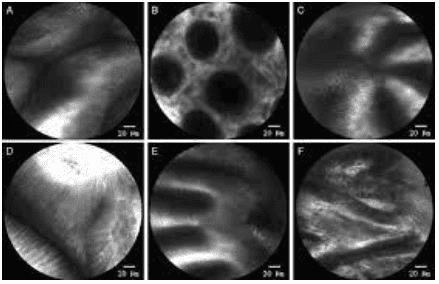
2.2 Nội soi phóng đại bằng Laser đồng tiêu
Nội soi phóng đại bằng laser đồng tiêu (CLE) là một công nghệ hình ảnh nội soi mới được phát triển, tạo ra hình ảnh mặt cắt ngang có độ phóng đại gấp 1000 lần của bề mặt ống tiêu hóa và mô dưới bề mặt. Nó có khả năng cung cấp quan sát mô học trực tiếp của mô in vivo mà không cần sinh thiết và phân biệt ác tính với tổn thương lành tính trong thời gian thực ở cấp độ tế bào.
3. Các phương pháp điều trị qua nội soi
Hướng dẫn mới của NCCN khuyến cáo rằng thủ thuật cắt bỏ niêm mạc qua nội soi hoặc thủ thuật cắt bóc tách dưới niêm mạc qua nội soi của ung thư dạ dày giai đoạn sớm có thể được coi là liệu pháp thích hợp khi tổn thương có đường kính ≤2 cm; Nó được thể hiện trên mô bệnh học rằng nó biệt hóa tốt hoặc vừa phải, không xâm nhập ra ngoài lớp dưới niêm mạc bề ngoài, không biểu hiện xâm lấn mạch bạch huyết, và có rìa rõ ràng bên và sâu. Nhưng các hướng dẫn không chỉ định khi nào là thủ thuật cắt bỏ niêm mạc qua nội soi và khi nào thì chỉ định thủ thuật cắt bóc tách dưới niêm mạc qua nội soi .
Sau đây là các yếu tố nguy cơ trong trường hợp điều trị nội soi, có thể không cắt được tổn thương qua nội soi : (1) tổn thương không nâng lên được sau khi tiêm nước muối vào lớp dưới niêm mạc (dấu hiệu không nâng), (2) ung thư sớm dạ dày có di căn hạch, (3) ung thư xâm lấn lớp đệm cơ, và (4) rối loạn chức năng đông máu nghiêm trọng. Tuổi tác không phải là một yếu tố nguy cơ, ngoại trừ trường hợp suy nội tạng nặng. Nên ngừng chống đông máu 5–7 ngày trước khi làm thủ thuật.
3.1 Kỹ thuật cắt bỏ niêm mạc nội soi EMR
Cắt niêm mạc nội soi lần đầu tiên được áp dụng cho liệu pháp nội soi vào năm 1984 bằng phương pháp sinh thiết dải (phương pháp hai kênh) . Quá trình thủ thuật bao gồm tiêm dưới niêm mạc bên dưới tổn thương, cắt và cắt bỏ tổn thương. Phương pháp tiêm nâng này rất đơn giản và thuận tiện. Tuy nhiên, rất khó để bẫy các tổn thương dạng phẳng. Hơn nữa, thòng lọng bằng kim loại dễ bị trượt, có thể dẫn đến cắt bỏ không hoàn toàn và tái phát tại chỗ.
3.2 Kỹ thuật tạo diện cắt vòng trước khi cắt niêm mạc EMR-P
Thủ thuật cắt bỏ niêm mạc qua nội soi sau khi cắt trước theo chu vi được mô tả bởi Hirao và cộng sự vào năm 1988. Kỹ thuật The injection-precutting-snaring (Kỹ thuật tạo diện cắt vòng trước khi cắt niêm mạc EMR-P) đề cập đến việc tiêm dưới niêm mạc nước muối ưu trương pha với epinephrine pha loãng, cắt xung quanh tổn thương bằng dao kim và cắt bỏ tổn thương bằng một cái thòng lọng chuyên dụng. Tóm lại, kỹ thuật cắt niêm mạc sau tiêm và kỹ thuật tạo diện cắt vòng trước khi cắt khoang niêm mạc là các phương pháp không hút tổn thương vào kênh thủ thuật. Các kỹ thuật hút tổn thương của thủ thuật cắt bỏ niêm mạc qua nội soi bao gồm thủ thuật cắt bỏ niêm mạc qua nội soi có nắp chụp CAP (thủ thuật cắt bỏ niêm mạc qua nội soi -C) và thủ thuật cắt bỏ niêm mạc qua nội soi có thắt (thủ thuật cắt bỏ niêm mạc qua nội soi - L). Các phương pháp thủ thuật cắt bỏ niêm mạc qua nội soi truyền thống (đã đề cập ở trên) không thể loại bỏ các tổn thương phẳng lớn hơn 2cm một lần. Loại tổn thương này có thể được cắt bỏ một số bộ phận bằng phương pháp nội soi cắt bỏ niêm mạc từng phần (EPMR). Tuy nhiên, rất khó để ghép các mẫu đã cắt lại trong ống nghiệm và đánh giá hiệu quả của việc cắt bỏ tận gốc sau EPMR.
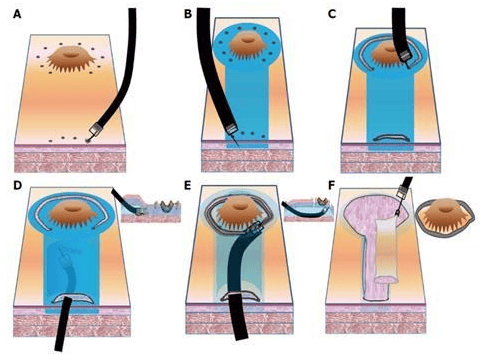
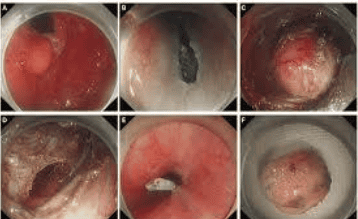
3.3 Kỹ thuật nội soi cắt bóc tách dưới niêm mạc ESD (Endoscopic submucosal dissection)
Với những hạn chế của phương pháp cắt bỏ tổn thương bằng thủ thuật cắt bỏ niêm mạc qua nội soi , người ta tìm kiếm kỹ thuật nội soi mới để loại bỏ các mô lớn hơn. Bóc tách dưới niêm mạc qua nội soi (thủ thuật cắt bóc tách dưới niêm mạc qua nội soi ) cho phép cắt bỏ từng khối các tổn thương lớn hơn. Các bước của kỹ thuật nội soi này bao gồm đánh dấu, tiêm dưới niêm mạc, cắt bỏ niêm mạc theo chu vi, bóc tách và xử lý vết thương. Các chỉ định hiện tại cho thủ thuật cắt bóc tách dưới niêm mạc qua nội soi dựa trên các tiêu chí được báo cáo bởi Gotoda và cộng sự, bao gồm viêm loét niêm mạc ung thư sớm dạ dày có đường kính <3cm hoặc độ sâu xâm lấn dưới niêm mạc của ung thư sớm dạ dày ≤3 cm .
3.4 Kỹ thuật tạo đường hầm dưới niêm mạc qua nội soi
Kỹ thuật tạo đường hầm dưới niêm mạc qua nội soi (ESTD) lần đầu tiên được giới thiệu bởi Linghu và cộng sự như một chiến lược mới để cắt bỏ nhanh các khối u lớn thực quản. Một đường hầm được thiết lập giữa niêm mạc và lớp đệm cơ; sau đó các tổn thương được liền lại nhanh chóng. Việc sử dụng đường hầm dưới niêm mạc qua nội soi để loại bỏ ung thư sớm dạ dày có một số chỉ định hạn chế như ung thư sớm dạ dày bị xơ hóa nặng do thủ thuật cắt bóc tách dưới niêm mạc qua nội soi trước đó hoặc loét nặng và đạt được khoảng cắt bỏ vừa đủ do xâm lấn dưới niêm mạc. Choi và cộng sự báo cáo hai trường hợp ung thư dạ dày giai đoạn sớm có loét có xơ hóa dưới niêm mạc đã được điều trị bằng phương pháp nội soi bóc tách đường hầm dưới niêm mạc. Không thể phủ nhận rằng đường hầm dưới niêm mạc qua nội soi có một số lợi thế. Ví dụ, việc kiểm soát chảy máu dễ dàng hơn do mạch máu lộ ra rõ ràng, thời gian mổ được rút ngắn. Cần có thêm nghiên cứu để đánh giá tính an toàn và hiệu quả của đường hầm dưới niêm mạc qua nội soi đối với việc cắt bỏ ung thư sớm dạ dày .
Kết luận
Tóm lại, với sự phát triển của kỹ thuật nội soi, cần thực hiện nhiều nghiên cứu tiền cứu hơn với thiết kế chất lượng cao để đánh giá độ chính xác chẩn đoán của các kỹ thuật hình ảnh nội soi mới này nhằm bổ sung kết quả điều trị, tỷ lệ sống sót, tỷ lệ biến chứng và chuẩn hóa quy trình và phát triển một hệ thống học tập được chấp nhận rộng rãi bởi các nhà nội soi trong tương lai.
Bệnh viện Đa khoa Quốc tế Vinmec được trang bị đồng bộ hệ thống nội soi ống mềm hiện đại bậc nhất hiện nay của hãng Olympus – Nhật bản. Nội soi với dải tần ánh sáng hẹp (Narrow Banding Imaging - NBI) đã tạo nên một bước đột phá đối với sàng lọc và chẩn đoán ung thư ống tiêu hóa (thực quản, dạ dày, tá tràng, đại tràng, trực tràng) ở giai đoạn sớm và giai đoạn rất sớm. Hình ảnh nội soi NBI có độ phân giải và độ tương phản cao nên dễ dàng phát hiện những thay đổi nhỏ về màu sắc, hình thái của tổn thương ung thư và tiền ung thư mà nội soi thông thường khó phát hiện.
Quy trình kỹ thuật điều trị chuẩn, đảm bảo an toàn và chất lượng điều trị cho người bệnh. Sự kết hợp giữa đội ngũ bác sĩ chuyên khoa giỏi, nhiều kinh nghiệm với hệ thống nội soi chẩn đoán hiện đại, bao gồm cả hệ thống nội soi với dải tần ánh sáng hẹp NBI, bạn sẽ được thụ hưởng chất lượng dịch vụ hoàn hảo và chất lượng chẩn đoán, điều trị tốt đối với bệnh lý ống tiêu hóa.
Tài liệu tham khảo
1. Jemal A., Bray F., Center M. M., Ferlay J., Ward E., Forman D. Global cancer statistics. CA Cancer Journal for Clinicians. 2011;61(2):69–90. doi: 10.3322/caac.20107. [PubMed] [CrossRef] [Google Scholar]
2. Min Y. W., Min B.-H., Lee J. H., Kim J. J. Endoscopic treatment for early gastric cancer. World Journal of Gastroenterology. 2014;20(16):4566–4573. doi: 10.3748/wjg.v20.i16.4566. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
3. Oliveira F. J., Furtado H., Furtado E., Batista H., Conceicao L. Early gastric cancer: report of 58 cases. Gastric Cancer. 1998;1(1):51–56. doi: 10.1007/s101200050054. [PubMed] [CrossRef] [Google Scholar]
4. Ono H., Kondo H., Gotoda T., et al. Endoscopic mucosal resection for treatment of early gastric cancer. Gut. 2001;48(2):225–229. doi: 10.1136/gut.48.2.225. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
5. Linlin Zhu, 1 Jinyu Qin,, Early Gastric Cancer: Current Advances of Endoscopic Diagnosis and Treatment, Gastroenterol Res Pract. 2016; 2016: 9638041.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.