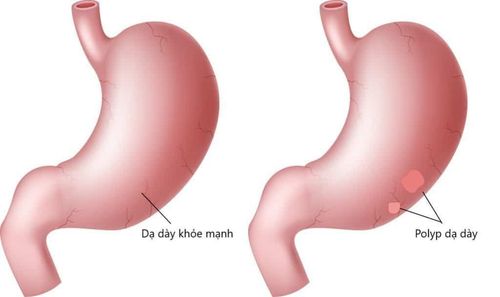
Trong quá trình nội soi tiêu hóa trên, polyp dạ dày thường gặp, tuy nhiên, hầu hết là lành tính. Mặc dù vậy, điều quan trọng là bác sĩ nội soi phải hiểu rõ về các phương pháp chẩn đoán, chiến lược quản lý và quy trình sàng lọc, đặc biệt là đối với các polyp có khả năng gây ung thư.
Bài viết được viết bởi ThS. BS Mai Viễn Phương - Trưởng đơn nguyên Nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Polyp dạ dày nguy cơ ác tính thấp bao gồm các polyp có nguy cơ ác tính thấp như polyp tăng sản, u tuyến dạ dày, khối u thần kinh nội tiết loại 1 và 2 và HaP. Trong quá trình nội soi thực quản dạ dày , điều quan trọng là phải kiểm tra kỹ lưỡng niêm mạc dạ dày và bất kỳ polyp nào gặp phải bằng cách sử dụng ánh sáng trắng và hình ảnh dải hẹp (NBI) để phân loại hình thái của chúng theo phân loại Paris.
Nội soi sắc ký có thể được sử dụng trong một số trường hợp. Hầu hết các polyp dạ dày đều có hình dạng nội soi điển hình ở dạ dày và có thể liên quan đến các bệnh như nhiễm trùng Helicobacter pylori ( H. pylori ), viêm dạ dày tự miễn hoặc hội chứng polyp di truyền. Tuy nhiên, điều cần thiết là phải tiến hành kiểm tra mô học của polyp dạ dày và niêm mạc xung quanh để đánh giá và chẩn đoán chính xác. Bài viết này đi sâu vào đặc điểm u tuyến của dạ dày.
U tuyến dạ dày
U tuyến dạ dày (GA) chiếm 6% đến 10% tổng số polyp dạ dày ở các nước phương Tây, với tỷ lệ cao hơn ở các nước như Nhật Bản và Trung Quốc. Viêm teo dạ dày và loạn sản ruột thường là nguyên nhân gây ra các polyp này, mặc dù chúng cũng có thể xảy ra ở những bệnh nhân không mắc các tình trạng viêm dạ dày. Không có mối liên hệ nào được xác nhận với nhiễm trùng H. pylori và không có bằng chứng nào cho thấy điều trị bằng PPI làm tăng nguy cơ phát triển u tuyến dạ dày.
Hình ảnh trên nội soi
Trên nội soi thực quản dạ dày, chúng thường là các tổn thương đơn lẻ có thể phẳng, không cuống hoặc có hình dạng cuống, với kích thước dao động từ vài milimét đến cm. Không giống như u tuyến đại tràng, kiểu hố của u tuyến dạ dày được quan sát thấy qua nội soi sắc ký và độ phóng đại không tương quan với bệnh lý mô học của tổn thương. Về mặt vi thể, có bốn loại U tuyến dạ dày: Loại ruột, loại foveolar, loại tuyến môn vị và loại tuyến oxyntic.
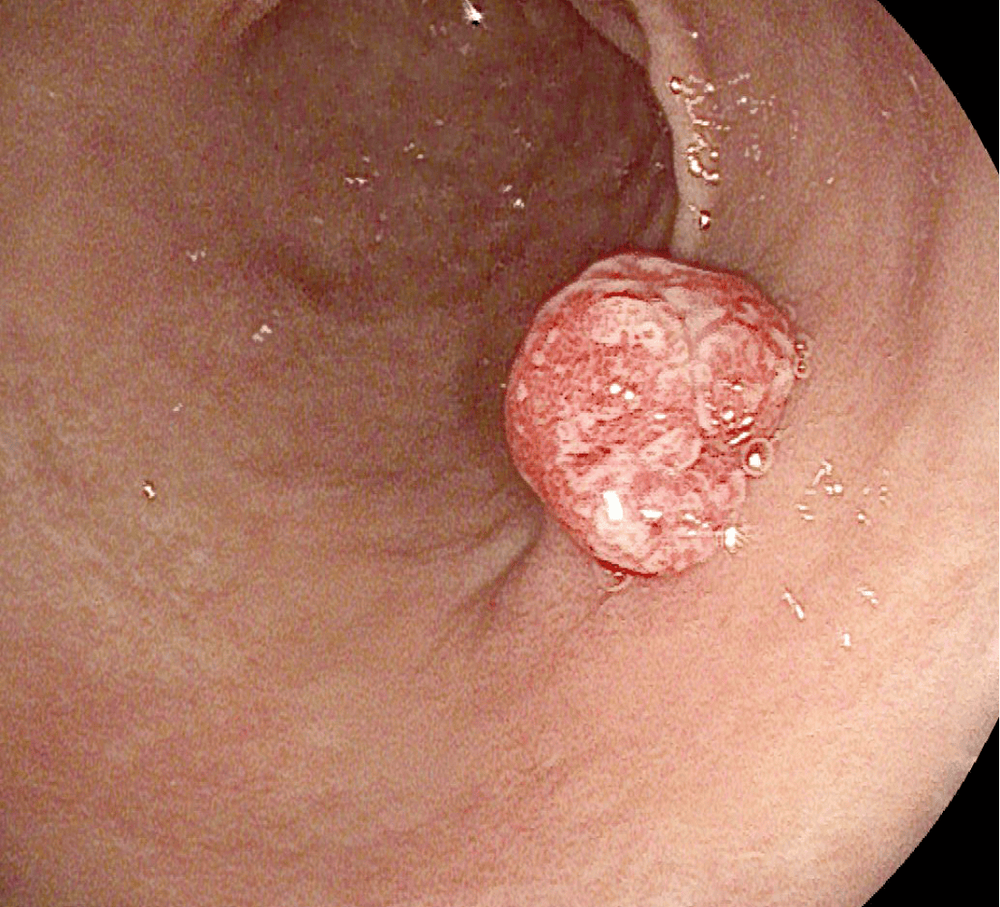
U tuyến loại ruột là loại u tuyến dạ dày thường gặp nhất. Nam giới ở độ tuổi trung niên đến cuối là những người bị ảnh hưởng nhiều nhất. Các polyp này chủ yếu xuất hiện ở vùng antropyloric của dạ dày bị ảnh hưởng bởi chứng loạn sản ruột, với nhiễm trùng H. pylori và viêm dạ dày tự miễn là các yếu tố tiền ung thư. Phân tích bệnh học mô học cho thấy các tế bào biểu mô trụ loạn sản, tế bào hình đài, tế bào nội tiết và tế bào Paneth. Giống như u tuyến đại tràng, chúng có thể được phân biệt thành dạng ống, dạng nhung mao hoặc dạng ống nhung mao. Bốn mươi phần trăm u tuyến loại ruột cho thấy loạn sản cấp độ cao và có thể tiến triển thành ung thư.
U tuyến loại foveolar có biểu mô foveolar loạn sản. Chúng hiếm gặp, phân bố đều giữa các giới tính và được chẩn đoán ở độ tuổi trung bình là 44. Ngược lại với u tuyến loại ruột chiếm ưu thế ở hang vị, u tuyến loại foveolar chủ yếu xảy ra ở thân dạ dày và đáy dạ dày với niêm mạc xung quanh bình thường. Về mặt mô học, chúng bao gồm biểu mô foveolar loạn sản giàu mucin và hiếm khi biểu hiện loạn sản hoặc ung thư cấp độ cao
U tuyến môn vị là một dạng hiếm khác của u tuyến dạ dày bao gồm các tuyến môn vị dày đặc. Chúng chủ yếu được tìm thấy ở đáy của bệnh nhân bị viêm teo dạ dày tự miễn và loạn sản môn vị, nhưng có thể phát sinh ở bệnh nhân polyp tuyến gia đình bị viêm dạ dày thể không teo. Loạn sản có thể xảy ra ở 50% trường hợp trong khi xâm lấn dưới niêm mạc ít hơn 10%.
U tuyến ở dạ dày, đặc biệt là loại u tuyến ruột, có khả năng phát triển thành ung thư. Khả năng ác tính tăng theo kích thước của u tuyến và đặc biệt cao ở u tuyến phẳng. U tuyến dạ dày có loạn sản cấp độ cao có nguy cơ tiến triển thành ung thư trong vòng năm năm cao hơn 10 lần so với u tuyến dạ dày cấp độ thấp (lần lượt là 30% so với 3%).
Xử trí u tuyến dạ dày
U tuyến dạ dày nên được cắt bỏ hoàn toàn nguyên khối để xác định sự hiện diện của bất kỳ ổ ác tính nào. Hơn nữa, vì sự hiện diện của GAs có liên quan chặt chẽ với các ổ riêng biệt của chứng loạn sản ruột, loạn sản và ung thư biểu mô dạ dày đồng thời hoặc dị thời, nên niêm mạc nền nên được kiểm tra kỹ lưỡng và sinh thiết. Việc giám sát sau khi cắt bỏ U tuyến dạ dày nên dựa trên mô học polyp và nguy cơ ung thư của từng cá nhân. Đề xuất nên thực hiện nội soi thực quản dạ dày sau một năm sau khi cắt bỏ hoàn toàn.
Tài liệu tham khảo
1. Park DY, Lauwers GY. Gastric polyps: classification and management. Arch Pathol Lab Med. 2008;132:633-640.
2. Carmack SW, Genta RM, Schuler CM, Saboorian MH. The current spectrum of gastric polyps: a 1-year national study of over 120,000 patients. Am J Gastroenterol. 2009;104:1524-1532
3. Costa D, Ramai D, Tringali A. Novel classification of gastric polyps: The good, the bad and the ugly. World J Gastroenterol 2024; 30(31): 3640-3653.