Phát hiện sớm ung thư cổ tử cung đóng vai trò quan trọng trong việc tăng khả năng điều trị thành công. Thông qua một số xét nghiệm hiện đại, các tổn thương tiền ung thư và ung thư giai đoạn đầu có thể được phát hiện sớm. Bài viết này sẽ cung cấp thông tin chi tiết về quy trình chẩn đoán ung thư cổ tử cung và cách phân giai đoạn bệnh để tối ưu hóa kế hoạch điều trị.
Bài viết được viết bởi Bác sĩ chuyên khoa I Nguyễn Thị Minh Thuyên - Bác sĩ Giải phẫu bệnh, Khoa giải phẫu bệnh - Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng.
1. Có thể phát hiện sớm ung thư cổ tử cung không?
Phương pháp hiệu quả nhất để phát hiện sớm ung thư cổ tử cung là thực hiện kiểm tra định kỳ với xét nghiệm Pap, có thể kết hợp với xét nghiệm HPV. Việc chú ý đến các dấu hiệu và triệu chứng của ung thư cổ tử cung giúp ngăn ngừa sự chậm trễ trong chẩn đoán. Phát hiện sớm ung thư cổ tử cung sẽ nâng cao đáng kể khả năng điều trị thành công các tổn thương tiền ung thư cũng như ung thư giai đoạn đầu.
1.1. Hướng dẫn của hiệp hội ung thư hoa kỳ về ngăn ngừa và phát hiện sớm ung thư cổ tử cung
Hiệp hội Ung thư Hoa Kỳ khuyến cáo phụ nữ nên tuân thủ các nguyên tắc sau để hỗ trợ phát hiện sớm ung thư cổ tử cung. Việc tuân thủ những hướng dẫn này cũng giúp phát hiện các tổn thương tiền ung thư, cho phép can thiệp và điều trị kịp thời.
- Tất cả phụ nữ nên bắt đầu xét nghiệm sàng lọc ung thư cổ tử cung từ 21 tuổi.
- Từ 21 đến 29 tuổi, phụ nữ nên thực hiện xét nghiệm Pap mỗi 3 năm và không nên dùng xét nghiệm HPV cho nhóm tuổi này, trừ khi có kết quả Pap bất thường.
- Từ 30 tuổi, phụ nữ nên xét nghiệm Pap kết hợp với HPV mỗi 5 năm nếu kết quả xét nghiệm bình thường, đồng thời duy trì xét nghiệm cho đến 65 tuổi. Một lựa chọn khác cho phụ nữ từ 30 đến 65 tuổi là chỉ thực hiện xét nghiệm Pap mỗi 3 năm.
- Phụ nữ trên 65 tuổi, nếu đã có kết quả kiểm tra bình thường trong 10 năm qua, có thể ngừng sàng lọc ung thư cổ tử cung. Phụ nữ có tiền sử mắc các tổn thương tiền ung thư mức độ cao như CIN2 hoặc CIN3, nên tiếp tục thực hiện xét nghiệm trong ít nhất 20 năm, ngay cả khi đã vượt quá 65 tuổi.
- Phụ nữ đã thực hiện phẫu thuật cắt bỏ hoàn toàn tử cung (bao gồm cả tử cung và cổ tử cung) có thể dừng các xét nghiệm sàng lọc ung thư cổ tử cung (chẳng hạn như xét nghiệm Pap và HPV), trừ khi phẫu thuật được tiến hành để điều trị các tình trạng tiền ung thư hoặc ung thư cổ tử cung. Nếu phụ nữ chỉ cắt bỏ tử cung mà vẫn giữ lại cổ tử cung, họ nên tiếp tục sàng lọc ung thư cổ tử cung theo các hướng dẫn đã đề cập.
- Phụ nữ có nguy cơ cao phát triển ung thư cổ tử cung do hệ miễn dịch suy giảm (chẳng hạn như nhiễm HIV, đã trải qua cấy ghép nội tạng hoặc sử dụng steroid kéo dài) hoặc từng tiếp xúc với DES khi còn trong bụng mẹ có thể cần phải được kiểm tra sức khỏe thường xuyên hơn. Mọi người nên tuân thủ khuyến nghị của chuyên gia y tế.
- Phụ nữ ở mọi độ tuổi không cần sàng lọc hàng năm bằng bất kỳ phương pháp nào nếu kết quả xét nghiệm Pap bình thường và không mắc HIV hay các bệnh lý làm suy yếu hệ miễn dịch.
- Phụ nữ đã tiêm vắc-xin HPV vẫn nên tuân thủ các hướng dẫn sàng lọc theo đúng nhóm tuổi của mình.
Nhiều phụ nữ nghĩ rằng có thể ngừng sàng lọc ung thư cổ tử cung khi không còn ý định sinh con nhưng điều này không chính xác. Phụ nữ nên tiếp tục tuân thủ các khuyến cáo từ Hiệp hội Ung thư Hoa Kỳ.
Dù không cần sàng lọc hàng năm, phụ nữ có kết quả xét nghiệm bất thường có thể cần theo dõi bằng xét nghiệm Pap (và đôi khi xét nghiệm HPV) sau 6 tháng hoặc một năm.
Các hướng dẫn phát hiện sớm ung thư cổ tử cung của Hiệp hội Ung thư Hoa Kỳ không áp dụng cho phụ nữ đã được chẩn đoán ung thư hoặc tiền ung thư cổ tử cung. Những trường hợp này cần theo dõi và sàng lọc theo khuyến nghị của bác sĩ chuyên khoa.
1.2. Sàng lọc ung thư cổ tử cung quan trọng thế nào?
Ung thư cổ tử cung từng là một trong những nguyên nhân hàng đầu gây tử vong ở phụ nữ trên toàn thế giới. Tuy nhiên, tỷ lệ mắc và tử vong do ung thư cổ tử cung đã giảm đáng kể nhờ vào việc tăng cường xét nghiệm Pap để sàng lọc.
Các xét nghiệm sàng lọc ung thư cổ tử cung mang lại cơ hội phát hiện sớm ung thư cổ tử cung, giúp điều trị hiệu quả nhất. Thực tế, sàng lọc ung thư cổ tử cung có thể ngăn ngừa phần lớn các ca ung thư cổ tử cung bằng cách phát hiện các biến đổi bất thường trong tế bào cổ tử cung (tiền ung thư), để có thể điều trị trước khi tiến triển thành ung thư.
Dù sàng lọc ung thư cổ tử cung mang lại nhiều lợi ích nhưng không phải tất cả phụ nữ đều tham gia sàng lọc. Phần lớn các trường hợp ung thư cổ tử cung được phát hiện ở những phụ nữ chưa từng làm xét nghiệm Pap hoặc không sàng lọc định kỳ gần đây.
1.3. Xét nghiệm sàng lọc ung thư cổ tử cung
Cách phát hiện sớm ung thư cổ tử cung tốt nhất là kiểm tra thường xuyên bằng xét nghiệm Pap (có thể kết hợp với xét nghiệm tìm HPV). Khi xét nghiệm Pap trở thành thường quy, việc phát hiện các tổn thương tiền xâm lấn (tiền ung thư cổ tử cung) của cổ tử cung trở nên phổ biến hơn nhiều so với phát hiện ung thư xâm lấn. Cảnh giác với bất kỳ dấu hiệu và triệu chứng của ung thư cổ tử cung cũng có thể giúp tránh sự chậm trễ không cần thiết trong chẩn đoán. Phát hiện sớm giúp cải thiện đáng kể cơ hội điều trị thành công và có thể ngăn ngừa các biến đổi sớm tế bào cổ tử cung trở thành ung thư.
1.3.1. Xét nghiệm DNA HPV
Hiện nay, các bác sĩ có thể kiểm tra các chủng HPV có nguy cơ cao gây ung thư cổ tử cung bằng cách phát hiện các đoạn DNA của virus trong tế bào cổ tử cung. Xét nghiệm này có thể được thực hiện đồng thời với xét nghiệm Pap.
1.3.2. Xét nghiệm Pap (Papanicolaou)
Xét nghiệm Pap là phương pháp lấy mẫu tế bào từ cổ tử cung, sau đó quan sát dưới kính hiển vi tại phòng xét nghiệm nhằm phát hiện các tế bào ung thư và tiền ung thư.
1.3.3. Kết quả xét nghiệm Pap bất thường
Cách phát hiện ung thư cổ tử cung đầu tiên thường bắt đầu từ kết quả xét nghiệm Pap bất thường. Kết quả này sẽ dẫn đến các xét nghiệm chuyên sâu hơn, giúp xác định chẩn đoán ung thư cổ tử cung.
1.4. Dấu hiệu và triệu chứng của ung thư cổ tử cung
Phụ nữ bị ung thư cổ tử cung giai đoạn sớm hoặc tổn thương tiền ung thư thường không có triệu chứng rõ ràng. Các triệu chứng thường chỉ xuất hiện khi khối u lớn hơn và lan ra các mô xung quanh. Lúc này, các dấu hiệu phổ biến nhất bao gồm:
- Chảy máu âm đạo bất thường như chảy máu sau quan hệ tình dục qua đường âm đạo, chảy máu sau mãn kinh, chảy máu hoặc xuất hiện cục máu đông giữa các chu kỳ kinh nguyệt, thời gian kinh nguyệt kéo dài hơn bình thường và có thể xảy ra chảy máu sau khi thụt rửa.
- Dịch tiết âm đạo bất thường - dịch có thể chứa một ít máu và có thể xuất hiện giữa chu kỳ kinh nguyệt hoặc sau khi mãn kinh.
- Đau khi quan hệ tình dục.
- Đau vùng chậu.

Các dấu hiệu và triệu chứng khi ung thư cổ tử cung tiến triển có thể bao gồm:
- Sưng phù ở chân.
- Khó khăn khi đi tiểu hoặc đại tiện.
- Có máu trong nước tiểu.
Những dấu hiệu và triệu chứng này cũng có thể do các vấn đề khác không liên quan đến ung thư cổ tử cung. Tuy nhiên, nếu chị em gặp phải bất kỳ triệu chứng nào trong số này, hãy đến gặp bác sĩ ngay lập tức. Việc bỏ qua các triệu chứng có thể khiến ung thư tiến triển xấu, làm giảm khả năng điều trị thành công.
Để tăng cơ hội điều trị hiệu quả, chị em phụ nữ đừng chờ đợi cho đến khi các triệu chứng xuất hiện mà cần phải duy trì xét nghiệm sàng lọc thường xuyên để phát hiện sớm ung thư cổ tử cung.
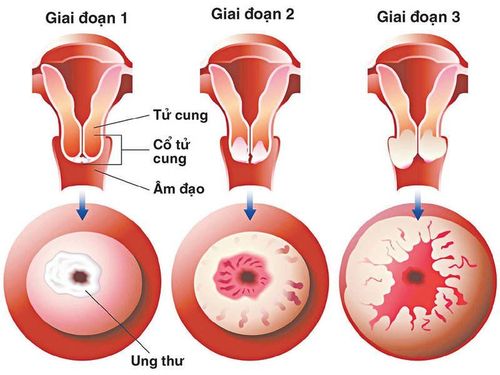
2. Phân loại các giai đoạn ung thư cổ tử cung
2.1. Giai đoạn I
Trong giai đoạn I, tế bào ung thư cổ tử cung vẫn chưa lan sang các cơ quan khác và việc phát hiện bệnh ở giai đoạn này sẽ làm tăng đáng kể cơ hội điều trị thành công. Các triệu chứng thường thấy trong giai đoạn I bao gồm chảy máu bất thường giữa các chu kỳ kinh nguyệt, xuất huyết âm đạo bất thường ở phụ nữ đã mãn kinh, dịch âm đạo tiết ra nhiều hơn và chảy máu sau quan hệ tình dục.
2.2 Giai đoạn II
Ung thư có thể lan từ lớp niêm mạc cổ tử cung vào các mô sâu hơn trong tử cung, tới âm đạo hoặc các mô lân cận quanh tử cung, nhưng vẫn được giới hạn trong vùng chậu và chưa di căn đến các cơ quan khác trong cơ thể.
Các triệu chứng để nhận biết có thể bao gồm đau chân, đau lưng, đau ở vùng chậu, sụt cân, chán ăn, khó chịu ở âm đạo và tiết dịch có mùi hôi.
2.3. Giai đoạn III
Ung thư cổ tử cung giai đoạn 3 là một giai đoạn tiến triển, trong đó khối u đã lan tới ⅓ dưới của âm đạo và xâm lấn thành chậu. Ở giai đoạn này, bệnh nhân có thể gặp một số triệu chứng như sưng phù ở hai chân, cảm giác mệt mỏi, sưng vùng âm đạo, đau khi quan hệ tình dục và xuất hiện mùi hôi ở âm đạo.
2.4. Giai đoạn IV
Đây là giai đoạn tiến triển cuối của ung thư cổ tử cung, khi tế bào ung thư đã lan đến các cơ quan khác, gây ảnh hưởng nghiêm trọng đến sức khỏe người bệnh.
Những dấu hiệu nhận biết có thể bao gồm chảy máu âm đạo, đau và sưng chân, dịch âm đạo có màu sắc và mùi bất thường, đau vùng chậu,… Bên cạnh đó, bệnh nhân có thể gặp một số vấn đề khác như đau ở vùng trực tràng, rối loạn tiêu hóa, tiểu buốt hoặc tiểu ra máu.
3. Xét nghiệm ung thư cổ tử cung
Bước đầu tiên để phát hiện sớm ung thư cổ tử cung thường bắt đầu từ kết quả xét nghiệm Pap bất thường. Sau đó, các xét nghiệm chuyên sâu sẽ được thực hiện để xác định chẩn đoán ung thư cổ tử cung.
Nếu nữ giới gặp các triệu chứng như chảy máu âm đạo bất thường hoặc đau khi quan hệ, bác sĩ phụ khoa có thể chỉ định các xét nghiệm cần thiết để kiểm tra tiền ung thư và ung thư.
Trong trường hợp được chẩn đoán mắc ung thư xâm lấn, bác sĩ sẽ giới thiệu bệnh nhân đến một bác sĩ ung thư phụ khoa, chuyên gia về các bệnh ung thư của hệ sinh dục nữ.
3.1. Đối với phụ nữ có triệu chứng ung thư cổ tử cung hoặc kết quả Pap bất thường
3.1.1. Tiền sử y tế và khám sức khỏe
Trước tiên, bác sĩ sẽ hỏi về tiền sử cá nhân và gia đình bao gồm các yếu tố nguy cơ, triệu chứng liên quan đến ung thư cổ tử cung. Sau đó, bác sĩ sẽ tiến hành kiểm tra sức khỏe tổng quát để đánh giá tình trạng chung.

Việc khám vùng chậu sẽ được thực hiện, nếu bệnh nhân chưa làm xét nghiệm Pap, bác sĩ có thể chỉ định thực hiện. Ngoài ra, bác sĩ sẽ kiểm tra các hạch bạch huyết để phát hiện dấu hiệu di căn (sự lan rộng của ung thư).
Xét nghiệm Pap là một phương pháp sàng lọc, không phải là xét nghiệm chẩn đoán. Do đó xét nghiệm Pap không thể xác định chắc chắn liệu chị em có mắc ung thư cổ tử cung hay không. Kết quả xét nghiệm Pap bất thường cho thấy cần thực hiện thêm các xét nghiệm khác để xác định xem liệu có tồn tại ung thư hoặc tổn thương tiền ung thư. Các xét nghiệm tiếp theo có thể bao gồm soi cổ tử cung (kèm theo sinh thiết), nạo kênh tử cung và sinh thiết chóp.
3.1.2. Soi cổ tử cung
Nếu có một số triệu chứng gợi ý ung thư hoặc nếu kết quả xét nghiệm Pap có các tế bào bất thường, chị em sẽ cần soi cổ tử cung. Bệnh nhân sẽ nằm trên bàn như khi khám phụ khoa. Bác sĩ sẽ đặt một mỏ vịt vào âm đạo để giúp giữ âm đạo mở khi soi cổ tử cung bằng máy soi.
Máy soi cổ tử cung là một dụng cụ ở bên ngoài cơ thể và có ống kính phóng đại, giúp bác sĩ nhìn rõ bề mặt cổ tử cung. Thủ thuật này được thực hiện an toàn ngay cả khi phụ nữ đang mang thai. Cũng giống như xét nghiệm Pap, tốt hơn là không nên thực hiện soi cổ tử cung trong kỳ kinh nguyệt.
Bác sĩ sẽ sử dụng dung dịch axit axetic nhẹ (tương tự như giấm) thoa lên cổ tử cung để giúp dễ dàng quan sát các vùng bất thường. Nếu phát hiện khu vực nghi ngờ, bác sĩ sẽ tiến hành sinh thiết (lấy một mẫu mô nhỏ) và gửi mẫu này đến phòng xét nghiệm để phân tích kỹ lưỡng.
Sinh thiết là phương pháp đáng tin cậy nhất để xác định liệu vùng bất thường có phải là tiền ung thư hoặc ung thư hay không. Dù soi cổ tử cung thường không gây đau, sinh thiết cổ tử cung có thể khiến một số phụ nữ cảm thấy khó chịu, co rút, chảy máu hoặc thậm chí đau.
3.1.3. Các loại sinh thiết cổ tử cung
Một số loại sinh thiết có khả năng chẩn đoán chính xác tiền ung thư và ung thư cổ tử cung. Nếu sinh thiết có thể loại bỏ hoàn toàn mô bất thường, đây có thể là phương pháp điều trị duy nhất cần thiết.
- Sinh thiết soi cổ tử cung: Trong phương pháp này, bác sĩ sử dụng máy soi cổ tử cung để kiểm tra cổ tử cung và xác định các vùng bất thường. Sau đó, bác sĩ sẽ cắt một phần nhỏ mô từ khu vực bất thường trên bề mặt cổ tử cung bằng kẹp sinh thiết. Phương pháp này có thể gây cảm giác co rút nhẹ, đau ít và chảy máu nhẹ sau khi thực hiện.
- Nạo kênh cổ tử cung: Nếu soi cổ tử cung không phát hiện vùng bất thường hoặc không thể quan sát được vùng chuyển tiếp (khu vực có nguy cơ nhiễm HPV và tiền ung thư), cần tiến hành kiểm tra sâu hơn để phát hiện tổn thương. Trong thủ thuật này, bác sĩ sử dụng một dụng cụ hẹp như curette hoặc bàn chải, đưa vào kênh cổ tử cung (phần cổ tử cung gần tử cung nhất). Curette hoặc bàn chải sẽ cạo nhẹ bên trong kênh để lấy một mẫu mô nhỏ, sau đó gửi mẫu này đến phòng xét nghiệm để kiểm tra. Sau thủ thuật, bệnh nhân có thể cảm thấy đau quặn và có thể xuất hiện chảy máu nhẹ.
- Sinh thiết chóp cổ tử cung: Còn được gọi là thủ thuật khoét chóp, bác sĩ sẽ lấy một mẫu mô có hình dạng chóp nón từ cổ tử cung. Phần đáy của mẫu chóp là bề mặt bên ngoài của cổ tử cung, trong khi phần đỉnh nằm ở kênh cổ trong. Mẫu mô này bao gồm vùng chuyển tiếp (ranh giới giữa cổ ngoài và cổ trong), nơi thường bắt đầu các tổn thương tiền ung thư và ung thư cổ tử cung. Thủ thuật khoét chóp cũng có thể được sử dụng như một phương pháp điều trị, giúp loại bỏ hoàn toàn nhiều tổn thương tiền ung thư và một số trường hợp ung thư giai đoạn rất sớm.
Các thủ thuật thường được sử dụng để khoét chóp bao gồm khoét chóp bằng vòng điện (LEEP hay LLETZ - cắt bỏ vùng chuyển tiếp bằng vòng điện) và khoét chóp bằng dao lạnh.
- Khoét chóp bằng vòng điện (LEEP, LLETZ): Trong phương pháp này, một vòng dây mỏng được đốt nóng bằng điện sẽ cắt bỏ mô và hoạt động như một lưỡi dao nhỏ. Thủ thuật này chỉ cần gây tê tại chỗ và có thể được thực hiện ngay tại phòng khám.
- Khoét chóp bằng dao lạnh: Phương pháp này thường được thực hiện tại bệnh viện, sử dụng dao mổ hoặc laser thay vì vòng dây nóng để loại bỏ mô. Người bệnh sẽ được gây mê toàn thân hoặc gây tê tủy sống, ngoài màng cứng trong suốt quá trình phẫu thuật.
Các biến chứng có thể gặp phải sau khi khoét chóp bao gồm chảy máu, nhiễm trùng và hẹp cổ tử cung. Dù đa số phụ nữ vẫn có thể mang thai sau thủ thuật nhưng việc loại bỏ một lượng lớn mô có thể làm tăng nguy cơ sinh non.

3.2. Đối với phụ nữ bị ung thư cổ tử cung
Nếu sinh thiết xác nhận có ung thư, bác sĩ có thể yêu cầu thêm một số xét nghiệm để đánh giá mức độ lan rộng của bệnh. Không phải tất cả các xét nghiệm dưới đây đều cần thiết cho mọi bệnh nhân. Việc chỉ định các xét nghiệm này phụ thuộc vào kết quả kiểm tra thể chất và kết quả sinh thiết của bệnh nhân.
3.2.1. Nội soi bàng quang, soi trực tràng và kiểm tra dưới gây mê
Các xét nghiệm này thường được thực hiện ở những phụ nữ có khối u lớn và không cần thiết nếu ung thư được phát hiện ở giai đoạn sớm.
- Nội soi bàng quang: Trong thủ thuật này, một ống mảnh có gắn ống kính và đèn chiếu sáng được đưa vào bàng quang qua niệu đạo, cho phép bác sĩ kiểm tra bàng quang và niệu đạo để xem ung thư có lan đến những vùng này hay không. Sinh thiết cũng có thể được thực hiện trong quá trình soi bàng quang để kiểm tra kỹ hơn. Nội soi bàng quang có thể được thực hiện dưới gây tê tại chỗ, nhưng một số trường hợp, bệnh nhân cần gây mê toàn thân. Bác sĩ sẽ giải thích cho bệnh nhân biết những điều cần chuẩn bị, những mong đợi trước và sau khi thực hiện thủ thuật.
- Nội soi trực tràng: Thủ thuật này kiểm tra trực tràng bằng một ống có đèn chiếu sáng để phát hiện xem ung thư cổ tử cung có lan sang trực tràng hay không.
Bác sĩ cũng có thể khám vùng chậu khi bệnh nhân đang được gây mê để kiểm tra xem ung thư có lan ra ngoài cổ tử cung không.
3.2.2. Chẩn đoán hình ảnh
Nếu bác sĩ xác định có ung thư cổ tử cung, một số xét nghiệm hình ảnh sẽ cần thiết để đánh giá mức độ lan rộng của bệnh, giúp người bệnh và bác sĩ lên kế hoạch điều trị phù hợp.
- X-quang ngực: Giúp phát hiện liệu ung thư đã lan đến phổi hay chưa.
- Chụp cắt lớp vi tính (CT): Được sử dụng nếu khối u có kích thước lớn hoặc có dấu hiệu nghi ngờ ung thư đã lan rộng.
- Chụp cộng hưởng từ (MRI): MRI có khả năng phân tích các mô mềm chi tiết hơn so với một số xét nghiệm hình ảnh khác như CT. Bác sĩ sẽ quyết định phương pháp hình ảnh nào phù hợp nhất với tình trạng của bệnh nhân.
- Chụp cắt lớp phát xạ positron (PET): Trong chụp PET, một loại đường phóng xạ nhẹ (FDG) được tiêm vào máu và tích tụ chủ yếu ở các tế bào ung thư.
- Chụp PET/CT: Chụp PET thường được kết hợp với chụp CT trên máy đặc biệt có khả năng thực hiện cả hai thủ thuật cùng lúc, giúp bác sĩ so sánh các vùng có hoạt động phóng xạ cao hơn khi chụp PET với hình ảnh chi tiết hơn từ CT. Đây là loại chụp PET thường được dùng ở bệnh nhân ung thư cổ tử cung.

Các xét nghiệm này không chỉ giúp phát hiện sớm ung thư cổ tử cung mà còn có thể xác định liệu ung thư đã lan đến các hạch bạch huyết hay chưa. Các phương pháp chẩn đoán này cũng hữu ích đối với những trường hợp bác sĩ nghi ngờ ung thư đã lan rộng nhưng chưa xác định được vị trí chính xác.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Bài viết tham khảo nguồn: Hiệp hội ung thư Hoa Kỳ
XEM THÊM: