Mãn kinh là một trong những giai đoạn gây ra nhiều triệu chứng khó chịu, do thiếu hụt nội tiết ở phụ nữ. Một trong những bước tiến giúp nâng cao chất lượng của sống của những người phụ nữ ở độ tuổi mãn kinh chính là sự ra đời của liệu pháp thay thế hormone. Tuy nhiên, những nghiên cứu về việc sử dụng liệu pháp này cho thấy những tác động tiêu cực về sức khỏe, đặc biệt là gia tăng nguy cơ ung thư vú ở phụ nữ. Vậy liệu pháp thay thế hormone (HRT) có thật sự làm tăng nguy cơ ung thư vú?
1. Liệu pháp thay thế hormone là gì?
Liệu pháp hormon thay thế (HRT), còn được biết đến là liệu pháp hormone mãn kinh (Menopause Hormone Therapy) hoặc liệu pháp hormone sau mãn kinh (Postmenopausal hormone therapy). Đây là một liệu pháp sử dụng nội tiết tố từ bên ngoài để điều trị các triệu chứng xảy ra trong thời kỳ mãn kinh ở phụ nữ. Những triệu chứng này bao gồm viêm teo và khô âm đạo, loãng xương, những triệu chứng khác liên quan đến tâm lý. Những triệu chứng này gây ra do giảm nồng độ nội tiết tố sinh dục trong thời kỳ mãn kinh.
Các loại thuốc nội tiết tố chính được sử dụng trong HRT điều trị các triệu chứng mãn kinh là estrogen và progestogen. Progestogen thường được sử dụng phối hợp với estrogen ở phụ nữ còn tử cung nguyên vẹn (không mắc các bệnh lý tại tử cung hoặc bị cắt bỏ tử dung do nhiều nguyên nhân). Đối với liệu pháp estrogen đơn độc (không có progesterone) có liên quan đến tăng sản nội mạc tử cung, ung thư nội mạc tử cung và progestogens giúp ngăn ngừa những nguy cơ này. Androgens, như testosterone, đôi khi cũng được sử dụng trong HRT.

Liệu pháp thay thế hormone chủ yếu tập trung vào việc thay thế estrogen mà cơ thể bạn không còn tạo ra sau khi mãn kinh. Có hai loại liệu pháp estrogen chính:
- Liệu pháp hormone toàn thân. Estrogen toàn thân - có dạng viên uống, miếng dán da, vòng, gel, kem hoặc dạng xịt - thường chứa liều lượng estrogen cao hơn được hấp thụ khắp cơ thể. Nó có thể được sử dụng để điều trị các triệu chứng phổ biến của thời kỳ mãn kinh.
- Sản phẩm đặt âm đạo liều thấp. Các chế phẩm đặt âm đạo liều thấp của estrogen - có dạng kem, viên nén hoặc dạng vòng - giảm thiểu lượng estrogen được cơ thể hấp thụ. Do đó, các chế phẩm đặt âm đạo liều thấp thường chỉ được sử dụng để điều trị các triệu chứng âm đạo và tiết niệu của thời kỳ mãn kinh.
Nếu bạn chưa cắt bỏ tử cung, bác sĩ thường sẽ kê toa estrogen cùng với progesterone hoặc progestin (thuốc giống progesterone). Điều này là do liệu pháp HRT chỉ chứa estrogen, khi không được cân bằng bởi progesterone, có thể kích thích sự phát triển của niêm mạc tử cung, làm tăng nguy cơ ung thư nội mạc tử cung. Nếu bạn đã cắt bỏ tử cung (cắt bỏ tử cung), bạn có thể không cần dùng progestin.
Trắc nghiệm: Những lầm tưởng và sự thật về ung thư vú
Ung thư vú có tỷ lệ tử vong cao nhất ở nữ giới khiến họ rất lo sợ bản thân mắc phải căn bệnh này. Tuy nhiên, không ít chị em có những hiểu biết thái quá về ung thư vú. Thử sức cùng bài trắc nghiệm sau sẽ giúp bạn loại bỏ được những nghi ngờ không đúng về căn bệnh này.
Bài dịch từ: webmd.com
2. Liệu pháp thay thế hormone và nguy cơ ung thư vú.
Liệu pháp thay thế hormone (HRT) được thực hiện để làm giảm các triệu chứng mãn kinh như đổ mồ hôi ban đêm và bốc hỏa. Nhưng từ lâu người ta đã công nhận rằng HRT có liên quan đến việc tăng nguy cơ ung thư vú, ung thư nội mạc tử cung và buồng trứng, cũng như nguy cơ mắc các vấn đề tim mạch như gia tăng nguy cơ huyết khối.

Nghiên cứu mới đã thu thập dữ liệu từ 58 nghiên cứu bao gồm khoảng 500.000 phụ nữ sau mãn kinh và so sánh nguy cơ ung thư vú giữa những người dùng HRT và những người không dùng. Kết quả nghiên cứu cho thấy việc sử dụng HRT hơn 1 năm làm tăng nguy cơ ung thư vú, thời gian sử dụng HRT càng lâu nguy cơ ung thư vú càng gia tăng.
Những người phụ nữ này vẫn có nguy cơ ung thư vú gia tăng hơn 10 năm sau khi họ ngừng dùng HRT. Nguy cơ cao hơn khi sử dụng HRT kết hợp estrogen và progestogen so với HRT chỉ dùng estrogen.
Đối với quần thể chung, trung bình sẽ có 63 người phụ nữ trong số 1.000 phụ nữ từ 50 đến 69 tuổi bị ung thư vú. Tỉ lệ mắc và phát triển ung thư vú ở độ tuổi từ 50 đến 69 là:
- 63 trên 1.000 phụ nữ chưa bao giờ sử dụng HRT
- 83 trên 1.000 phụ nữ sử dụng HRT kết hợp (estrogen và progesterone) trong 5 năm từ 50 tuổi
- 68 trên 1.000 phụ nữ sử dụng HRT chỉ có estrogen trong 5 năm kể từ tuổi 50
Việc sử dụng HRT kết hợp trong 5 năm sẽ gây ra thêm 15 đến 20 trường hợp mắc ung thư vú trên 1.000 người. HRT chỉ có estrogen làm tăng nguy cơ ung thư nội mạc tử cung, vì vậy thường chỉ được cung cấp cho những phụ nữ đã cắt bỏ tử cung (cắt bỏ tử cung).
Tibolone (Livial) là một loại HRT khác có chứa steroid hoạt động giống như estrogen và progesterone. Người dùng tibolone cũng có nguy cơ ung thư vú tăng lên, nhưng có lẽ ít hơn so với người dùng HRT kết hợp.
Cơ quan Quản lý Thuốc và Sản phẩm Chăm sóc sức khỏe (MHRA), cơ quan quản lý sự an toàn của các sản phẩm y tế ở Anh, đã khuyến cáo những phụ nữ lo ngại về nguy cơ ung thư vú khi sử dụng HRT nên được tư vấn và tham khảo ý kiến với bác sĩ chuyên khoa trước khi sử dụng
3. Vì sao liệu pháp thay thế hormone lại gia tăng nguy cơ ung thư vú
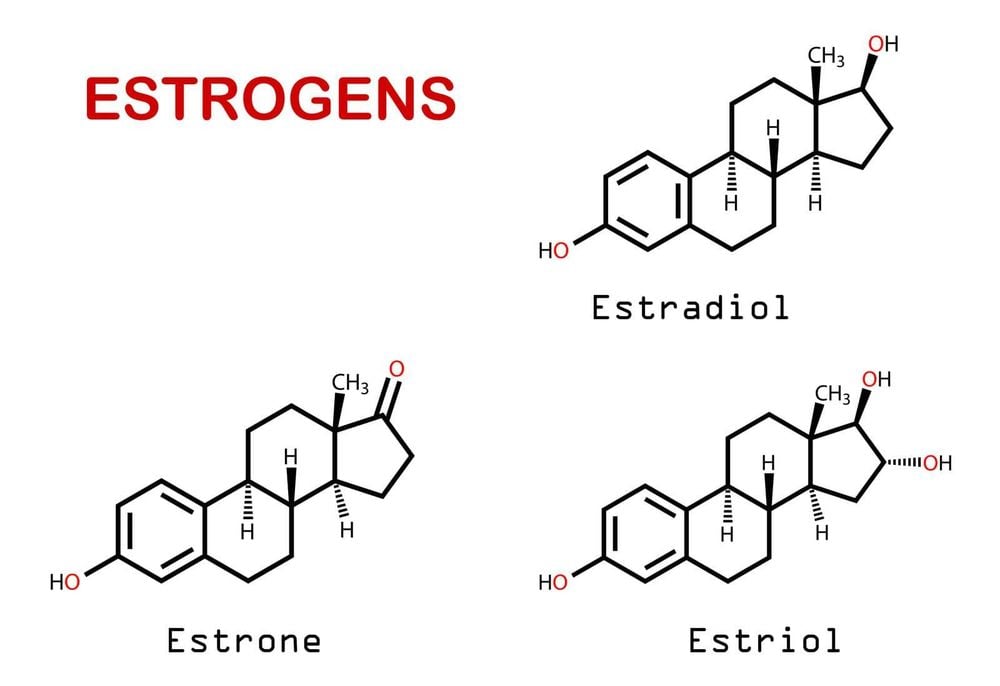
3.1. Estrogen và ung thư vú
Cơ chế chính xác cho mối liên hệ của estrogen với ung thư vú vẫn chưa được làm sáng tỏ đầy đủ. Những giả thuyết cho rằng khi estrogen liên kết với các thụ thể estrogen, nó sẽ kích thích tăng sinh tế bào. Khi những tế bào tăng sinh sẽ có nguy cơ xảy ra sai sót trong quá trình sao chép DNA theo từng chu kỳ. Nếu những sai sót này không được sửa chữa, những đột biến này sẽ dẫn đến sự biến đổi dẫn đến ung thư vú. Một giả thuyết khác cho rằng estrogen thúc đẩy các khối u đã tồn tại chứ không phải là nguyên nhân gây ung thư. Điều này được hỗ trợ bởi những nghiên cứu quan sát các trường hợp ở người sử dụng hormone được ghi nhận sau 1 năm và nguy cơ trở lại mức ban đầu sau khi ngừng HRT. Một giả thuyết thứ ba cho rằng các chất chuyển hóa của estrogen đường uống phản ứng với DNA của mô vú để gây ra ung thư. Rất có thể có nhiều hơn một trong những cơ chế này liên quan đến sự phát triển ung thư vú . Cho đến nay, vẫn chưa có dữ liệu đủ mạnh để chứng minh estrogen là tác nhân gây ung thư vú.
3.2. Progestin và ung thư vú
Nhiều câu hỏi đã được đặt ra liên quan đến vai trò của progesterone trong sự phát triển ung thư vú. Khi sử dụng liệu pháp kết hợp estrogen / progestin, nguy cơ ung thư vú luôn cao hơn so với chỉ sử dụng estrogen. Nhiều nghiên cứu đã đánh giá về loại progestin được sử dụng (tự nhiên so với tổng hợp), phương pháp sử dụng (theo chu kỳ hoặc liên tục) và liệu progestin có nguồn gốc từ testosterone hay không. Một số tác giả đã kết luận rằng chỉ có phương pháp sử dụng liên tục (ví dụ, estrogen ngựa liên hợp) mới có liên quan đến việc tăng nguy cơ ung thư vú. Trong một phân tích tổng hợp các nghiên cứu quan sát gợi ý rằng nguy cơ tương đối của progestin sử dụng liên tục nói chung cao hơn từ hai đến ba lần so với phác đồ điều trị progestin theo từng chu kỳ.
Các dẫn xuất khác nhau của progesterone dường như cũng gây ra những nguy cơ khác nhau. Một số tác giả chỉ ra các đặc tính không phải progesterone của progestin tổng hợp làm tăng sinh mô vú, giảm độ nhạy insulin và tăng hoạt động của yếu tố tăng trưởng giống insulin. Một nghiên cứu của Pháp cho thấy progestin tự nhiên không làm tăng đáng kể nguy cơ ung thư vú khi so sánh với progestin tổng hợp trong> 2 năm sử dụng. Tác dụng có lợi của progestin tự nhiên trên nội mạc tử cung, não, đại thực bào và thành động mạch đã được báo cáo. Các progestin có nguồn gốc từ testosterone (ví dụ, 19-nortesterone) có các hoạt động nội tiết tố androgen và estrogen lớn hơn và do đó, có thể làm tăng nguy cơ ung thư vú. Levononorgestrel có nhiều androgen hơn so với norethisterone, gây androgen hơn medroxyprogesterone acetate (MPA).
Cơ chế chính xác về cách progesterone làm tăng ung thư vú vẫn chưa được biết rõ. Hoạt động phân bào tối đa trong mô vú xảy ra trong giai đoạn hoàng thể giữa đến cuối chu kỳ kinh nguyệt, tại thời điểm mức progesterone tối đa.
4. Những khuyến cáo liên quan đến sử dụng HRT
Sau khi đánh giá tất cả các bằng chứng sẵn có, PRAC (Pharmacovigilance Risk Assessment Committee) khuyến nghị thực hiện về thông tin sử dụng liệu pháp thay thế hormone:
- Đối với HRT kết hợp estrogen và progestogen, thông tin sản phẩm cần phản ánh rõ về nguy cơ ung thư vú cao hơn sau khoảng 3 năm sử dụng sản phẩm. Nguy cơ ung thư vú sẽ giảm dần theo thời gian sau khi ngừng sử dụng HRT, nhưng khoảng thời gian để trở lại mức ban đầu phụ thuộc vào thời gian sử dụng HRT trước đó. Những nghiên cứu mới đã chỉ ra rằng nguy cơ này có thể tồn tại trong 10 năm hoặc hơn ở những phụ nữ đã sử dụng HRT trên 5 năm.
- Đối với estrogen đặt âm đạo liều thấp cho thấy bằng chứng hiện tại không cho thấy nguy cơ ung thư vú tăng lên ở phụ nữ không có tiền sử bệnh. Vẫn chưa rõ liệu chế độ HRT này có thể được sử dụng an toàn cho những phụ nữ từng bị ung thư vú trong quá khứ hay không.
- PRAC nhấn mạnh rằng phụ nữ chỉ nên sử dụng HRT để điều trị các triệu chứng mãn kinh ở liều thấp nhất và trong thời gian ngắn nhất có thể hiệu quả và thông tin cần được ghi rõ trên các sản phẩm HRT. Ngoài ra, phụ nữ cũng nên kiểm tra sức khỏe thường xuyên, bao gồm cả kiểm tra vú, theo khuyến cáo hiện hành và tìm kiếm sự chăm sóc y tế nếu nhận thấy bất kỳ thay đổi nào ở vú.
Nếu có nhu cầu tư vấn và thăm khám tại các Bệnh viện Vinmec thuộc hệ thống Y tế trên toàn quốc, Quý khách vui lòng đặt lịch trên website để được phục vụ.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Nguồn tham khảo: ncbi.nlm.nih.gov, breastcancer.org
Xem thêm:
Liệu pháp thay thế hormone: lợi ích và nguy cơ