Bài viết được tư vấn chuyên môn bởi Tiến sĩ, Bác sĩ Lê Tấn Đạt, Bác sĩ Nội khoa Ung thư -Trung tâm Xạ trị, Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Ung thư là căn bệnh nguy hiểm thường gặp và gây ra hậu quả khó lường nếu không được phát hiện và điều trị kịp thời. Vậy tế bào ung thư có gì khác so với tế bào bình thường?
1. Tế bào ung thư có gì khác với tế bào bình thường?
Sau đây là những điểm khác biệt chính giữa tế bào ung thư so với tế bào bình thường, qua đó giải thích cho sự hình thành các khối u ác tính và khả năng phản ứng với môi trường xung quanh so với các khối u lành tính.
1.1. Sự tăng trưởng
Tế bào bình thường tự ngừng quá trình tăng trưởng, phát triển và sinh sản khi có đủ lượng tế bào cần thiết. Ví dụ, khi có một vết cắt trên da thì các tế bào mới sẽ được sản xuất ra để phục hồi và làm lành vết thương. Khi đã có đủ lượng tế bào để lấp đầy sự thiếu hụt do thương tổn, các tế bào mới sẽ không còn được sản xuất ra nữa, đồng nghĩa với việc, quá trình sinh sản tế bào sẽ tự ngừng lại. Tuy nhiên, tế bào ung thư lại không có cơ chế để tự ngừng lại khi đã đáp ứng đủ nhu cầu tế bào của cơ thể. Sự tăng trưởng liên tục này dẫn đến việc hình thành một khối u (một cụm tế bào ung thư).
Mỗi gen trong cơ thể đóng vai trò là một đoạn mã di truyền để “mã hóa” nên mỗi loại protein khác nhau. Một số protein sinh ra lại là các yếu tố để kích thích tăng trưởng, là cơ chất cho sự phát triển và phân chia của các tế bào. Nếu đoạn gen mã hóa cho loại protein này bị đột biến và trở thành gen ung thư (hay gen sinh ung, oncogene) thì các protein đóng vai trò là “yếu tố tăng trưởng” sẽ được tạo ra quá lố, không ngừng nghỉ. Hậu quả là, các tế bào ung thư sẽ liên tục sinh trưởng và phát triển.
Trắc nghiệm: Thử hiểu biết của bạn về bệnh ung thư
Ung thư là nguyên nhân gây tử vong hàng thứ 2 trên thế giới. Thử sức cùng bài trắc nghiệm sau đây sẽ giúp bạn có thêm kiến thức về yếu tố nguy cơ cũng như cách phòng ngừa bệnh ung thư.
Bài dịch từ: webmd.com
1.2. Khả năng đáp ứng với tế bào khác
Tế bào bình thường có khả năng phản ứng lại với các tín hiệu được gửi từ các tế bào lân cận xung quanh. Hiểu một cách đơn giản, khi các tế bào phát triển đến một mức độ nào đó, chúng sẽ chạm đến “ranh giới” của những tế bào kế bên và những tế bào “hàng xóm” này sẽ phát tín hiệu ngừng tăng trưởng. Đối với tế bào bình thường, khi “nghe thấy” các tín hiệu này, chúng sẽ ngừng phát triển. Trong khi đó, tế bào ung thư sẽ không đáp ứng lại với các tín hiệu như vậy.

1.3. Khả năng tự sửa và tự chết theo chu trình
Tế bào bình thường khi bị hư hỏng hoặc già đi thì chúng hoặc sẽ tự sửa chữa, hoặc sẽ tự chết theo chu trình (trải qua quá trình tự phá hủy, apoptosis). Mặt khác, tế bào ung thư lại “bị hư” khả năng tự sửa chữa và không chịu tác động của chu trình tự chết. Ví dụ, một loại protein tên là p53 có nhiệm vụ kiểm tra mức độ hư hỏng của một tế bào và làm ngừng chu kỳ tế bào cho đến khi hư hỏng được sửa chữa, hoặc nếu hư hỏng quá nhiều thì p53 sẽ ra hiệu để tế bào tự chết theo chu trình. Nếu protein p53 này xảy ra đột biến, dẫn đến mất chức năng điều hòa chu kỳ tế bào, thì các tế bào già hoặc bị hư hỏng sẽ tiếp tục quá trình sinh sản, khiến cho khối u hình thành. Do đó, gen p53 được xem là một loại gen ức chế khối u (gen đè nén u, tumor suppresor gene) do nó mã hóa cho các protein có khả năng ngăn chặn sự tăng trưởng của các tế bào.
1.4. Độ kết dính
Tế bào bình thường tiết ra các chất khiến cho chúng dính lại với nhau thành một nhóm. Ngược lại, tế bào ung thư không thể tạo ra các chất này và hậu quả là chúng bị “lạc trôi” đến các vị trí gần đó, qua đường máu hoặc hệ thống mạch bạch huyết đến các vùng xa trong cơ thể (đây là tiền đề khiến ung thư lan tràn khắp nơi trong cơ thể).
1.5. Khả năng di căn (lan tràn trong cơ thể)
Thông thường, các tế bào luôn “cư trú” tại một khu vực nào đó của cơ thể, nơi mà chúng thuộc về. Ví dụ, các tế bào phổi thì luôn ở trong phổi. Trong khi đó, với những tế bào ung thư, vì thiếu đi các chất kết dính, nên có thể bị tách ra, di chuyển vào trong mạch máu và hệ bạch huyết để đến các cơ quan khác của cơ thể, tình trạng này gọi là “di căn”. Khi đã di căn đến một khu vực mới (như hạch bạch huyết, phổi, gan hoặc xương), các tế bào ác tính này sẽ bắt đầu phát triển và hình thành nên các khối u mới cách xa khối u ban đầu.
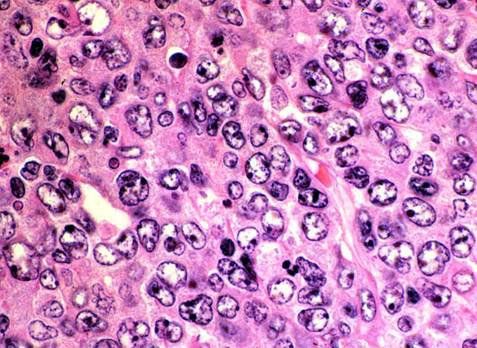
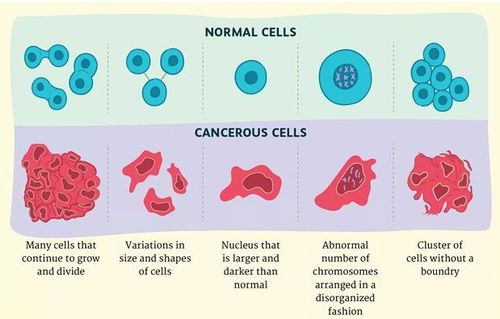
1.6. Hình dạng tế bào
Khi quan sát dưới kính hiển vi, tế bào ung thư và tế bào bình thường có thể trông rất khác nhau.
Khác với những tế bào khỏe mạnh, kích thước tế bào ung thư thường biến đổi, lớn hơn hoặc nhỏ hơn bình thường. Ngoài ra, đôi khi hình dạng của chúng cũng bất thường, kể cả hình dạng của nhân tế bào (“nhân quái”). Nhân của tế bào ác tính thường lớn hơn và tối hơn so với tế bào bình thường (do chúng chứa nhiều ADN dư thừa hơn) (thường luôn ở trong tình trạng đang phân chia, hay “nhân chia”). Nếu quan sát sâu hơn nữa, ta thấy bộ nhiễm sắc thể của các tế bào bất thường được sắp xếp theo kiểu vô tổ chức.
1.7. Tốc độ tăng trưởng
Các tế bào lành tính tự sinh sản và sau đó dừng lại khi đã đủ lượng tế bào. Trong khi đó, các tế bào ung thư tăng sinh nhanh chóng và không có cơ chế để tự dừng lại.

1.8. Sự trưởng thành của tế bào
Tế bào bình thường phát triển và trưởng thành tự nhiên. Tế bào ung thư phát triển nhanh chóng và phân chia để tạo ra những tế bào mới trước khi chúng trưởng thành hoàn toàn. Do đó, các tế bào đột biến lại thường ở vào trạng thái “chưa chín muồi”, trong khi chúng đã sinh sản và tạo ra rất nhiều tế bào khác.
1.9. Khả năng tránh được hệ thống miễn dịch
Khi các tế bào bình thường bị tổn thương, hệ thống miễn dịch của cơ thể sẽ nhận diện và loại bỏ chúng thông qua các tế bào lympho. Thế nhưng, các tế bào ung thư có thể tiết ra các hóa chất làm bất hoạt tế bào miễn dịch, nhằm trốn tránh sự phát hiện, đánh lừa hệ thống nhận diện của hệ miễn dịch trong khoảng thời gian đủ lâu để phát triển thành khối u ác tính. Dựa trên cơ chế này, một số liệu pháp miễn dịch mới ra đời nhằm giải quyết vấn đề này trong quá trình điều trị ung thư.
1.10. Khác biệt về chức năng
Mỗi tế bào bình thường sẽ đảm nhiệm một chức năng nào đó trong cơ thể, còn các tế bào ung thư có thể sẽ mất đi chức năng vốn có của nó. Ví dụ, các tế bào bạch cầu khỏe mạnh giúp cơ thể chống lại nhiễm trùng. Với những người mắc bệnh bạch cầu, số lượng tế bào bạch cầu có thể tăng lên rất cao, song lại mất đi tác dụng bảo vệ cơ thể, hậu quả bệnh nhân rất dễ bị nhiễm trùng ngay cả khi số lượng bạch cầu tăng cao. Một ví dụ khác, các tế bào tuyến giáp bình thường sản xuất ra hormone tuyến giáp. Khi mắc bệnh ung thư tuyến giáp, các tế bào này có thể không còn khả năng sản sinh ra hormone tuyến giáp nữa, khiến cho cơ thể bị suy giáp, mặc dù lượng tế bào tuyến giáp tăng lên đáng kể.
1.11. Sự hình thành mạch máu nuôi
Tế bào bình thường có cơ chế thu hút hình thành mạch máu nuôi để hỗ trợ tăng trưởng và sửa chữa mô bị hỏng. Tuy nhiên, các tế bào ung thư kích thích tạo mạch máu nuôi ngay cả khi không có nhu cầu tăng trưởng hay sửa chữa.
Chính vì vậy, một loại thuốc điều trị ung thư có tác dụng ức chế sự hình thành mạch và ngăn chặn sự phát triển của các khối u thông qua các mạch máu nuôi này.
1.12. Khả năng né tránh các chất ức chế tăng trưởng
Tế bào bình thường được kiểm soát bởi các chất ức chế tăng trưởng (ức chế hình thành khối u). Có ba loại protein chịu trách nhiệm ức chế tăng trưởng tế bào:
- Loại thứ nhất ra tín hiệu báo cho các tế bào phát triển chậm lại và ngừng phân chia.
- Loại thứ hai giúp sửa chữa những sai sót và hư hỏng trong các tế bào.
- Loại thứ ba chịu trách nhiệm kích hoạt quá trình “chết theo chu trình” của tế bào (đã nhắc đến ở phần 1.3).
Khi đột biến xảy ra trong bộ gen mã hóa nên các loại protein ức chế khối u, sẽ dẫn đến tế bào ung thư tăng trưởng quá mức và không được kiểm soát.
1.13. Khả năng xâm lấn
Tế bào bình thường có khả năng “lắng nghe” tín hiệu từ các mô lân cận để ngừng phát triển khi lỡ xâm lấn qua các tế bào khác xung quanh (khả năng này gọi là ức chế tiếp xúc). Tuy nhiên, các tế bào ung thư sẽ bỏ qua tín hiệu ức chế tiếp xúc và xâm lấn vào các mô lân cận để tiếp tục tăng trưởng.
Những khối u lành tính (không phải ung thư) cũng có khả năng tăng trưởng, chen lấn và xô đẩy vào các mô kế bên, nhưng chúng không xâm lấn hay hòa trộn vào với các mô khác. Trong khi đó, tế bào ung thư lại tỏ ra khá hung hăng và đánh chiếm các mô xung quanh để có không gian tăng trưởng. Trên thực tế, tên gọi “ung thư” có nguồn gốc từ Latin có nghĩa là “con cua”, dùng để mô tả sự xâm lấn với hình ảnh và tính chất “ngang như cua” của các mô ung thư vào các mô lành tính xung quanh.
1.14. Nguồn cung năng lượng
Các tế bào bình thường nhận được phần lớn năng lượng cho các hoạt động của chúng (dưới dạng phân tử năng lượng, gọi là ATP) chủ yếu thông qua một quá trình đặc biệt có tên là chu trình Krebs, với sự tham gia của oxy. Quá trình tạo ra năng lượng của tế bào bình thường cần có sự hiện diện của oxy, ngược lại các tế bào ung thư tạo ra phần lớn năng lượng trong điều kiện không có oxy. Đây là cơ chế được ứng dụng vào trong phương pháp điều trị ung thư bằng oxy cao áp.
1.15. Thời gian sống
Tế bào cũng có tuổi thọ của chúng. Các tế bào trong cơ thể không thể sống mãi mãi, mà cũng như con người, chúng được sinh ra, phát triển, sinh sản, sau đó cũng già và rồi chết đi. Tuy nhiên, các tế bào ung thư có thể kéo dài thời gian sống vô thời hạn và gần như trở thành bất tử.
1.16. Sự ổn định bộ gen
Các tế bào bình thường có bộ gen bình thường và số lượng nhiễm sắc thể hoàn toàn ổn định. Trong khi đó, tế bào ung thư thường có số lượng nhiễm sắc thể biến đổi và bộ gen mất ổn định với vô số đột biến. Hơn nữa, một số đột biến có khả năng thúc đẩy tế bào thường trở thành ung thư. Việc xác định loại đột biến giúp bác sĩ có thể sử dụng chính xác các loại thuốc nhắm trúng đích trong điều trị ung thư.
2. Khả năng tế bào bị đột biến trở thành ung thư
Như đã đề cập, tế bào ung thư có rất nhiều đặc điểm khác nhau so với tế bào bình thường. Tuy nhiên, để biến đổi từ một tế bào lành tính sang ác tính thì tế bào đó cần phải đáp ứng một số đặc điểm bắt buộc:
- Phải có các yếu tố tăng trưởng, thúc đẩy tế bào phát triển và sinh sản, ngay cả khi đã đủ số lượng.
- Phải có khả năng tránh các protein ức chế tăng trưởng.
- Phải tránh được tín hiệu ức chế tiếp xúc từ các tế bào khác xung quanh
- Phải mất đi độ dính với các tế bào bình thường và có thể di chuyển đến nhiều cơ quan khác của cơ thể.
Nói chung, rất khó để một tế bào bình thường đột biến trở thành ung thư, thế nhưng theo thống kê thì cứ 3 người thì sẽ có 1 người bị ung thư với ở mức độ nào đó trong suốt cuộc đời họ. Tỷ lệ mắc ung thư khá cao như vậy là do trong cơ thể con người có tới khoảng ba tỷ tế bào phân chia liên tục mỗi ngày. Do đó, khả năng xảy ra đột biến tại một vị trí nào đó trong bộ gen dẫn đến việc hình thành ung thư là không hiếm. Ngoài ra, không loại trừ nguyên nhân gây ung thư xuất phát từ rối loạn di truyền hoặc các hóa chất độc hại từ môi trường sống xung quanh.
Chính từ sự khác biệt của tế bào ung thư so với tế bào thường, rất nhiều các giải pháp điều trị ung thư hiện đại đã ra đời, như: liệu pháp nhiệt trị và liệu pháp miễn dịch tế bào, được dùng phối hợp với các biện pháp điều trị ung thư kinh điển hay quy ước sẵn có: phẫu thuật, xạ trị, và hóa trị / điều trị toàn thân. Hiện các phương pháp điều trị ung thư tiên tiến này đều đã được áp dụng thành công tại Bệnh viện Đa Khoa Quốc tế Vinmec Times City.
3. Chữa ung thư bằng liệu pháp nhiệt trị (hyperthermia therapy)
Lần đầu tiên tại Việt Nam, liệu pháp nhiệt trị hỗ trợ điều trị ung thư đã được áp dụng thành công tại Bệnh viện Đa khoa Quốc tế Vinmec Times City.
Phương pháp nhiệt trị có khả năng gây tổn thương và tiêu diệt tế bào ung thư dựa trên cơ chế tăng nhiệt độ tại vị trí khối u hay tại một vùng cơ thể lên khoảng 41 - 43oC mà không ảnh hưởng đến các tế bào bình thường. Khi phối hợp nhiệt trị với các liệu pháp hóa trị hoặc xạ trị, hiệu quả điều trị ung thư sẽ tăng thêm. Hơn nữa, liệu pháp nhiệt trị còn giúp cải thiện khả năng miễn dịch của cơ thể và làm biến đổi tính chất của tế bào ung thư, khiến cho chúng dễ bị tấn công hơn và tiêu diệt hơn.
Liệu pháp nhiệt trị thể hiện hiệu quả ngay cả với trường hợp ung thư tái phát hoặc đã điều trị bằng các phương pháp khác nhưng không hiệu quả. Trên thế giới, phương pháp nhiệt trị đã được nhiều nơi triển khai áp dụng, đặc biệt là ở Mỹ, Nhật Bản, Đức... trong điều trị các loại ung thư phức tạp như ung thư vú tái phát, ung thư cổ tử cung, ung thư đầu cổ, ung thư xương và mô mềm...
4. Điều trị ung thư bằng liệu pháp miễn dịch tự thân
An toàn - Không gây các tác dụng phụ nguy hiểm - Không gây đau cho người bệnh, đồng thời tăng hiệu quả điều trị ung thư, liệu pháp tăng cường miễn dịch tự thân (AIET: autologous immune enhancement therapy) đã và đang được áp dụng ở 10 nước phát triển trên thế giới. Tại Việt Nam, từ tháng 10/2018, Bộ Y tế đã cấp phép áp dụng Liệu pháp hệ tăng cường miễn dịch tự thân tại Bệnh viện Vinmec Times City – nơi đầu tiên ở Việt Nam được phép áp dụng phương pháp này trong điều trị ung thư.
Liệu pháp miễn dịch trong điều trị ung thư là liệu pháp tăng cường khả năng miễn dịch của cơ thể trong việc ngăn ngừa và tiêu diệt tế bào ung thư. Liệu pháp này giúp củng cố hệ miễn dịch của bệnh nhân ung thư, kích thích các tế bào miễn dịch hoạt động mạnh mẽ, tăng khả năng nhận diện, tấn công và loại bỏ tế bào ung thư, đồng thời nâng cao hiệu quả điều trị khi phối hợp cùng các phương pháp phẫu thuật, hóa trị và xạ trị...
Trung tâm Ung bướu – Xạ trị của Bệnh viện Vinmec Times City liên tục hợp tác với các bệnh viện uy tín hàng đầu của Mỹ, Pháp, Hàn Quốc, Đài Loan, Nhật Bản... trong điều trị ung thư, cam kết áp dụng những phương pháp điều trị hiện đại nhất, với trình độ chuyên môn cao, thuận tiện, tận tâm và chi phí hợp lý nhất ngay tại Việt Nam.
Để đăng ký khám và điều trị bệnh lý ung thư tại Trung tâm Ung bướu - Xạ trị, Bệnh viện Đa khoa Quốc tế Vinmec Times City, Quý khách có thể liên hệ HOTLINE: 0243 9743 556 hoặc yêu cầu tư vấn trực tuyến TẠI ĐÂY.
XEM THÊM:
- Tìm hiểu về liệu pháp tăng cường miễn dịch tự thân hỗ trợ điều trị ung thư
- Ý nghĩa của liệu pháp miễn dịch trong điều trị ung thư
- Liệu pháp tăng nhân nhiệt hay nhiệt trị trong điều trị bệnh ung thư