Bài viết bởi Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Biểu hiện mơ hồ của viêm đại tràng vi thể tương tự như bệnh celiac, hội chứng ruột kích thích (IBS), hoặc bệnh viêm ruột (bệnh viêm ruột). Chẩn đoán của nó có thể phức tạp hơn nữa nếu có bệnh celiac hoặc bệnh viêm ruột đồng thời. Điều trị thường nhằm mục đích rút ngắn thời gian của các triệu chứng. Trong bài báo này, chúng tôi sẽ thảo luận về các phương pháp chẩn đoán, các vấn đề gây khó khăn cho chẩn đoán và điều trị hiện tại.
1. Định nghĩa
Viêm đại tràng (VĐT) vi thể là tình trạng viêm đại tràng mạn tính được đặc trưng bởi biểu hiện lâm sàng là tiêu chảy mạn tính nhưng bệnh nhân có hình ảnh nội soi đại tràng bình thường và chỉ chẩn đoán được dựa trên mô bệnh học. Viêm đại tràng vi thể được chia làm hai nhóm viêm đại tràng collagen và viêm đại tràng lympho.
2. Phân loại
Thuật ngữ viêm đại tràng vi thể bao gồm hai chẩn đoán riêng biệt: viêm đại tràng tế bào lympho và viêm đại tràng collagenous. Tên gọi mô tả sự thay đổi của niêm mạc đại tràng mà không phải do nguyên nhân nhiễm trùng, cuối cùng gây ra tiêu chảy mãn tính, không kèm theo máu mà không có các phát hiện thực thể khác. Nó ảnh hưởng đến phụ nữ phổ biến hơn nam giới và biểu hiện thường trên 65 tuổi. Viêm đại tràng vi thể có thể bị nhầm lẫn với các bệnh có biểu hiện tương tự, chẳng hạn như bệnh celiac, Hội chứng ruột kích thích IBS hoặc bệnh viêm ruột.
3. Vai trò của giải phẫu bệnh trong chẩn đoán bệnh
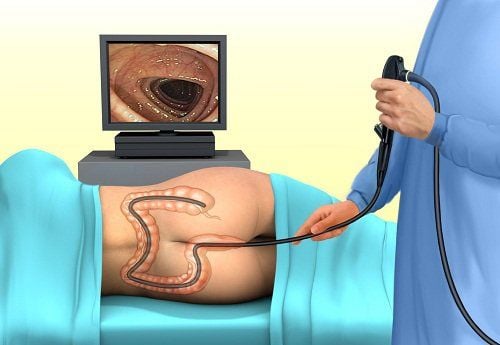
Nội soi đại tràng thường bình thường và cần phải sinh thiết niêm mạc đại tràng để chẩn đoán xác định. Có thể dễ dàng phân biệt viêm đại tràng collagenous với viêm đại tràng lympho bởi sự hiện diện của một dải collagen dày dưới biểu mô trong khi dấu hiệu nhận biết của viêm đại tràng lympho là sự xâm nhập của biểu mô ruột kết với các tế bào lympho.
Hai tình trạng này của viêm đại tràng vi thể có mối liên quan với các rối loạn tự miễn dịch khác như bệnh celiac, viêm khớp dạng thấp, bệnh tuyến giáp hoặc bệnh đái tháo đường. Ở những bệnh nhân mắc đồng thời bệnh celiac hoặc bệnh viêm ruột, việc chẩn đoán viêm đại tràng vi thể thường khó khăn. Mục tiêu của điều trị là rút ngắn thời gian và kiểm soát các triệu chứng và có thể được thực hiện thành công trong hầu hết các trường hợp. Trong bài báo này, chúng tôi sẽ thảo luận về các phương pháp chẩn đoán, các vấn đề gây nhiễu và điều trị hiện tại.

4. Định nghĩa về lâm sàng
Viêm đại tràng vi thể được xác định bằng các triệu chứng tiêu chảy mãn tính, tiêu chảy phân nước mà không xác định được nguyên nhân nhiễm trùng, thường không có tổn thương nội soi hoặc phát hiện X quang mà chỉ có bất thường về mô học.
5. Dịch tễ học
Với sự nâng cao nhận thức và cải thiện khả năng chẩn đoán, viêm đại tràng vi thể đã trở thành một chẩn đoán phổ biến. Tỷ lệ mắc bệnh viêm đại tràng vi thể là 10 / 100.000 ở Hoa Kỳ. Viêm đại tràng bạch huyết phổ biến hơn một chút và có tỷ lệ mắc bệnh là 5,5 / 100.000, trong khi viêm đại tràng có màng hiện có tỷ lệ mắc là 4,6 / 100.000. Tuổi trung bình chẩn đoán viêm đại tràng vi thể là những bệnh nhân từ 60-65 và trên 65 tuổi có nguy cơ phát triển viêm đại tràng vi thể cao gấp 5 lần. Các yếu tố nguy cơ khác để phát triển viêm đại tràng vi thể bao gồm giới tính nữ, tiền sử bệnh ác tính, suy giáp hoặc bệnh celiac.
6. Cơ chế bệnh sinh
Căn nguyên là đa yếu tố và cơ chế chính xác vẫn chưa được biết. Tuy nhiên, người ta tin rằng phản ứng miễn dịch không được điều chỉnh đối với tác nhân phát sáng dẫn đến giảm hấp thu natri và clorua cũng như bài tiết clorua tích cực. Tiêu chảy có thể được định nghĩa là xuất tiết.
Một nghiên cứu cho thấy rằng dải collagen dày được tìm thấy trong bệnh viêm đại tràng collagenous có thể hoạt động như một hàng rào khuếch tán và điều chỉnh các phân tử nối chặt chẽ xuống. Các loại thuốc có liên quan đến việc gây viêm đại tràng vi thể bao gồm thuốc chẹn H2, thuốc ức chế tiết axit mạnh, SSRI, carbamazepine, simvastatin và ticlopidine. Lansoprazole, ví dụ, một thuốc ức chế tiết axit mạnh mạnh và được sử dụng phổ biến đã được nghiên cứu rộng rãi về mối liên quan của nó với viêm đại tràng vi thể. Một nghiên cứu trường hợp trên 850 bệnh nhân được chuyển từ omeprazole sang lansoprazole cho thấy mối tương quan trực tiếp của lansoprazole với tiêu chảy ngắt quãng được đặc trưng như viêm đại tràng tế bào lympho và collagenous trên mô học. Khi ngừng sử dụng lansoprazole, các sinh thiết tiếp theo cho thấy sự phân giải với sự bình thường hóa mô học ruột kết.

7. Kết quả lâm sàng
Các triệu chứng có thể bao gồm một số hoặc tất cả những điều sau: tiêu chảy ra nước từng cơn hoặc dai dẳng, đau quặn bụng, phân gấp hoặc không tự chủ, sụt cân hoặc buồn nôn. Tiền sử đầy đủ giúp phân biệt bệnh này với các nguyên nhân khác gây ra tiêu chảy mãn tính, chảy nước. Điều quan trọng là phải có được danh sách thuốc đầy đủ, bao gồm cả thuốc kê đơn và thuốc không kê đơn. Khám sức khỏe thường không đáng kể.
Các dấu hiệu trong phòng thí nghiệm thường không hữu ích cho việc chẩn đoán hoặc đánh giá hoạt động của bệnh. Bước đầu tiên nên lấy mẫu phân. Mặc dù không được sử dụng thường xuyên để chẩn đoán, nhưng có sự gia tăng số lượng tế bào T CD3 + được tìm thấy trong lớp đệm và khoang trong biểu mô ở cả viêm đại tràng tế bào lympho và viêm đại tràng tạo keo hoặc GnRH-R, được thấy trong IBS không thường xuyên được quan sát thấy ở bệnh nhân viêm đại tràng vi thể. Điều thú vị là có sự gia tăng tỷ lệ HLA DQ2 ở cả hai loại phụ của viêm đại tràng vi thể.
8. Các phương thức chẩn đoán
Xét nghiệm được lựa chọn là nội soi đại tràng với sinh thiết. Mô học của sinh thiết ruột kết (đại tràng) cho thấy tình trạng viêm niêm mạc và sự dày lên của lớp collagen dưới biểu mô, như trong bệnh viêm đại tràng collagenous, hoặc sự gia tăng số lượng tế bào lympho trong biểu mô bề mặt như trong bệnh viêm đại tràng lymphocytic. Soi đại tràng sigma ống mềm có thể là đủ; tuy nhiên, các kết quả âm tính không loại trừ khả năng mắc bệnh này. Điều quan trọng là phải thực hiện nhiều sinh thiết khắp đại tràng, vì viêm đại tràng mô tế bào và lympho có thể loang lổ. Tuy nhiên, hơn 90% các phát hiện có ở đại tràng trái.
9. Nội soi và giải phẫu bệnh
Nội soi đại tràng thường hoàn toàn bình thường. Tuy nhiên, bề mặt niêm mạc thô và có nốt sần có thể được nhìn thấy trong bệnh viêm đại tràng co thắt. Sung huyết và mạch máu xoắn vặn với tẩm nhuận lan tỏa của niêm mạc đã được ghi nhận trong sự phát triển sớm của viêm đại tràng collagenous. Có thể thấy phù nề nhẹ và mất mạch máu. Sự xuất hiện “các vết xước dạng đường” của niêm mạc đại tràng có thể xảy ra trong bệnh viêm đại tràng collagenous, còn được định nghĩa là “vết rách niêm mạc”. Phát hiện này được giải thích là do chấn thương ở đại tràng giảm khả năng đàn hồi do độ cứng của collagen subepithelium. Về mặt mô học, viêm đại tràng collagenous được mô tả bằng các lắng đọng collagen dưới biểu mô niêm mạc đại tràng có đường kính 7-100 micromet (bình thường là 1-7 micromet). Một phát hiện phổ biến là lớp collagen dưới biểu mô lớn hơn 10 micromet. Viêm đại tràng lympho được đặc trưng bởi thâm nhiễm bạch cầu đơn nhân với ít bạch cầu trung tính và bạch cầu ái toan trong lớp đệm và tế bào lympho trong biểu mô lớn hơn 20 trên 100 tế bào biểu mô bề mặt (bình thường là 3-5 / 100 tế bào). Đôi khi có hiện tượng viêm màng phổi khu trú. Tổn thương biểu mô, chẳng hạn như bong tróc tế bào và suy giảm chất nhầy có thể xảy ra.
Bệnh viện Đa khoa Quốc tế Vinmec là cơ sở y tế chất lượng cao tại Việt Nam với đội ngũ y bác sĩ có trình độ chuyên môn cao, được đào tạo bài bản, chuyên sâu trong nước và nước ngoài, giàu kinh nghiệm.
Hệ thống thiết bị y tế hiện đại, tối tân, sở hữu nhiều máy móc trên thế giới giúp phát hiện ra nhiều căn bệnh khó, nguy hiểm trong thời gian ngắn, hỗ trợ việc chẩn đoán, điều trị của bác sĩ hiệu quả nhất. Không gian bệnh viện được thiết kế theo tiêu chuẩn khách sạn, mang đến cho người bệnh sự thoải mái, thân thiện, yên tâm.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo
- Lina Vigren, Martin Olesen, et al. An epidemiological study of collagenous colitis in southern Sweden from 2001-2010. World J Gastroenterol. 2012 June 14; 18(22): 2821–2826.
- Gianluca Ianiro, Giovanni Cammarota, Luca Valerio, Brigida Eleonora Annicchiarico, Alessandro Milani, Massimo Siciliano and Antonio Gasbarrini. Microscopic colitis . World J Gastroenterol. 2012 November 21; 18(43): 6206-6215.
- Jegadeesan. Microscopic colitis. Is it a spectrum of inflammatory bowel disease. World J Gastroenterol. 2013 July 14; 19(26)
- Monina F. Pascua, Prashant Kedia, Mark G. Weiner, John Holmes, Jonas Ellenberg, and James D. Lewis, Microscopic colitis and Medication Use .Clin Med Insights Gastroenterol. 2010 May 18; 2010(3): 11–19.
- Pardi DS, Loftus EV Jr, Smyrk TC, et al. The epidemiology of microscopic colitis: a population based study in Olmsted County, Minnesota. Gut. 2007;56(4):504
- Marina Kim, Archana Patel, Diagnosis and Management of Microscopic Colitis: A Review of the Literature, Inflammatory bowel disease: a practical approach, Series #87, Practical Gastroenterology • february 2014