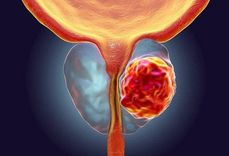
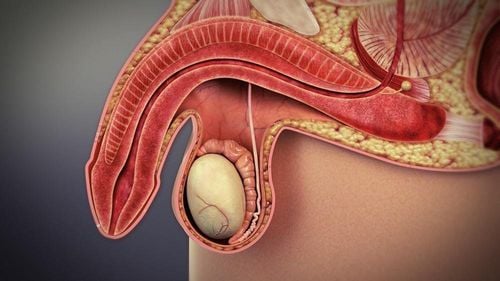
Các cách điều trị ung thư tuyến tiền liệt được áp dụng tùy theo tình trạng bệnh của mỗi người. Bác sĩ sẽ phải cân nhắc phương pháp mang lại lợi ích tối đa cho bệnh nhân. Bệnh phát triển rất nhanh chóng vì thế người bệnh cần điều trị sớm để đạt kết quả cao. Bài viết dưới đây sẽ giúp chúng ta hiểu rõ hơn về các cách điều trị này.
Bài viết này được viết dưới sự hướng dẫn chuyên môn của Bác sĩ CK I Nguyễn Thị Minh Thuyên - chuyên khoa Giải phẫu bệnh - Khoa Xét nghiệm - Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng.
1. Có bao nhiêu cách điều trị ung thư tuyến tiền liệt?
Sau khi chẩn đoán chính xác bệnh, các bác sĩ sẽ thảo luận về các phương án điều trị ung thư tuyến tiền liệt, xem xét lợi ích của từng phương án so với những rủi ro và tác dụng phụ có thể xảy ra.
Tùy thuộc vào từng trường hợp, các phương án điều trị ung thư tuyến tiền liệt có thể bao gồm:
- Theo dõi hoặc giám sát tích cực.
- Phẫu thuật.
- Xạ trị.
- Áp lạnh.
- Liệu pháp hormone.
- Hóa trị.
- Liệu pháp miễn dịch.
- Liệu pháp nhắm trúng đích.
- Điều trị di căn đến xương.
2. Theo dõi hoặc giám sát tích cực ung thư tiền liệt tuyến
Ung thư tuyến tiền liệt thường tiến triển chậm vì vậy một số bệnh nhân (nhất là những người cao tuổi hoặc có các vấn đề sức khỏe nghiêm trọng khác) có thể không cần phải điều trị ngay. Thay vào đó, họ có thể chọn phương án giám sát tích cực.
Giám sát tích cực (active surveillance) là theo dõi chặt chẽ, bao gồm các biện pháp như:
- Xét nghiệm PSA định kỳ mỗi 6 tháng.
- Khám trực tràng bằng tay (DRE) ít nhất mỗi năm một lần.
- Sinh thiết tuyến tiền liệt và xét nghiệm hình ảnh từ 1 đến 3 năm một lần.
Nếu có sự thay đổi trong kết quả xét nghiệm, bác sĩ sẽ thảo luận với bệnh nhân về các lựa chọn điều trị phù hợp tại thời điểm đó.
Quan sát và theo dõi ( (observation), tức là chờ đợi thận trọng:
- Theo dõi và thực hiện ít xét nghiệm hơn.
- Chủ yếu dựa vào việc theo dõi sự thay đổi trong các triệu chứng của bệnh nhân để quyết định có cần tiến hành điều trị hay không. Trong trường hợp này, mục tiêu của việc điều trị ung thư tuyến tiền liệt thường là kiểm soát các triệu chứng chứ không phải chữa khỏi bệnh.
Cách điều trị ung thư tuyến tiền liệt này có thể được khuyến nghị cho những bệnh nhân có các đặc điểm sau:
- Không có triệu chứng nào.
- Dự kiến bệnh sẽ tiến triển chậm (dựa trên điểm Gleason).
- Tổn thương nhỏ.
- Ung thư chỉ khu trú trong tuyến tiền liệt.
- Mức PSA thấp (<10 ng/ml).
Trong giám sát tích cực, chỉ những bệnh nhân có ung thư tiến triển mới được tiến hành điều trị. Đôi khi, các cách điều trị ung thư tuyến tiền liệt có thể mang lại rủi ro và tác dụng phụ lớn hơn so với lợi ích thu được.
Một số bệnh nhân cảm thấy không thoải mái với phương pháp giám sát do lo ngại ung thư có thể phát triển và lan rộng, làm giảm các lựa chọn điều trị cũng như khả năng điều trị thành công sau này. Một số người sẵn sàng chấp nhận tác dụng phụ của các phương pháp điều trị để loại bỏ hoặc tiêu diệt ung thư.
Các nghiên cứu đã so sánh giám sát tích cực với các biện pháp can thiệp mạnh hơn như phẫu thuật hoặc xạ trị. Kết quả cho thấy, những bệnh nhân trải qua phẫu thuật hoặc xạ trị không sống lâu hơn so với những người chọn giám sát tích cực nhưng có thể tránh được việc kéo dài bệnh cũng như lan rộng ít hơn.
3. Phẫu thuật (surgery)
Phẫu thuật cắt bỏ tuyến tiền liệt triệt để, bao gồm loại bỏ toàn bộ tuyến tiền liệt cùng với một số mô lân cận và túi tinh, thường được xem là một phương án để điều trị ung thư nếu bệnh chưa lan rộng ra ngoài tuyến tiền liệt.
3.1. Mổ hở hoặc nội soi cắt tuyến tiền liệt tận gốc
Phẫu thuật mổ hở hiện ít được sử dụng. Trong khi đó, phẫu thuật nội soi lại trở nên phổ biến hơn nhờ vào các ưu điểm như vết mổ nhỏ, ít mất máu và thời gian hồi phục nhanh hơn cho bệnh nhân.
Các rủi ro khi phẫu thuật điều trị ung thư tuyến tiền liệt bao gồm:
- Phản ứng với thuốc mê.
- Chảy máu.
- Hình thành cục máu đông ở chân hoặc phổi.
- Ảnh hưởng đến các cơ quan lân cận.
- Nhiễm trùng tại chỗ.
3.2. Tác dụng phụ của phẫu thuật tuyến tiền liệt
- Tiểu không kiểm soát: Bệnh nhân cao tuổi thường gặp phải tình trạng tiểu không kiểm soát nhiều hơn so với người trẻ.
- Rối loạn chức năng cương dương: Có thể mất từ vài tháng đến hai năm để phục hồi khả năng cương cứng sau phẫu thuật. Nếu khả năng này không trở lại, người bệnh có thể cần sử dụng thuốc hoặc các cách điều trị ung thư tuyến tiền liệt khác.
- Thay đổi cực khoái: Sau phẫu thuật, mặc dù vẫn có thể đạt được khoái cảm nhưng cảm giác này có thể giảm đi hoặc biến mất hoàn toàn. Một số trường hợp có thể gặp đau sau khi đạt cực khoái.
- Mất khả năng sinh sản: Đây thường không phải là vấn đề đối với những bệnh nhân ung thư tuyến tiền liệt lớn tuổi. Tuy nhiên, nếu bệnh nhân lo lắng hoặc vẫn mong muốn có con sau khi điều trị, hãy thảo luận với bác sĩ về khả năng lưu trữ tinh trùng trước khi điều trị.
- Phù bạch huyết: Một biến chứng hiếm gặp nhưng có thể xảy ra do việc loại bỏ nhiều hạch bạch huyết xung quanh tuyến tiền liệt, có thể gây tích tụ chất lỏng, sưng và đau ở chân hoặc vùng sinh dục. Phù bạch huyết có thể được điều trị bằng vật lý trị liệu, mặc dù có thể không biến mất hoàn toàn.
- Thay đổi chiều dài dương vật: Có thể xảy ra do sự rút ngắn của niệu đạo, khi một phần niệu đạo bị cắt bỏ cùng với tuyến tiền liệt.
- Thoát vị bẹn: Cắt bỏ tuyến tiền liệt có thể làm tăng nguy cơ thoát vị bẹn trong tương lai.
4. Xạ trị (radiation therapy)
Xạ trị sử dụng tia hoặc hạt năng lượng cao để tiêu diệt tế bào ung thư. Tùy theo giai đoạn của ung thư tuyến tiền liệt và các yếu tố khác, xạ trị có thể được áp dụng trong những trường hợp sau:
- Là phương pháp điều trị ban đầu cho các trường hợp ung thư chỉ nằm trong tuyến tiền liệt và có độ mô học thấp, với tỷ lệ chữa khỏi tương đương so với phẫu thuật cắt bỏ tuyến tiền liệt triệt để.
- Là một phần của liệu pháp điều trị ban đầu (kết hợp với liệu pháp hormone) cho các trường hợp ung thư đã lan ra ngoài tuyến tiền liệt và vào các mô lân cận.
- Được áp dụng cho những bệnh nhân mà ung thư không thể được cắt bỏ hoàn toàn hoặc đã tái phát tại chỗ sau phẫu thuật.
- Đối với ung thư tiến triển, xạ trị giúp kiểm soát bệnh lâu dài và có thể ngăn ngừa hoặc giảm thiểu các triệu chứng.
Các loại xạ trị chính được chỉ định khi điều trị ung thư tuyến tiền liệt:
4.1. Xạ trị chùm tia ngoài (external beam radiation)
Nỗ lực điều trị các ung thư ở giai đoạn đầu để chữa khỏi và làm giảm các triệu chứng, chẳng hạn như đau xương khi ung thư đã lan đến xương.
4.2. Xạ trị trong (brachytherapy)
- Xạ trị đơn lẻ: Dành cho ung thư giai đoạn đầu với tốc độ phát triển chậm (độ mô học thấp);
- Xạ trị kết hợp với xạ trị chùm tia ngoài: Cách điều trị ung thư tuyến tiền liệt này được ưu tiên cho bệnh nhân có nguy cơ cao khi ung thư lan ra ngoài tuyến tiền liệt.
4.3. Tác dụng phụ khi xạ trị ung thư tiền liệt tuyến
- Các vấn đề về ruột: Tia xạ có thể gây kích ứng và viêm trực tràng, dẫn đến triệu chứng như tiêu chảy, máu trong phân và rò rỉ trực tràng. Đa số các vấn đề này sẽ dần biến mất theo thời gian. Để hạn chế tiêu chảy trong quá trình xạ trị, người bệnh nên theo dõi chế độ ăn uống đặc biệt theo chỉ dẫn của bác sĩ.
- Các vấn đề về tiết niệu: Tia xạ có thể kích thích và viêm bàng quang, gây ra tình trạng đi tiểu thường xuyên, cảm giác nóng rát hoặc thấy máu trong nước tiểu. Các vấn đề này thường cải thiện theo thời gian, tuy nhiên, ở một số người, chúng có thể không hoàn toàn biến mất.
- Các vấn đề về cương cứng, bao gồm cả “bất lực”: Một số người có thể gặp phải tình trạng “bất lực” sau vài năm xạ trị, tỷ lệ này tương đương với sau phẫu thuật. Rối loạn cương cứng thường không xuất hiện ngay sau xạ trị mà phát triển dần theo thời gian.
- Mệt mỏi: Cảm giác mệt mỏi có thể kéo dài và từ từ giảm dần trong vài tuần hoặc vài tháng sau khi kết thúc điều trị.
- Phù bạch huyết: Có thể xảy ra tình trạng phù bạch huyết tương tự như khi phẫu thuật ung thư tuyến tiền liệt.

5. Phương pháp áp lạnh (cryotherapy)
Áp lạnh là phương pháp sử dụng nhiệt độ cực thấp để làm đông lạnh và tiêu diệt các tế bào ung thư trong tuyến tiền liệt cũng như phần lớn các tế bào của tuyến này.
5.1. Chỉ định
Áp lạnh được áp dụng trong các trường hợp như ung thư tái phát sau xạ trị hoặc ung thư giai đoạn sớm có nguy cơ thấp khi không thể tiến hành phẫu thuật, xạ trị. Tuy nhiên, phần lớn các bác sĩ không áp dụng phương pháp áp lạnh là cách điều trị ung thư tuyến tiền liệt đầu tiên.
Phương pháp áp lạnh được đánh giá là ít xâm lấn hơn phẫu thuật, thường gây mất máu ít hơn và có thời gian nằm viện, hồi phục ngắn hơn, ít đau hơn. Tuy nhiên, so với phẫu thuật hoặc xạ trị, hiệu quả lâu dài của áp lạnh vẫn còn là điều mà các bác sĩ cần tìm hiểu thêm.
5.2. Các tác dụng phụ có thể xảy ra khi áp lạnh tiền liệt tuyến:
Các tác dụng phụ sau có thể xuất hiện:
- Máu trong nước tiểu.
- Đau tại vùng điều trị.
- Sưng ở dương vật hoặc bìu.
- Ảnh hưởng đến bàng quang và trực tràng, gây cảm giác đau và nóng rát.
- Rối loạn cương cứng.
- Són tiểu.
6. Hóa trị (chemotherapy)
Hóa trị sử dụng các loại thuốc, có thể được tiêm qua tĩnh mạch hoặc dùng qua đường uống để đi vào dòng máu và tiêu diệt các tế bào ung thư ở nhiều bộ phận khác nhau trong cơ thể.
6.1. Chỉ định hóa trị điều trị ung thư tiền liệt tuyến
Ung thư đã lan ra ngoài tuyến tiền liệt và liệu pháp hormone không còn hiệu quả. Nghiên cứu mới đây cũng chỉ ra rằng, kết hợp hóa trị với liệu pháp hormone có thể mang lại hiệu quả. Tuy nhiên, hóa trị không được xem là phương pháp điều trị tiêu chuẩn cho ung thư ở giai đoạn đầu.
6.2. Các loại thuốc hóa trị ung thư tiền liệt tuyến
- Docetaxel (Taxotere).
- Cabazitaxel (Jevtana).
- Mitoxantrone (Novantrone).
- Estramustine (Emcyt).
- Các loại thuốc hóa trị khác gồm Carboplatin, Oxaliplatin và Cisplatin đang được nghiên cứu để sử dụng trong ung thư tuyến tiền liệt.
6.3. Các tác dụng phụ có thể xảy ra khi hóa trị điều trị ung thư tiền liệt tuyến
Thuốc hóa trị tác động đến các tế bào ung thư đang phân chia một cách nhanh chóng. Tuy nhiên, các tế bào khác trong cơ thể cũng phân chia nhanh như tế bào tủy xương, niêm mạc miệng, ruột và nang tóc, do đó chúng cũng bị ảnh hưởng bởi hóa trị, dẫn đến các tác dụng phụ. Các tác dụng phụ của hóa trị phụ thuộc vào loại thuốc, liều lượng và thời gian dùng. Các tác dụng phụ thường gặp bao gồm:
- Rụng tóc.
- Lở miệng.
- Mất ngon ăn.
- Buồn nôn và nôn mửa.
- Tiêu chảy.
- Tăng nguy cơ nhiễm trùng do số lượng bạch cầu giảm.
- Dễ bị bầm tím hoặc chảy máu do giảm tiểu cầu.
- Mệt mỏi do giảm hồng cầu.
Những tác dụng phụ này thường sẽ biến mất sau khi kết thúc điều trị.
7. Chế độ dinh dưỡng hỗ trợ điều trị cho bệnh nhân ung thư tuyến tiền liệt
Mặc dù dinh dưỡng không phải là cách điều trị ung thư tuyến tiền liệt nhưng một chế độ dinh dưỡng phù hợp có thể góp phần làm giảm sự phát triển của khối u và nguy cơ tái phát bệnh. Bệnh nhân nên một số loại thực phẩm sau:
- Hạn chế tiêu thụ các loại thịt đỏ như thịt bò, thịt heo, dê…
- Bữa ăn hàng ngày nên ít sử dụng mỡ động vật.
- Bổ sung nhiều rau xanh và các loại trái cây phù hợp.
Những cách điều trị ung thư tuyến tiền liệt được lựa chọn dựa trên tình trạng của từng bệnh nhân. Tuy nhiên, mỗi phương pháp sẽ gây ra những tác dụng phụ khác nhau. Vì vậy, bệnh nhân nên thảo luận với bác sĩ để áp dụng cách điều trị phù hợp nhất.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Bài viết tham khảo nguồn: Hiệp hội Ung thư Hoa Kỳ