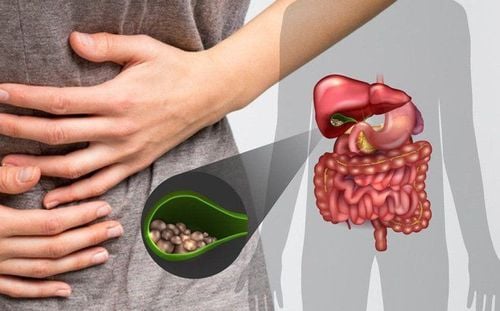
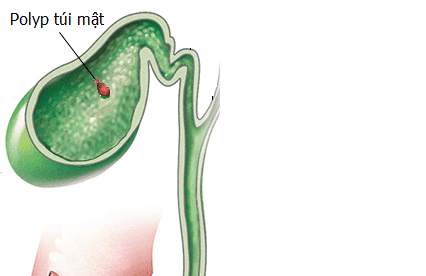
Trong cơ thể, túi mật là một nơi lưu trữ mật sản xuất từ gan. Túi mật thường phải cắt bỏ (bằng mổ mở hoặc nội soi) khi đã bị viêm nhiễm cấp hoặc mãn tính, có sỏi, teo hoặc ung thư túi mật... Sau mổ túi mật, người bệnh có thể gặp một số vấn đề ở đường tiêu hóa và gây ra một số biến chứng cần theo dõi và can thiệp (nếu cần).
1. Biến chứng sau cắt túi mật
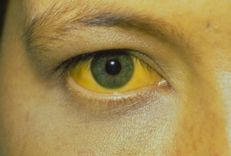
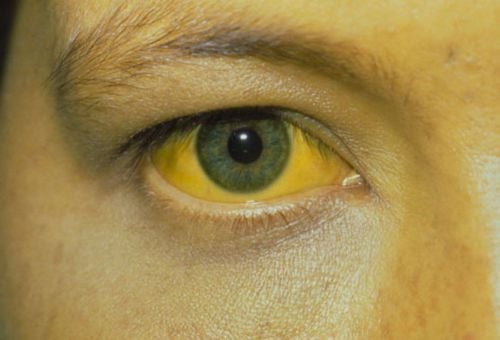
Sau mổ túi mật, một số trường hợp bệnh nhân có thể mắc “Hội chứng sau cắt túi mật” (Postcholecystectomy- PCS). Đây là hội chứng bao gồm các dấu hiệu như: đau nhói hay đau âm ỉ vùng bụng dưới; viêm dạ dày, sốt, đầy hơi, buồn nôn, tiêu chảy, vàng da... Ước tính gần 50% các trường hợp là do vấn đề tại đường mật như: sót sỏi, tổn thương đường mật, mất nhu động, giãn ống mật chủ. Để chẩn đoán PCS cần dựa vào phương pháp nội soi mật tụy ngược dòng (ERCP).
Thông thường hội chứng sau cắt túi mật không kéo dài quá lâu mà thường sẽ giảm dần và biến mất khi cơ thể đã thích nghi. Nhưng ngược lại cũng có nhiều trường hợp kéo dài gây ảnh hưởng không nhỏ đến chất lượng cuộc sống của người bệnh.
2. Nguyên nhân của hội chứng sau cắt túi mật
Có nhiều nguyên nhân được cho là gây nên hội chứng sau mổ túi mật, bao gồm:
- Tổn thương đường mật sau phẫu thuật;
- Hẹp lòng ống mật;
- Rò rỉ dịch mật sau phẫu thuật;
- Nhiễm trùng đường mật, vết mổ hoặc ổ bụng;
- Sót sỏi trong đường mật hoặc ống tụy;
- Lưu thông dịch mật xuống đường tiêu hóa bất thường sau cắt bỏ túi mật;
- Rối loạn cơ vòng Oddi;
- Khối u đường mật trong gan;
- Viêm dạ dày; trào ngược dạ dày thực quản;
- Hội chứng ruột kích thích;
- Căng thẳng, stress và các vấn đề tâm lý liên quan
Đặc biệt những người phải mổ cắt túi mật nhưng không do sỏi; cắt túi mật trong trường hợp cấp cứu; người trẻ tuổi hoặc người có tiền sử bị hội chứng ruột kích thích có nguy cơ mắc phải hội chứng PCS cao hơn bình thường.

3. Cách điều trị khi mắc hội chứng sau cắt túi mật
Thông thường, sau khi đã chẩn đoán và xác định chính xác nguyên nhân gây nên tình trạng đau bụng sau mổ túi mật, bác sĩ sẽ chỉ định phương pháp điều trị phù hợp cho bệnh nhân. Có thể là điều trị nội khoa hoặc ngoại khoa tùy theo từng trường hợp.
3.1. Điều trị nội khoa
Điều trị nội khoa hướng đến việc thay đổi chế độ ăn uống, dùng thuốc để điều trị và cải thiện triệu chứng. Ví dụ như bệnh nhân mắc phải hội chứng ruột kích thích sẽ cần tăng cường hấp thụ chất xơ và dùng thuốc giảm co thắt cơ. Thuốc giúp giảm bớt acid mật trong đường tiêu hóa để kiểm soát tình trạng tiêu chảy.
Với những người bị trào ngược dạ dày thực quản sẽ được chỉ định dùng thuốc kháng acid dịch vị, dạ dày, thuốc ức chế bơm proton hoặc thuốc kháng histamin để giảm bớt hiện tượng trào ngược.
Đặc biệt sau mổ túi mật, người bệnh nên ăn uống những loại thực phẩm dễ tiêu, hạn chế dầu mỡ và đồ ăn chiên rán; vừa ăn vừa để ý theo dõi với lượng thức ăn từ ít đến nhiều. Nếu không thấy xuất hiện những khó chịu nào đáng kể thì có thể trở lại chế độ ăn uống bình thường.
3.2. Can thiệp ngoại khoa
Điều trị can thiệp ngoại khoa thường được chỉ định khi đã xác định chính xác nguyên nhân gây biến chứng sau cắt túi mật (thường là sót sỏi trong ống mật hoặc rối loạn chức năng cơ vòng Oddi...). Phương pháp nội soi mật tụy ngược dòng (ERCP) sẽ được áp dụng để vừa thăm dò, vừa lấy sỏi còn sót lại trong đường mật. Những nguyên nhân liên quan đến mật - tụy, cơ vòng Oddi có thể được chỉ định phẫu thuật tái tạo cơ vòng Oddi thông qua tá tràng.
Nhìn chung, cơ thể con người là một cỗ máy sinh học kỳ diệu. Sau mổ túi mật, cơ thể cần thời gian để thích nghi với việc thiếu vắng túi mật và đa phần các chức năng tiêu hóa sẽ trở lại bình thường không lâu sau đó. Tuy nhiên, nếu bệnh nhân vẫn gặp phải các vấn đề như: đau bụng sau mổ túi mật, chậm tiêu, tiêu chảy, vàng da... trong thời gian dài thì cần sớm đến các cơ sở y tế uy tín để thăm khám và điều trị kịp thời.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.