Bệnh viêm ruột là một nhóm bệnh lý gây viêm nhiễm ở đường tiêu hóa, trong đó viêm loét đại tràng và bệnh Crohn là hai dạng phổ biến. Một trong những phương pháp hiệu quả trong việc chẩn đoán và theo dõi tiến triển của bệnh là siêu âm. Siêu âm không chỉ giúp phát hiện những tổn thương ở ruột mà còn giúp các bác sĩ đánh giá mức độ viêm nhiễm và tiên lượng kết quả điều trị.
Bài viết này được tư vấn chuyên môn bởi ThS. BS Mai Viễn Phương - Trưởng đơn nguyên Nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
1. Bệnh viêm ruột là gì?
Mặc dù nhiều yếu tố như di truyền, môi trường, miễn dịch, vi sinh vật và biểu sinh có ảnh hưởng đến nguyên nhân gây bệnh viêm ruột (IBD), nhưng chưa có yếu tố nào được xác định là nguyên nhân chính thức.
Một quan điểm chung là sự thay đổi trong hệ vi sinh vật đường ruột (do tác động của yếu tố môi trường như chế độ ăn uống, thuốc men, hút thuốc và ô nhiễm) có thể làm thay đổi phản ứng miễn dịch của cơ thể, góp phần vào sự phát triển của bệnh viêm ruột. Điều này cho thấy hệ vi sinh vật đường ruột đóng vai trò quan trọng trong việc kết nối giữa các yếu tố môi trường và phản ứng miễn dịch.
Các nghiên cứu gần đây cũng chỉ ra rằng việc thiếu hụt vi sinh vật đường ruột trong khi còn nhỏ có thể ảnh hưởng đến quá trình phát triển và khả năng hoạt động của hệ miễn dịch ruột, từ đó làm tăng nguy cơ mắc bệnh viêm ruột khi trưởng thành.
Thêm vào đó, những khiếm khuyết trong một số gen thụ thể miễn dịch, như thụ thể nhận dạng mẫu, có thể gây rối loạn hệ miễn dịch bẩm sinh, làm giảm khả năng chịu đựng của cơ thể với các vi sinh vật đường ruột. Vì vậy, việc duy trì một hệ vi sinh vật đường ruột khỏe mạnh là rất quan trọng để bảo vệ sức khỏe đường ruột.

2. Đánh giá bệnh viêm ruột tái phát sau phẫu thuật
Trong nhiều năm qua, nội soi đã được coi là phương pháp chuẩn vàng trong việc đánh giá tình trạng tái phát sau phẫu thuật của bệnh Crohn (bệnh viêm ruột mạn tính). Điểm Rutgeerts là chỉ số nội soi chính xác để xác định mức độ tái phát sau phẫu thuật. Gần đây, siêu âm cũng đã được chứng minh là có khả năng phát hiện tái phát bệnh sau phẫu thuật.
Một nghiên cứu cho thấy siêu âm có thể tương quan tốt với điểm Rutgeerts, với khả năng dự báo dương tính lên tới 87%, cho phép phát hiện tái phát sau phẫu thuật. Một nghiên cứu khác cũng cho thấy độ nhạy của siêu âm truyền thống trong phát hiện tái phát là 89,7% và có thể đạt đến 98% khi sử dụng siêu âm tăng cường độ tương phản. Tuy nhiên, cần phải giải thích các phát hiện từ siêu âm một cách chi tiết để có kết luận chính xác.
Trong thử nghiệm POCER gần đây, calprotectin cũng đã cho thấy mối tương quan tốt với tình trạng bệnh sau phẫu thuật khi so với kết quả nội soi, với giá trị dự báo âm tính lên tới 91%. Trong tương lai, kết hợp giữa siêu âm và calprotectin có thể trở thành phương pháp hữu ích để xác định tình trạng tái phát của bệnh Crohn sau phẫu thuật. Tuy nhiên, cần phải tiếp tục đánh giá thêm trong các thử nghiệm lâm sàng để khẳng định tính hiệu quả của phương pháp này.
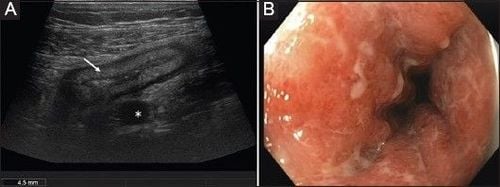
3. Tiên lượng bệnh viêm ruột bằng IUS
Nhiều nghiên cứu đã cố gắng đánh giá khả năng tiên lượng của siêu âm trong việc dự đoán sự tái phát của bệnh Crohn, đồng thời phát triển các dấu hiệu và đặc điểm tiên đoán cho siêu âm trong bệnh viêm ruột (IBD). Các nghiên cứu đã chỉ ra rằng siêu âm có thể xác định nguy cơ tái phát một cách rất đặc hiệu và nhạy bén. Thậm chí, khả năng tiên đoán của siêu âm có thể được cải thiện thêm khi thực hiện SICUS kết hợp với thuốc cản quang đường uống. Phương pháp này giúp làm căng ruột non và ruột già tốt hơn, từ đó nâng cao giá trị tiên lượng của siêu âm.
Gần đây, việc sử dụng siêu âm tăng cường độ tương phản (CEUS) đã được chứng minh là một công cụ hữu ích trong việc dự đoán kết quả điều trị ở bệnh nhân mắc bệnh Crohn (CD), thông qua việc đo lường lưu lượng máu đến ruột bằng siêu âm động.
4. Phân loại các bệnh lý ở trực tràng có liên quan đến bệnh Crohn (bệnh viêm ruột mãn tính)
4.1 Siêu âm quanh hậu môn và siêu âm qua trực tràng (TRUS)
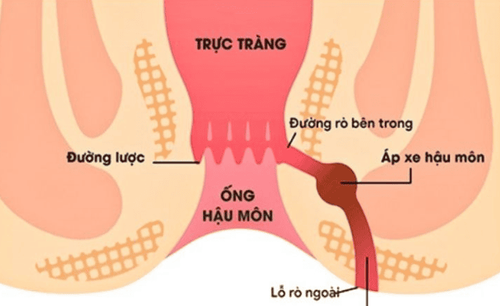
Bệnh rò hậu môn thường gặp ở những bệnh nhân mắc bệnh Crohn (bệnh viêm ruột mãn tính), với tỷ lệ mắc bệnh khoảng 10% ngay khi chẩn đoán và có thể lên tới 20% sau 20 năm. Việc chẩn đoán và phân loại bệnh lý hậu môn thường được thực hiện thông qua sự kết hợp giữa các triệu chứng lâm sàng và các phương pháp hình ảnh. Ngoài các thủ thuật dưới gây mê như tiêu chuẩn vàng để mô tả, MRI và TRUS hiện nay cũng được sử dụng để phát hiện và phân loại các vấn đề hậu môn liên quan đến bệnh Crohn.
Các nghiên cứu gần đây cho thấy độ chính xác của TRUS tương đương với MRI trong việc phát hiện rò hậu môn, với độ chính xác lần lượt là 87% đối với MRI và 91% đối với TRUS. Một phân tích tổng hợp cho thấy không có sự khác biệt đáng kể giữa độ nhạy của MRI và TRUS (87%), mặc dù độ đặc hiệu của MRI cao hơn một chút so với TRUS (69% so với 43%). Tuy nhiên, TRUS có nhược điểm là xâm lấn và có thể gây khó chịu cho bệnh nhân. Mặc dù MRI khung chậu đã được sử dụng rộng rãi, nhưng việc tiếp cận thiết bị này và chi phí vẫn là một vấn đề.
Vì cả MRI và TRUS đều yêu cầu thiết bị đắt tiền và các bác sĩ có chuyên môn cao, siêu âm quanh hậu môn đã được đề xuất như một phương pháp thay thế. Siêu âm quanh hậu môn có thể cung cấp độ nhạy và độ đặc hiệu cao trong việc phát hiện các vấn đề hậu môn liên quan đến bệnh Crohn. Một nghiên cứu gần đây đã tiến hành với 46 bệnh nhân mắc bệnh Crohn quanh hậu môn, sử dụng TRUS làm tiêu chuẩn vàng.
Kết quả cho thấy 53 lỗ rò được phát hiện bằng TRUS đã được phân loại chính xác bằng siêu âm quanh hậu môn trong 45 trường hợp, đạt độ nhạy lên đến 84,9%. Siêu âm quanh hậu môn cũng phát hiện 10 ổ áp xe quanh hậu môn, tất cả đều được xác nhận bằng TRUS và TRUS không phát hiện thêm ổ áp xe nào.
Hơn nữa, độ nhạy của siêu âm quanh hậu môn trong bệnh Crohn quanh hậu môn, có hoặc không có thuốc cản quang, cũng đã được chứng minh trong các nghiên cứu khác. Vì vậy, siêu âm quanh hậu môn có thể là một phương pháp đơn giản, ít đau và hiệu quả trong việc phát hiện và phân loại các lỗ rò hoặc ổ áp xe quanh hậu môn và trực tràng - âm đạo ở bệnh nhân mắc bệnh Crohn.
4.2 Siêu âm ở bệnh nhân viêm loét đại tràng
Giá trị của siêu âm trong chẩn đoán và theo dõi viêm loét đại tràng (UC) không được nghiên cứu nhiều như trong bệnh Crohn. Một trong những lý do có thể là trong các trường hợp viêm loét đại tràng nhẹ, đặc biệt là ở phần đại tràng bên trái, thành ruột thường không dày lên và tình trạng viêm chủ yếu giới hạn ở niêm mạc, điều này khiến việc chẩn đoán bằng siêu âm trở nên khó khăn hơn.
Tuy nhiên, đặc điểm điển hình của viêm loét đại tràng là thành ruột dày lên, điều này cũng dễ dàng nhận thấy trong quá trình siêu âm. Khác với bệnh Crohn, thành ruột dày lên trong viêm loét đại tràng thường tỷ lệ thuận và lớp thành ruột vẫn giữ được cấu trúc phân tầng. Mặc dù sự dày lên của niêm mạc là dấu hiệu viêm đặc trưng, nhưng việc hình dung về tình trạng dày lên ở lớp dưới niêm mạc cũng rất quan trọng. Sự dày lên tăng âm ở lớp dưới niêm mạc thường phản ánh tình trạng phù nề do viêm hoạt động trong viêm loét đại tràng.
Trong thực hành lâm sàng, dày lên thành ruột có thể là dấu hiệu sớm của tình trạng viêm trong viêm loét đại tràng. Tuy nhiên, tình trạng này sẽ giảm dần khi viêm ruột được điều trị. Một điểm đáng lưu ý là hiện vẫn thiếu dữ liệu mô tả sự biến mất của tình trạng dày lên thành ruột sau điều trị và quá trình cải thiện theo thời gian. Giá trị chính xác của siêu âm trong việc theo dõi bệnh nhân mắc viêm loét đại tràng vẫn đang được nghiên cứu trong một thử nghiệm đa trung tâm tại Đức, với sự tham gia của 50 trung tâm điều trị bệnh viêm ruột (IBD).
Dữ liệu ban đầu cho thấy siêu âm Doppler của động mạch mạc treo tràng trên và dưới có thể hữu ích trong việc đánh giá mức độ hoạt động của bệnh và xác định nguy cơ tái phát trong viêm loét đại tràng. Tuy nhiên, kỹ thuật này hiện vẫn chỉ được áp dụng ở một số ít trung tâm và kết quả vẫn chưa được xác nhận rộng rãi.
Ngoài ra, các dấu hiệu siêu âm khác trong bệnh viêm ruột mạn tính (IBD), như mạch máu hóa và tăng sinh xơ mỡ, rất hữu ích trong việc đánh giá bệnh Crohn, nhưng lại ít có giá trị trong viêm loét đại tràng. Tuy nhiên, trong trường hợp viêm loét đại tràng nặng, những dấu hiệu viêm ngoài thành như tăng sinh xơ mỡ, báng bụng hoặc vệt mạc treo có thể xuất hiện, đặc biệt trong các tình huống cụ thể, mặc dù bệnh viêm loét đại tràng chủ yếu chỉ giới hạn ở niêm mạc.
5. Kết luận
Trong những năm gần đây, siêu âm trong viêm ruột (IUS) đã trở thành một công cụ quan trọng và có giá trị trong việc quản lý bệnh nhân mắc bệnh viêm ruột (IBD). Sự cải tiến đáng kể về chất lượng thiết bị siêu âm, với hình ảnh rõ nét hơn và đầu dò có độ phân giải cao, cùng với mức giá phải chăng, đã làm cho IUS ngày càng phổ biến hơn trong cộng đồng bác sĩ chuyên khoa tiêu hóa.
Hiện nay, áp dụng siêu âm IUS để đánh giá và tiên lượng bệnh viêm ruột đã có các chỉ định rõ ràng và được công nhận rộng rãi, đồng thời là một phần trong các hướng dẫn điều trị quốc gia và châu Âu. Các chỉ định này bao gồm sử dụng IUS để chẩn đoán bệnh chính, như bệnh Crohn (CD) và viêm loét đại tràng (UC), phát hiện các biến chứng ngoài thành ruột, xác định và đánh giá các chỗ hẹp trong ruột, cũng như theo dõi quá trình tiến triển của bệnh. Các công nghệ bổ sung như siêu âm tăng cường độ tương phản (CEUS), siêu âm đàn hồi, hoặc siêu âm quanh hậu môn cũng có thể hữu ích trong nhiều tình huống lâm sàng khác nhau, giúp nâng cao hiệu quả chẩn đoán và điều trị bệnh viêm ruột.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.