Bài viết được viết bởi BS Nguyễn Mạnh Hà - Khoa xạ trị - Bệnh viện Đa khoa Quốc tế Vinmec Times City
Mục đích nghiên cứu: “So sánh các thông số liều lượng của ba kỹ thuật 3D-CRT, IMRT, VMAT trong xạ trị kiểm soát nhịp thở (DIBH) cho ung thư vú trái” để lựa chọn được kỹ thuật xạ trị ưu việt nhất, có được sự phân bố tối ưu tới mục tiêu điều trị đồng thời giảm liều tối đa tới các cơ quan nguy cấp xunh quang như phổi, tim, mạch vành, ....
A. Đặt vấn đề
Ung thư vú là loại ung thư phổ biến nhất ở phụ nữ và là nguyên nhân hàng đầu gây tử vong do ung thư ở phụ nữ trên toàn cầu [1]. Ở các nước đang phát triển như Việt Nam, ung thư vú cũng là bệnh hay gặp nhất ở phụ nữ, các phương pháp điều trị thường bao gồm là cắt bỏ vú, hóa trị, xạ trị hoặc phương pháp điều trị đích. Nhiều thử nghiệm ngẫu nhiên lớn và phân tích tổng hợp đã chỉ ra rằng xạ trị sau phẫu thuật ung thư vú giúp cải thiện cả kiểm soát tại chỗ và sống thêm toàn bộ [2].
Trong xạ trị ung thư vú, các nhóm hạch bạch huyết, hạch nách và hoặc các hạch tuyến vú bên trong cũng được bao gồm trong điều trị [3]. Điều trị xạ trị vào thành ngực được cấp liều từ các chùm photon tiếp tuyến theo hai chiều, vùng hạch được chiếu xạ bằng việc sử dụng một trường trực tiếp từ cổ trước kết hợp với một trường từ sau nách.
Kỹ thuật xạ trị tương thích 3 chiều (3DCRT-3 Dimention Conformal Radiotherapy) được sử dụng trong trường hợp này. Theo tác giả [4,5], xạ trị thành ngực với các chùm tiếp tuyến như vậy sẽ dẫn tới phổi và tim nhận liều cao, sẽ làm tăng tỷ lệ mắc ung thư phổi ở phía bên xạ trị, làm tăng tỷ lệ mắc bệnh và tử vong do tổn thương tim, đặc biệt là ở bệnh nhân bị ung thư vú bên trái.
Ngày nay, với sự phát triển của kỹ thuật xạ trị, các kỹ thuật mới được ra đời để giảm thiểu liều cao tới phổi và tim như: xạ trị điều biến cường độ liều (Intensity Modulated Radiotherapy-IMRT), xạ trị điều biến thể tích cung tròn (Volume Modulated Arc Therapy-VMAT) kết hợp với kiểm soát nhịp thở bằng hít sâu nín thở (DIBH: deep inspiration breath hold). Trong đó, VMAT là một trong những kỹ thuật xạ trị tiên tiến nhất hiện nay, với ưu điểm vượt trội là khả năng điều biến suất liều, tốc độ quay gantry và các lá collimator dịch chuyển liên tục trong lúc phát tia giúp đạt được sự bao phủ liều cao tới các thể tích điều trị (PTV) trong khi giảm liều tới các cơ quan nguy cơ (OARs) như phổi và tim của người bệnh.
Tại Việt Nam có rất ít các nghiên cứu so sánh các kế hoạch xạ trị trong ung thư vú khi kết với kiểm soát nhịp thở. Nhằm giúp các bác sỹ và người bệnh (NB) có cơ sở lựa chọn các kỹ thuật xạ trị phù hợp với kinh tế và điều kiện kỹ thuật của từng đơn vị xạ trị. Do đó, chúng tôi tiến hành nghiên cứu: “So sánh các thông số liều lượng của ba kỹ thuật 3D-CRT, IMRT, VMAT trong xạ trị kiểm soát nhịp thở (DIBH) cho ung thư vú trái”. Từ đó lựa chọn được kỹ thuật xạ trị ưu việt nhất, có được sự phân bố tối ưu tới mục tiêu điều trị đồng thời giảm liều tối đa tới các cơ quan nguy cấp xunh quang như phổi, tim, mạch vành, ....
B. Đối tượng và phương pháp nghiên cứu
1. Đối tượng
Dữ liệu của 20 bệnh nhân đã phẫu thuật vú bên trái đã có chỉ định điều trị xạ trị ung thư vú trái với kiểm soát nhịp thở tại khoa xạ trị Bệnh viện ĐKQT Vinmec Times City từ tháng 1/2018 đến tháng 3/2020 đã được chọn cho nghiên cứu này. Tổng số 60 kế hoạch 3DCRT, IMRT và VMAT được thiết lập để so sánh thông số liều với nhau. Các kế hoạch được thực hiện trên hệ thống lập kế hoạch Eclipse version 13.0 của hãng Varian (Mỹ).
2. Phương pháp nghiên cứu
Nghiên cứu mô tả chỉ số tính liều.
2.1 Quy trình nghiên cứu
Bệnh nhân được chỉ định chụp CT mô phỏng 4D-DIBH (kết hợp kiểm soát nhịp thở DIBH trong quá trình chụp CT). Trước khi chụp mô phỏng, bệnh nhân được huấn luyện tập hít hơi và nín thở với chu kỳ nín thở từ 20 giây trở lên. Cần đảm bảo chu kỳ biên độ nín thở là ổn định giữa các lần hít hơi nín thở mởi đủ tiêu chuẩn thực hiệnn kỹ thuật mô phỏng 4D-DIBH cho ung thư vú (Hình 1).
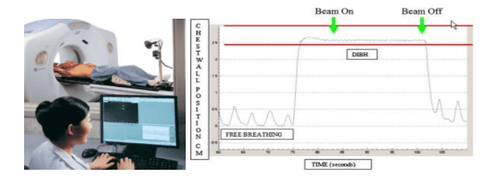
Bệnh nhân được đặt nằm cố định trong tư thế nằm ngửa trên bàn vú (hãng Qfix, Mỹ) bằng cácbon, hai tay để trên đầu, thân người được cố định bằng túi hút chân không Vacklog, giúp định hình tư thế trong suốt đợt điều trị.
Quá trình chụp CT mô phỏng được thực hiện trên máy CT optimal 580-16 dãy của hãng GE, diện cắt hình ảnh được chọn từ thân đốt sống C3 đến cấp thân đốt sống L2 sử dụng độ dày lát cắt 2.5 mm.
Thể tích lập kế hoạch được các bác sỹ contour xác định dựa trên Atlas hướng dẫn của hội xạ trị (RTOG) [6]. PTV bao gồm thành ngực với cơ ngực, xương trước, xương sườn và cơ liên sườn và các nhóm hạch. Nếu da không liên quan đến khối u, đường viền được cắt 3mm từ bề mặt da. Da được bao gồm trong trường hợp có sự tham gia bệnh lý của da.
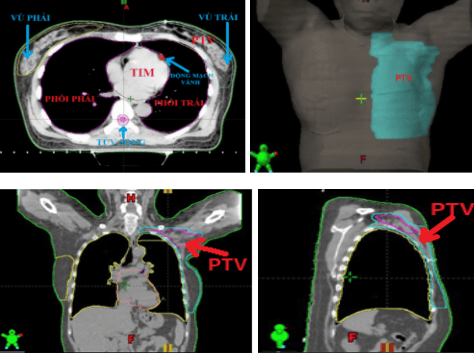
PTV được mở biên 5 mm theo hướng trung gian, trước, sau và dưới từ CTV. Ranh giới bên của CTV được lấy là phần trước phần lớn của latissi dorsi. Đây là gần 1 cm dưới đường giữa nách.
Do đó, PTV không được mở biên ra theo hướng bên. Các cơ quan nguy cơ (OAR) cũng được xác định bao gồm: phổi, tim, vú phải và tủy sống, động mạch vành (Coronary atery), chỏm xương cánh tay (humerous head). Ngoài ra, việc contour xác định và phân định các mạch vành riêng lẻ và các nhánh của nó cũng được thực hiện (hình 2). Liều chỉ định: 50Gy/25 phân liều, mỗi phân liều 2Gy/ngày, 5 ngày/tuần.
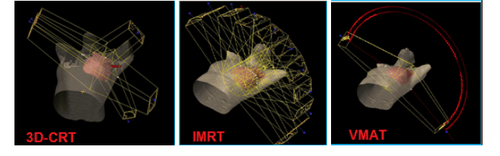
2.2 Kế hoạch 3D-CRT
Các kế hoạch 3D-CRT được chúng tôi thiết lập trên phần mềm lập kế hoạch Eclipse phiên bản 13.0 của hãng Varian (Mỹ). Các kế hoạch 3D-CRT gồm 5 trường chiếu với năng lượng photon 6 MV, suất liều 600MU/phút, thuật toán AAA. Trong đó 2 trường chéo đối xứng cho phần thành ngực (310o và 130o) và 3 trường chiếu cho phần bạch huyết khu vực xung quanh xương vai (310 o, 45o, 160 o). Các trường chiếu được tùy chỉnh tránh tủy sống và hạn chế chiếu qua phổi tối đa.
2.3 Kế hoạch IMRT
Các kế hoạc IMRT được chúng tôi thiết lập gồm 9 trường chiếu đồng phẳng (300°, 330°, 0°, 30°, 60°, 90°, 120°, 120°, 150°, 180°), sử dụng kỹ thuật MLC động (dynamic MLC) với năng lượng photon 6M, suất liều 600MU/phút, thuật toán AAA.
>>> Xạ trị điều biến liều (IMRT)
2.4 Kế hoạch VMAT
Các kế hoạch VMAT được thiết kế trong nghiên cứu gồm 2 nửa cung từ góc 300o đến góc 179 o theo chiều kim đồng hồ và ngược lại 179o tới 300o ngược chiều kim đồng hồ. Hai nửa cung sử dụng mức năng lượng photon 6M, suất liều tối đa 600 MU/phút và thuật toán là AAA.
>>> Xạ trị điều biến thể tích (VMAT)
3. Đánh giá và so sánh kế hoạch
Chỉ số chất lượng kế hoạch của cả 3 kế hoạch 3DCRT, IMRT và VMAT được phân tích bằng biểu đồ liều-thể tích (DVH). Biểu đồ DVH đại diện cho toàn bộ thông tin về liều lượng trong một đường cong hai chiều. Độ bao phủ của thể tích lập kế hoạch (PTV) và liều trung bình tới các cơ quan nguy cơ (OAR) có nghĩa là (Dmean) và liều tối đa (Dmax), Chỉ số sự phù hợp (CI) và chỉ số đồng nhất (HI) được phân tích cho tất cả các kế hoạch [7]. Đối với tất cả bệnh nhân, tổng số MUs trên mỗi phân liều và thời gian phát tia cho mỗi kế hoạch đã được ghi nhận so sánh.
Tiêu chuẩn chấp thuận kế hoạch với PTV: Ít nhất 95% thể tích PTV nhận 95% liều chỉ định (47.5Gy) (chúng tôi chọn tiêu chí cho các kế hoạch là 99% PTV nhận 95% liều chỉ định). Với các cơ quan nguy cơ (OARs): V20<25% đối với phổi hai bên, Tủy sống: Dmax<4500 cGy, Tim: V40<30% và liều tới vú phải, ít nhất có thể. Các thông số được đánh giá cho PTV bao gồm: CI, HI, D2, D98, D50, CI, HI (theo ICRU83[13]).
Chỉ số phù hợp (CI) được xác định: CI = Vref/VPTV. Trong đó: Vref = thể tích nhận liều 47.5 Gy (95% liều chỉ định).
Chỉ số đồng nhất (HI) được xác định: HI= (D2%-D98%)/D50%. Trong đó: D2%, D98% liều mà 2% và 98% thể tích điều trị (PTV) nhận được. D50% liều mà 50% thể tích điều trị (PTV) nhận được.
Các thông số liều tới các cơ quan OARs bao gồm: Liều tới phổi 2 bên (Mean, V5, V10, V20, V30, V40); Liều tới phổi trái (Mean, V5, V10, V20, V30, V40); Liều tới vú phải (Mean); Liều tưới Tim (Mean, V20, V30, V40), Liều tới mạch vành (Mean, V20), Liều tưới chỏm xương cánh tay (Dmean), Liều tới tủy sống (Dmax).
Tất cả dữ liệu trong bài viết này sử dụng SPSS15.0 để phân tích thống kê. Chúng tôi đã thông qua T-test các mẫu được ghép nối để thực hiện so sánh sự khác biệt về liều lượng giữa 3 phương án, mức có ý nghĩa P <0,05.
C. Kết quả và bàn luận
Các kế hoạch 3D-CRT, IMRT, VMAT đều được đánh giá đạt các tiêu chuẩn chấp thuận kế hoạch trước khi đem so sánh với nhau. Kết quả trên bảng 1 cho thấy thể tích V95% của PTV trong kế hoạch VMAT (99.8±0.2%) và IMRT (99.7±0.1%) tốt hơn so với 3DCRT (99.1±0.5%, p<0.01). VMAT có chỉ số CI (0.998±0.01), HI (0.094±0.02) tốt hơn so với 3DCRT (CI=0.991±0.01; HI=0.116±0.02), và IMRT (CI=0.997±0.01; HI=0.110±0.02) (p<0.01).
Số MU trung bình của kế hoạch IMRT là lớn nhất (2115±239 MU) so với của 3DCRT (550±45MU) và VMAT (565±71 MU). Thời gian điều trị của 3DCRT (3.3±0.2phút) và VMAT (3.4±0.1phút) là ít hơn so với IMRT (6.1±0.5 phút) (p<0.01).

Phân bố liều lượng tới OARs được thể hiện trong bảng 2. Liều trung bình (Dmean) tới phổi hai bên và phổi trái trong kế hoạch VMAT là thấp nhất (p<0.05). Khi so sánh với IMRT và VMAT: 3DCRT có liều V5Gy, V10Gy tới phổi hai bên và phổi trái thấp hơn, nhưng lại cao hơn ở V20Gy, V30Gy, V40Gy (p<0.05). Tương tự liều trung bình tới tim và vú phải của 3DCRT nhỏ hơn, nhưng ở các mức liều cao V20Gy, V30Gy, V40Gy lại cao hơn khi so sánh với IMRT và VMAT (p<0.01). Liều tới động mạch vành của VMAT (18.5±2.6Gy) nhỏ hơn khi so sánh với 3DCRT (46.5±2.5Gy) và IMRT (23±2.4Gy, p<0.01). Trong khi liều tới Tủy sống và chỏm xương cánh tay không khác nhau nhiều ở 3 kế hoạch (p>0.05).
1. Bàn luận
Trong nghiên cứu của chúng tôi, sự khác biệt về CI giữa kế hoạch VMAT (0.998±0.01) và IMRT (0.997±0.01) so với 3DCRT (0.991±0.01) là có ý nghĩa thống kê (p<0.01). Chỉ số HI của VMAT (0.094±0.02) tốt hơn so với 2 kế hoạch 3DCRT (0.116±0.02) và IMRT (0.110±0.02) (p<0.01). Nghiên cứu của chúng tôi còn cho thấy tỷ lệ bao phủ của V95% của PTV trong kế hoạch VMAT là tốt nhất (P<0.01) khá tương đồng với các nghiên cứu của Ma và cộng sự [8]; Theo tác giả Liu [9] độ bao phủ liều trong các kế hoạch VMAT (97.44±1.21%) tốt hơn so với IMRT (96.05±0.77%) và 3DCRT (90.22±1.20, p<0.05).


Giá trị CI và HI của kế hoạch 3DCRT giảm so với IMRT, VMAT được giải thích là do phần tiếp giáp giữa các trường chiếu phần thành ngực với các nhóm hạch phía trên dễ dẫn đến hụt liều. Trên hình 5a là đồ thị liều-thể tích (DVH-Dose Volume Histogram) của PTV, cho ta thấy đường D2% của kế hoạch VMAT là nhỏ nhất.
Trên hình 4 và biểu đồ hình 5d cho thấy ở các mức V20Gy, V30Gy, V40Gy và liều trung bình ở hai bên phổi và phổi trái của kế hoạch IMRT, VMAT là thấp hơn so với kế hoạch 3DCRT được giải thích là do số trường bức xạ của cả IMRT và VMAT nhiều hơn, nên trong quá trình điều biến tránh liều cao sẽ tốt hơn, đồng thời sẽ đi qua thể tích mô lành nhiều hơn, dẫn tới thể tích V5Gy, V10Gy sẽ lớn hơn đối với kế hoạch 3DCRT. Ở phổi trái, các mức liều V20Gy, V30Gy, V40Gy của 3DCRT (37.3±6.6; 34.8±8.8; 29.2±8.9%) khi so sánh với IMRT (28.1±2.7; 14.1±3.1; 4.6±1.8) cao hơn lần lượt là 24%, 29%, 86%, và so sánh với VMAT (25.3±3.8; 14.6±3.8; 6.4±2.7) cao hơn lần lượt là 32%, 28%, 78%. Kết quả này tương tự trong nghiên cứu của Liu [9], V20Gy, V30Gy của 3DCRT (29.45±2.46; 28.14±1.34) khi so sánh với IMRT (24.46±2.05; 15.95±1.27) cao hơn lần lượt là 17%, 43% và so sánh với VMAT (25.41±1.98; 16.17±0.88) cao hơn lần lượt là 14%, 43%.

Nghiên cứu của chúng tôi cũng cho kế quả tương đồng khi sánh với báo cáo của Liu [9], liều trung bình tới vú phải và tim ở kế hoạch 3DCRT (1.9±0.3 và 25.3±14.3) là nhỏ nhất khi so sánh với IMRT (3.8±1.1 và 25.3±14) và VMAT (4±0.35 và 10.8±2.3), cũng được giải thích là do số lượng trường bức xạ của hai kỹ thuật này lớn, do đó trong quá trình điều biến vùng thể tích bị chiếu qua với mức liều thấp là nhiều hơn. Đây cũng là điểm cần cải thiện trong tương lại của các nhà xạ trị trong quá trình nghiên cứu tối ưu hóa IMRT, VMAT.
Kế hoạch VMAT và IMRT tránh liều cao tới tim tốt hơn so với kế hoạch 3DCRT được biểu thị trên biểu đồ DVH hình 5b. Các mức liều cao tới tim như V20Gy, V30Gy, V40Gy của kế hoạch IMRT (15.2±9.6; 1.6±1.4; 0.04±0.01) và VMAT (9.6±6.2; 2.8±2.8; 0.63±0.98) khi so sánh với 3DCRT (17.4±10; 15.4±9.5; 13.1±8.8) đã giảm được lần lượt là 12%, 92%, 97% và 39%, 82%, 93%.
Trên hình 5c là biểu đồ DVH hiển thị liều tới động mạch vành trong 3 kế hoạch: liều trung bình (Dmean) và liều cực đại (Dmax) của VMAT (13.3±4.7; 17.5±2.6) là tốt nhất khi so sánh với IMRT (16.7±2.7; 23±2.4) và 3DCRT (25.3±14.3; 23.1±8.7).
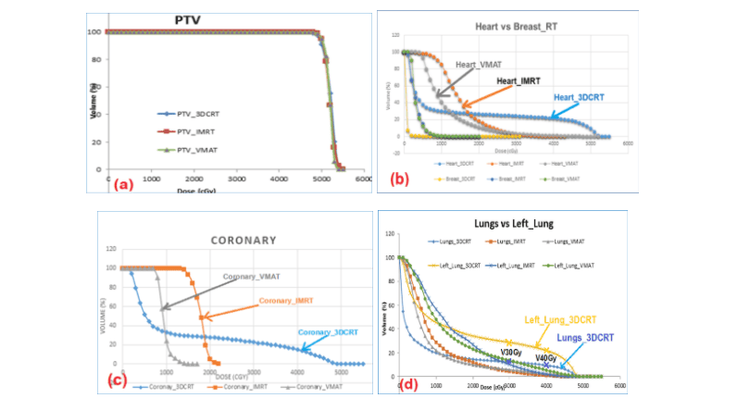
Dmean của VMAT giảm lần lượt là 20% và 48%, còn Dmax giảm lần lượt là 26% và 63% khi so sánh với IMRT và 3DCRT. So với nghiên cứu của tác giả [10,11,12], VMAT có giá trị Dmean và Dmax (4.58 ± 1.32; 19.04 ± 9.13) và 3DCRT (8.71 ± 6.43; 23.67 ± 12.96) thấp hơn nghiên cứu của chúng tôi, được giải thích, do một số bệnh nhân chưa nín đủ căng hơi vào phổi để có thể tách phần thành ngực khỏi phần tim nên chưa tránh được liều tối đa vào động mạch vành trong các trường hợp bệnh nhân này. Đây cũng là một vấn đề cần nghiên cứu cứu để huấn luyện và lựa chọn bệnh nhân trong xạ trị ung thư vú kiểm soát nhịp thở. Việc hạn chế liều cao tới tim và mạch vành có thể giảm các nguy cơ gây chết bởi các vấn đề về tim mạch sau xạ trị theo báo cáo của [5].
2. Kết luận
Các kế hoạch VMAT có chỉ số phù hợp, chỉ số đồng nhất, phân bố liều tới thể tích điều trị và giảm liều cao ở các cơ quan lành tốt hơn so với các kế hoạch 3D-CRT và IMRT. Các kế hoạch VMAT và 3D-CRT có thời gian điều trị và số MUs ít hơn so với kế hoạch IMRT
3. Khuyến cáo
Kỹ thuật xạ trị IMRT và VMAT có số lượng trường chiếu và quá trình điều biến cường độ phức tạp do vậy cần xác minh liều lượng trước điều trị nghiêm ngặt. Cần nghiên cứu kiểm tra biên độ hít thở và khoảng cách của tim tới vùng điều trị để có thể đưa ra các tiêu chuẩn trong việc lựa chọn bệnh nhân cho xạ trị kiểm soát nhịp thở.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo:
[1]. Available from: http://www.globocan.iarc.fr/Pages/fact_sheets_ population.aspx [2015].
[2]. Overgaard M, Nielsen HM. Is the benefit of postmastectomy irradiation limited to patients with four or more positive nodes, as recommended in international consensus reports? A subgroup analysis of the DBCG 82 b&c randomized trials. Radiother Oncol 2007; 82:247‐53.
[3]. McGale P, Taylor C, Correa C, et al. Effect of radiotherapy after mastectomy and axillary surgery on 10‐year recurrence and 20‐year breast cancer mortality: Meta‐analysis of individual patient data for 8135 women in 22 randomised trials. Lancet 2014;3 83:2127‐35.
[4]. Zablotska LB, Neugut AI. Lung carcinoma after radiation therapy in women treated with lumpectomy or mastectomy for primary breast carcinoma. Cancer 2003; 97:1404‐11.
[5]. Darby SC, Ewertz M, McGale P, et al. Risk of ischemic heart disease in women after radiotherapy for breast cancer. N Engl J Med 2013; 368:987‐98.
[6]. Guideline contouring: breast cancer atlas for radiation therapy planning (RTOG).
[7]. Van’t Riet A, (1997): A conformation number to quantify the degree of conformality in brachytherapy and external beam irradiation. Int J Radiat Oncol Biol Phys, 37, 731-6.
[8]. Ma C, Zhang W, Lu J, et al. Dosimetric comparison and evaluation of three radiotherapy techniques for .... Sci Rep 2015; 5:12274.
[9]. Haiyun Liu, Xinde Chen, et al. Evaluation of 3D-CRT, IMRT and VMAT radiotherapy plans for left breast cancer based on clinical dosimetric study, Computerized Medical Imaging and Graphics (2016).
[10]. Christer Andre Jensen, et al. Robustness of VMAT and 3DCRT plans toward setup errors in radiation therapy of locally advanced left-sided breast cancer with DIBH. Physica Medica (2018).
[11]. Swamy ST, Radha CA, et al. Feasibility study of DIBH based VMAT for left Breast cancer. Asian Pac J Cancer Prev 2014; 15:9033‐8.
[12]. Shyama P, et al. Comparison of dosimetric parameters of VMAT and 3DCRT in carcinoma breast, Journal of Cancer Research and Therapeutics 2016; 1005:1009.