Đau dây thần kinh V là một chứng bệnh với các đợt đau nhói rất khó chịu tại vùng dây thần kinh này chi phối. Những đợt phát bệnh có thể xuất hiện đột ngột hoặc được kích hoạt bởi các hoạt động thường ngày như ăn uống, nói hoặc chạm vào da thường kéo dài từ vài giây đến hàng phút. Người mắc bệnh đau dây V luôn sống trong sợ hãi vì những cơn đau bất chợt không thể tiên liệu, dẫn đến mất ngủ và suy nhược.
1. Đau dây thần kinh V là gì?
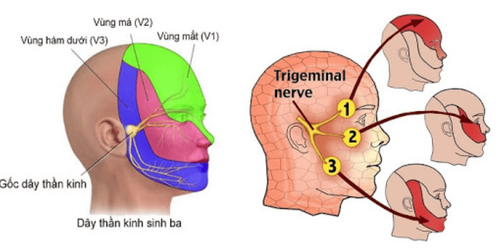
Đau dây thần kinh V (Trigeminal neuralgia, Tic douloureux) là tình trạng đau xảy ra ở một hay nhiều vùng chi phối của nhánh cảm giác dây TK V chi ở vùng đầu-mặt.
Có hai loại đau dây V: đau nguyên phát chiếm hơn 90%, đau dây V thứ phát thường có nguyên nhân cụ thể (khối u, nang bì...). Đau dây V nguyên phát (idiopathic), hay còn tên khác là đau dây V kinh điển (classical TN).
Khái niệm đau dây V trong bài này tương đương với đau dây V nguyên phát, loại trừ các nguyên nhân khối u chèn ép dây V.
2. Nguyên nhân- các yếu tố nguy cơ

Nguyên nhân của chứng bệnh này được cho là do sự chèn ép dây thần kinh bởi các mạch máu liền kề. Mặc dù đã có khá nhiều loại thuốc để chữa căn bệnh này, nhưng có một số khá đông bệnh nhân vẫn cần đến phẫu thuật vì có kháng thuốc hoặc không chịu được thuốc.
Có một số yếu tố nguy cơ được xác định của bệnh đau dây V bao gồm: độ tuổi, giới tính, tiền sử gia đình, bệnh xơ cứng rải rác. Nguy cơ hay mắc phải bệnh thường sau 50 tuổi, nữ giới nguy cơ bị bệnh cao hơn gấp khoảng 1,5 lần giới nam. Có khoảng 5% bệnh nhân có yếu tố gia đình liên quan đến di truyền. Đặc biệt trên những bệnh nhân xơ cứng rải rác có khoảng 3-5% bị mắc đau dây V.
3. Triệu chứng và chẩn đoán
Đau dây thần kinh V có các tính chất rất đặc trưng là đau đột ngột, cơn ngắn vài giây đến vài chục giây, có chu kỳ. Tính chất đau như cắt, dao đâm, hay như điện giật. Ngoài cơn đau bệnh nhân như bình thường, đau có thể xảy ra bất kỳ vùng chi phối cảm giác nào của dây V, tuy nhiên, vùng hay bị nhất là nhánh hàm trên và nhánh hàm dưới với biểu hiện đau buốt răng hàm.
Trong các cơn đau có thể có cả các cơn giật mặt hay co thắt mặt kèm theo. Cơn đau có thể khởi phát sau các hoạt động như nhai, nuốt, rửa mặt, đánh răng, gió thổi vào mặt hoặc có kích thích không đặc hiệu ở vùng mặt.
Chẩn đoán đau dây thần kinh V nguyên phát dựa vào hướng dẫn phân loại của Hội Đau đầu Quốc tế (IHS), năm 2004, bao gồm:

- Cơn đau kéo dài tối thiểu trên 2 phút trên một hay nhiều vùng chi phối của dây thần kinh số V.
- Cơn đau có tối thiểu một trong các triệu chứng sau:
+ Đau dữ dội, như dao cắt, trên da bề mặt.
+ Có thể có vùng khởi phát.
- Rối loạn cảm giác thần kinh không có.
- Dùng thuốc giảm đau không giảm các cơn đau.
Vai trò của cộng hưởng từ trong chẩn đoán đau dây thần kinh V nguyên phát đã được xác định rõ ràng. Với các máy CHT có độ phân giải cao (trên 1.5 Tesla) với các xung đặc biệt như: Dựng mạch máu não (MRA), xung cắt mỏng trên T2 (T2 CISS), kỹ thuật cung cấp chính xác (SPGR), hay dựng mạch 3 chiều có thể xác định:
- Loại trừ các khối choán chỗ (u não, dị dạng mạch) vùng hố sau.
- Xác định dây V, mạch máu và xung đột mạch máu - thần kinh.
- Mức độ của xung đột và vị trí mạch tiếp xúc trên dây thần kinh V (trước, sau)
4. Phương pháp điều trị
Cho tới nay, kỹ thuật vi phẫu giải ép mạch máu – giải ép thần kinh vi phẫu đã trở thành một phương pháp đau dây thần kinh V được lựa chọn chính trong điều trị đau dây V nguyên phát không đáp ứng với điều trị nội khoa. Dưới đây là các bước nội soi hỗ trợ trong phẫu thuật giải ép dây thần kinh V:
Sử dụng đường mổ sau xoang sigma (retrosigmoid). Bệnh nhân tư thế nằm ngửa đầu nghiêng, cố định đầu bằng khung Mayfield, có thể chuyển động được gáy. Gây mê nội khí quản, rạch da 5cm sau tai, mở violet xương đường kính khoảng 2cm dưới chỗ nối của xoang ngang và xoang sigma. Mở màng cứng lật phủ về phía xoang.
Bước 1: Mở xương. Kỹ thuật chuẩn vi phẫu, dây V được nhận biết sau khi vén nhẹ tiểu não, hút bớt dịch não tủy ở bể lớn, phá màng nhện.
Bước 2: Bộc lộ góc cầu tiểu não (GCTN), dây V: Sau khi khám phá dây V qua kính vi phẫu, ống kính cứng 300 đưa vào vùng góc cầu làm nổi bật hình ảnh. Ống kính sử dụng là ống kính chuẩn, KarlStorz loại 300 dùng cho sọ não. Ống kính nội soi đi vào theo đường thẳng hướng về phía dây V, giữ cán vị trí ngược với xoang màng cứng. Ống kính được xoay bởi cổ tay phẫu thuật viên (PTV) cho phép nhìn rõ gốc dây V. Hướng ống kính 300 bên, trung gian, trên hoặc dưới đến khi khám phá rõ ràng. Để đạt được mỗi hình, ống kính được điều chỉnh bằng cách xoay tay cầm (rod lens) và camera để giữ hình ảnh trên phải và trục lý tưởng. Thì này quan trọng nhất, phẫu thuật viên trực tiếp cầm ống kính, vỏ não được che phủ bởi bông ướt. Các động tác nhẹ nhàng và chậm. Khi khó khăn như chảy máu phải dừng lại và đưa kính vi phẫu để cầm máu ngay.
Nếu mạch nhìn rõ ràng được phẫu kính vi phẫu, nội soi chỉ sử dụng định giá mức độ của giải ép và đoạn cuối của cuộc mổ. Nếu chèn ép mạch được thấy tốt hơn (hoặc chỉ duy nhất thấy được) nhờ nội soi, nghĩa là mổ vi phẫu được kiểm soát dưới nội soi.
Bước 3: Quan sát đánh giá nguyên nhân. Xác định nguyên nhân (mạch máu), mức độ chèn ép, số lượng chèn ép, các vị trí chèn ép góc cầu, thân não, hạch Gasser, mặt trước dây V.
Bước 4: Giải ép mạch được thực hiện bằng cách đặt miếng Neuro-Patch được tạo hình phù hợp, ngăn giữa mạch máu chèn ép (offending vessel) và đoạn gốc dây V. Khi có thể được, miếng ngăn cách được gập một nửa dưới áp lực làm tách hơn mạch máu và thần kinh.
Bước 5: Kiểm tra lại bằng nội soi, đánh giá lại kết quả của miếng ngăn cách, vị trí, tư thế.
Bước 6: Đóng vết mổ.Kỹ thuật chuẩn bao gồm kiểm tra chảy máu, dùng nước đuổi khí, đóng kín màng cứng, đặt lại xương, đóng vết mổ các lớp cân cơ, da.