Bài viết được viết bởi ThS.BS Mai Viễn Phương - Bác sĩ nội soi tiêu hóa, Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Các nghiên cứu đánh giá hiệu quả của hệ thống Nội soi đường mật Spyglass đã báo cáo rằng trực quan trực tiếp cải thiện tính chính xác kết quả nội soi đường mật và có giá trị tiên đoán tốt tích cực trong việc đánh giá bệnh nhân có triệu chứng tắc nghẽn đường mật có nguồn gốc không xác định.
1.Đặt vấn đề
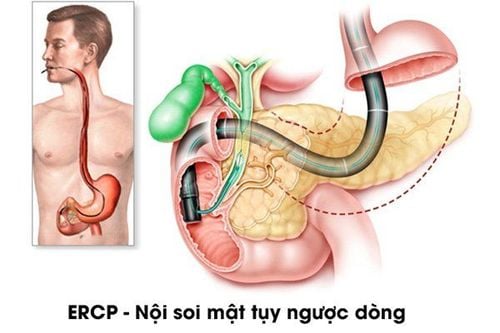
ERCP là một thủ thuật rất hữu ích, có thể được sử dụng để chẩn đoán và điều trị nhiều bệnh khác nhau của đường mật và đường tuỵ. Tuy nhiên, đối với các u bên trong ống mật chủ, u rốn gan, để chẩn đoán xác định bệnh lý này, vẫn là một vấn đề nan giải, vì không thể nhìn trực tiếp, không thể lấy mẫu mô bên trong đường mật làm Xét nghiệm mô bệnh học để xác định bản chất u là lành tính hay ác tính được.
Hầu hết các chẩn đoán u đường mật được chẩn đoán trước đây đều được chẩn đoán qua màn hình C – Arm của máy X quang. Một vấn đề nữa, là khi thực hiện ERCP, đối với các trường hợp sỏi lớn, thường phải sử dụng máy tán sỏi cơ học, hoặc chuyển sang phẫu thuật mở ống mật chủ lấy sỏi, và ERCP cũng không thể lấy triệt để các sỏi trong ống gan phải, ống gan trái.
Tìm hiểu thêm về ERCP: Nội soi mật tụy ngược dòng (ERCP): Những điều cần biết
Với sự tiến bộ về mặt công nghệ, SpyGlass (hệ thống soi đường mật qua miệng ) ra đời đã giải quyết được các vấn đề này.
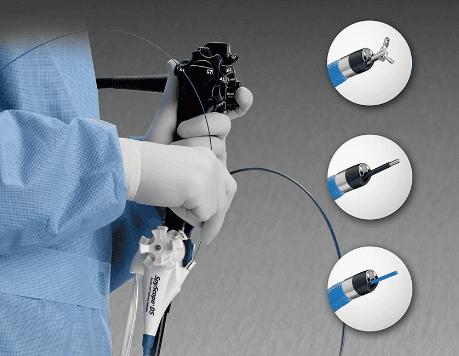
2. Hệ thống soi đường mật qua miệng SpyGlass
Nội soi đường mật Peroral cũng đã được đánh giá là một công cụ hiệu quả để đánh giá các ống tụy. Một nghiên cứu của Yamaguchi và cộng sự báo cáo khả năng cải tiến để chẩn đoán u nhầy nhú của tuyến tụy do tế bào tuyến tụy bằng cách sử dụng Ống nội soi túi mật mẹ-con. Điều quan trọng là, nghiên cứu này cũng kết luận rằng không có giá trị chẩn đoán tế bào học với dịch tụy trong việc chẩn đoán ung thư biểu mô tuyến tụy.
Các nghiên cứu đánh giá hiệu quả của hệ thống Nội soi đường mật Spyglass đã báo cáo rằng trực quan trực tiếp cải thiện tính chính xác kết quả nội soi đường mật và có giá trị tiên đoán tốt tích cực trong việc đánh giá bệnh nhân có triệu chứng tắc nghẽn đường mật có nguồn gốc không xác định. Nội soi đường mật hướng dẫn sinh thiết ống dẫn mật có thể được thực hiện thành công trong 89% trường hợp. Một lợi ích bất ngờ của máy nội soi đường mật là nó đã tiết lộ điểm yếu trước đây không được đánh giá trong ERCP trong đánh giá và chẩn đoán sỏi đường mật. Parsi và cộng sự đã có thể chẩn đoán ít nhất 29% ERCP bỏ lỡ sỏi mật bằng việc thực hiện tiếp nội soi đường mật, dẫn họ đến kết luận rằng tỷ lệ sỏi bị mất trên ERCP có thể cao hơn so với suy nghĩ trước đây. Các nghiên cứu đã báo cáo tỷ lệ thành công 92% trong điều trị sỏi đường mật sử dụng tán sỏi bằng điện thủy lực học và tán sỏi bằng laser. Moon và cộng sự đã báo cáo những thành công tuyệt vời với tán sỏi với điện thủy lực học hoặc laser sử dụng ống nội soi túi mật siêu mỏng.
Ở những bệnh nhân khó điều trị sỏi, Arya và cộng sự mô tả kỹ thuật Nội soi đường mật qua miệng với điện thủy lực học tán sỏi ở 94 bệnh nhân báo cáo tỷ lệ phân mảnh 96% và 90 % tỉ lệ sạch sỏi. Hơn nữa, Hui và cộng sự chứng minh viêm đường mật ít hơn đáng kể và tỷ lệ tử vong giảm một tỷ lệ với kỹ thuật Nội soi đường mật qua miệng hướng dẫn tán sỏi so với đặt stent mật đơn độc ở bệnh nhân cao tuổi.
Nhiều nghiên cứu khác báo cáo tỷ lệ thành công tương tự trong điều trị sỏi đường mật bằng cách sử dụng Nội soi đường mật qua miệng và điện thủy lực học hoặc liệu pháp laser. Vì vậy, khi thực hiện bởi người có kinh nghiệm và được đào tạo, Nội soi đường mật qua miệng có thể là một kỹ thuật an toàn và có hiệu quả cao cho các sỏi mật khó trị.
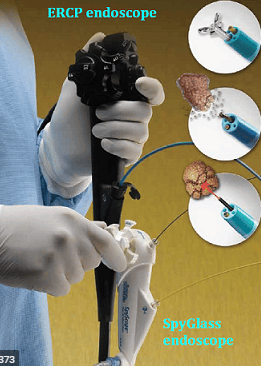
3. Chống chỉ định
Chống chỉ định cho Nội soi đường mật bao gồm những điều sau đây:
- Bất kỳ điều kiện ngăn cản bệnh nhân trải qua nội soi
- Viêm tụy cấp tính loại trừ do sỏi mật
- Rối loạn đông máu với một nguy cơ chảy máu cao
- Biến đổi trên giải phẫu đường tiêu hóa ngăn chặn các truy cập đến phần thứ hai của tá tràng (ví dụ, phẫu thuật nói dạ dày ruột theo Roux-en-Y)
4. Kỹ thuật
Kế hoạch cho thủ thuật
Do mẫu mô sinh thiết từ máy soi SpyGlass rất nhỏ, nên cần phải thông báo cho bộ phận khoa giải phẫu bệnh, cảnh báo một khi có thể nhỏ mẫu sinh thiết từ nội soi đường mật. Khi số lượng của mẫu mô lấy được trong nội soi đường mật là rất nhỏ, thông tin liên lạc này sẽ đảm bảo xử lý tối ưu của mẫu vật quý giá.
Phòng ngừa biến chứng
Nội soi đường mật bằng SpyGlass liên quan đến thao tác quan trọng của các ống dẫn mật. Kháng sinh dự phòng thường được đưa ra trước khi phẫu thuật, với Levofloxacin, ampicillin, và gentamicin là kháng sinh được sử dụng phổ biến nhất.
Cảnh cáo có để thực hiện để xác nhận các thông số đông máu là bình thường trước khi các thủ thuật để ngăn chặn nguy cơ chảy máu.
5. Chăm sóc bệnh nhân trước và sau thủ thuật
Giáo dục bệnh nhân / Ký cam kết đồng ý thủ thuật: Các thủ thuật được thực hiện và rủi ro liên quan đến gây mê và thủ thuật cần được giải thích.
5.1 Hướng dẫn bệnh nhân
Bệnh nhân cần được hướng dẫn nhịn đói qua đêm trước khi phẫu thuật.
5.2 Kế hoạch trước khi thực hiện thủ thuật
Thủ thuật này nên được giải thích cho các nhân viên hổ trợ, cho các điều dưỡng phụ nội soi.
Tất cả các thiết bị cần thiết nên được kiểm tra trước khi bắt đầu thủ thuật
Kháng sinh dự phòng thường được dùng 30 phút trước khi phẫu thuật.
5.3 Thiết bị
Hai hệ thống điều hành: Ống nội soi mẹ-con và ống nội soi mini
Những nội soi sử dụng một ống nội soi “mẹ” lớn cho nội soi tá tràng duodenoscopy và sau đó dùng một ống nội soi “em bé” nhỏ hơn để qua kênh thủ thuật đặt vào ống dẫn mật. Khi được giới thiệu, nó là một công nghệ mang tính cách mạng cung cấp thành công hình ảnh của các ống mật và ống tụy. Nó cũng cung cấp khả năng chẩn đoán và điều trị tuyệt vời trong việc quản lý các rối loạn đường mật.
Hệ thống soi đường mật “mẹ - con” đầu tiên có nhiều hạn chế. Chúng dễ vỡ và cồng kềnh, đòi hỏi hai phẫu thuật viên nội soi, được giới hạn để chỉ đạo hai chiều nội soi, thiếu các kênh làm việc, ít phổ biến rộng rãi, và cần chuyên môn cao , và có chi phí bảo dưỡng cao.
Ống nội soi mini được phát triển sau đó. Chúng được giới thiệu vào ống dẫn mật thông qua ống nội soi tá tràng tiêu chuẩn. Phiên bản trước đó là mong manh, không có gương phản chiếu ở mũi, và thiếu các kênh làm việc.
Ống nội soi mini lớn hơn sau đó đã được phát triển để khắc phục những hạn chế trước đó của ống nhỏ hơn. Ưu điểm bao gồm khả năng điều trị từ các kênh thiết bị đo đạc, nhưng họ bị hạn chế bởi sự vắng mặt của các kênh riêng biệt không khí và nước.
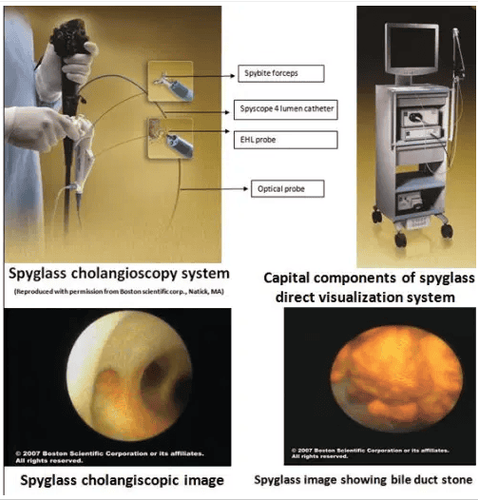
Các thành phần của hệ thống bao gồm:
- Nguồn sáng và cáp điện (300-W ánh sáng trắng cường độ cao)
- Máy ảnh và và hệ thống xử lí ảnh (autoshutter máy ảnh với bộ cảm biến hình ảnh màu sắc)
- Mắt quang coupler giao diện với đầu dò và máy ảnh
- Hệ thống bơm rửa
- Màn hình Vedeo
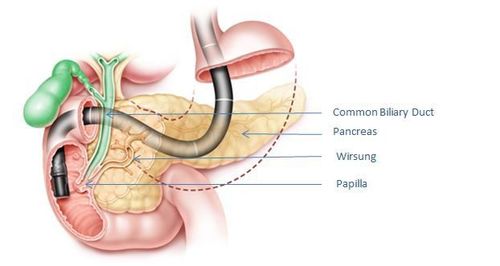
Về hệ thống thủ thuật, hệ thống dây soi ERCP tiêu chuẩn có kênh thủ thuật 10-F đường kính ngoài, một dây Spyscope có chiều dài 230 cm và đường kính ngoài của 10 F-bao gồm 4 kênh nhỏ: một cho các dụng cụ thăm dò Spyglass, một lòng cho kẹp sinh thiết Spybite, và hệ thống tán sỏi thuỷ điện lực hoặc đầu dò laser. Hai kênh bơm nước thoát ra ở phần cuối của kênh nước của ống dẫn.

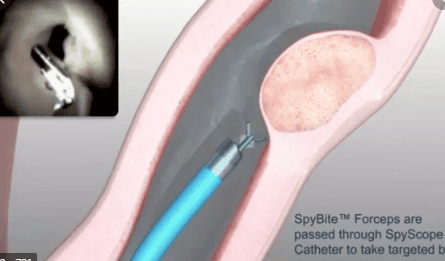
Các đầu dò sợi quang Spyglass là một thiết bị đa sử dụng với chiều dài 231 cm thực hiện ánh sáng để các ống dẫn mật và chụp hình ảnh cáp quang nội soi. Nó bao gồm một ảnh 6000-pixel, được bao quanh bởi một bó truyền tải khoảng 225 ánh sáng. Một ống kính được kết nối ở đầu xa của bó hình ảnh chụp một góc 70 độ. Các kẹp sinh thiết Spybite là một thiết bị duy nhất sử dụng có chiều dài 286-cm. Các kẹp được đưa vào đường mật thông qua các kênh làm việc 1,2 mm của ống thông Spyscope. Hàm kẹp được thiết kế với một cạnh trung tâm và có đường kính ngoài của 1 mm cho việc thu thập các mẫu sinh thiết mục tiêu nhỏ theo hình dung trực tiếp.
Các Spyglass hệ thống là tương thích với một hệ thống tán sỏi thuỷ điện lực và các thiết bị thăm dò tia laser đưa vào thông qua các kênh làm việc của ống thông Spyscope.
6. Chuẩn bị Bệnh nhân
Gây tê
Nội soi đường mật là một thủ thuật tốn thời gian và nhân lực. Bệnh nhân được mê sâu với midazolam / fentanyl bởi một bác sĩ gây mê trong suốt quá trình thủ thuật thường được sử dụng rộng rãi. Trong vài trường hợp, gây mê toàn thân có thể được yêu cầu để thực hiện các thủ thuật. Bảo vệ đường hô hấp là một mối quan tâm quan trọng trong một thủ thuật kéo dài như nội soi đường mật, trong đó tiếp tục nhấn mạnh sự cần thiết phải cho bác sĩ gây mê.
Bệnh nhân cần được theo dõi liên tục của huyết áp, nhịp tim, nhịp tim, tỷ lệ hô hấp, và oxy trong suốt quá trình.
Định vị
Bệnh nhân thường được đặt ở một tư thế nằm sấp đầu nghiêng sang bên phải.
Các biến chứng
Các biến chứng liên quan nội soi đường mật từ biến chứng tương đối nhẹ đến đe dọa tính mạng, bao gồm những điều sau đây:
- Viêm đường mật (phổ biến nhất biến chứng)
- Nhiễm trùng
- Đau bụng
- Viêm tụy
- Hạ huyết áp
- Buồn nôn
- Áp xe gan
- Thủng ống mật (từ dây dẫn)
- Tăng amylase và lipase mà không có viêm tụy lâm sàng
- Viêm hội chứng
Kỹ thuật
Nội soi đường mật sử dụng hệ thống nội soi đường mật Spyglass có thể được thực hiện bởi một bác sĩ nội soi duy nhất. Ống nội soi tá tràng cùng với hệ thống Nội soi đường mật Spyglass được thực hiện bởi một bàn tay của bác sĩ nội soi. Bàn tay còn lại của bác sĩ nội soi được sử dụng chính camera của hệ thống ống nội soi tá tràng và Spyglass. Thủ thuật này được thực hiện kết hợp với ERCP.
Máy Spyglass trực tiếp thăm dò trực quan được đưa vào các kênh quang học của ống thông Spyglass.
Dưới góc nhìn trực tiếp, ống nội soi tá tràng được thông qua thông qua khoang miệng và họng. Sau đó, ống nội soi tá tràng được thông qua thông qua thực quản và dạ dày để tiếp cận với đoạn thứ hai của tá tràng để nhìn thấy bóng Vater và nhú.
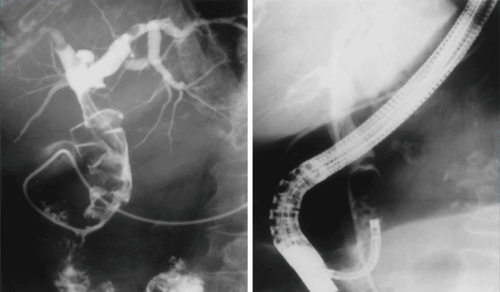
Thông chọn lọc vào đường mật được thực hiện. Một dây dẫn được thông vào và định vị trong ống mật (hoặc ống tụy) theo máy Xquang (máy C-Arm) quang học (fluoroscopy).
Việc cắt cơ vòng Oddi thường được thực hiện.
Dây soi Spyscope, cùng với đầu dò quang học, được đưa vào ống nội soi tá tràng với nhau như một đơn vị và tiến vào ống dẫn mật để hiển thị trực tiếp hình ảnh bên trong đường mật tuỵ . Một khi bên trong các ống mật chủ, đường đi của Spyglass được kiểm tra dưới màn huỳnh quang (X-quang). Một khi các ống thông Spyscope được vị trí trong ống mật chủ, dây dẫn được lấy ra.
Các đầu dò quang học được đặt ở đầu ống thông Spyglass. Quan sát trực tiếp các ống dẫn mật được thực hiện bằng cách lặp đi lặp lại tiến và rút ống thông Spyscope trong ống mật.
Nếu tổn thương bị nghi ngờ được tìm thấy trong các ống dẫn mật, các kẹp Spybite (kiềm sinh thiết) được đưa vào thông qua các kênh điều hành để lấy sinh thiết được nhắm mục tiêu nhỏ. Nếu sỏi mật được tìm thấy, Spyglass hướng tán sỏi bằng điện thủy động học hoặc tán sỏi bằng laser được thực hiện.
Nước trong quá trình thao tác từ các ống dẫn mật được dẫn ra thông qua các kênh nước được lắp đặt trong ống thông Spyscope và thoát ra tại đầu ống thông. Điều này sẽ xóa sạch các mảnh vụn trong các ống dẫn mật và cung cấp hình ảnh trực quan tốt hơn trong suốt thủ thuật. Thiếu một cổng hút là một nhược điểm của hệ thống này, nhưng hỗ trợ vấn đề hút có thể đạt được bằng cách gắn một ống tiêm vào các kênh điều hành.
Sau khi hoàn thành thủ thuật, bệnh nhân thường được nhịn ăn uống đến ngày hôm sau.
Thực hiện cắt cơ vòng Oddi Sphincterotomy.
Chụp hình đường mật sau đó được thực hiện và một dây dẫn được đặt trong hệ thống mật. Ống nội soi đường mật được đưa vào các kênh làm việc của ống nội soi tá tràng cannulate ống mật chủ. Khi ống nội soi đường mật vào trong lòng ống mật chủ, dây dẫn guidewire có thể được gỡ bỏ. Các kênh làm việc có sẵn trong ống nội soi được sử dụng cho chẩn đoán và điều trị can thiệp. Mẫu sinh thiết nhỏ có thể thu được bằng cách đưa kẹp thông qua các kênh làm việc của ống nội soi đường mật. Tán sỏi bằng điện thủy lực hoặc tán sỏi bằng laser cũng có thể được thực hiện thông qua các kênh làm việc của ống nội soi đường mật.
Nội soi đường mật Trực tiếp
Nội soi đường mật trực tiếp là một kỹ thuật tương đối mới với các thông tin có sẵn giới hạn. Đây là một thủ thuật kỹ thuật khó khăn mà cần cắt cơ vòng Oddi lớn hơn và ống mật giãn, nhưng chất lượng hình ảnh cao cấp.
Thủ thuật này có thể được thực hiện bằng cách thủ thuật dây hướng dẫn hoặc hỗ trợ bóng.
Một ống nội soi tá tràng tiêu chuẩn điều trị được đưa đến phần thứ hai của tá tràng, tương tự như phương pháp đã đề cập trước cho Nội soi đường mật.
Một dây dẫn sau đó được đưa vào các ống dẫn mật dưới màn hình huỳnh quang, sau đó, ống nội soi tá tràng được lấy ra, để lại các dây dẫn trong ống dẫn mật.
Một ống nội soi siêu mỏng sau đó được đưa vào đường mật theo dây dẫn và hướng dẫn của màn huỳnh quang. Nếu một phương pháp có bóng hỗ trợ được sử dụng, một quả bóng được đưa vào và thổi phồng trong ống gan chung. Điều này được sử dụng như một neo để tiến đến đưa ống nội soi siêu mỏng vào ống dẫn mật.
Kết luận: Với sự ra đời của hệ thống SpyGlass đã mở ra triển vọng điều trị mới cho các bệnh nhân bị bệnh lý mật tuỵ, giảm các biện pháp can thiệp xâm lấn, đem lại chất lượng sống tốt hơn cho bệnh nhân.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.