Bài viết được viết bởi Bác sĩ Vũ Duy Dũng - Khoa Nội tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
Đột quỵ thiếu máu cục bộ động mạch não và huyết khối xoang tĩnh mạch não ngày càng được nhận ra là các nguyên nhân quan trọng của bệnh tật kéo dài và tử vong ở trẻ em. Chẩn đoán đột quỵ thiếu máu não cục bộ thường bị chậm, vì các thiếu sót thần kinh cấp tính có thể khó phát hiện ở trẻ nhỏ, và đột quỵ thường không được đưa vào trong chẩn đoán phân biệt.
Đột quỵ thiếu máu não cục bộ tái phát không phải là ít gặp, đặc biệt ở những trẻ có bệnh lý động mạch não. Có các hướng dẫn tốt về điều trị cho người lớn nhưng lại chưa có cho trẻ em, đặc biệt là trẻ bị đột quỵ thiếu máu não cục bộ. Tiếp cận đột quỵ ở trẻ nhũ nhi và trẻ nhỏ có thể dựa trên kinh nghiệm lâm sàng về đột quỵ nhi khoa.
1. Điều trị giai đoạn cấp
Các mục tiêu của điều trị giai đoạn cấp đột quỵ thiếu máu cục bộ động mạch não ở trẻ em là hạn chế tổn thương, cứu vùng tranh tối tranh sáng, dự phòng đột quỵ lan rộng, điều trị các biến chứng, và dự phòng đột quỵ tái phát.
Trẻ em bị đột quỵ cấp cần được nhận vào đơn vị điều trị tích cực nhi khoa trong ít nhất 48 giờ để theo dõi thần kinh và nội khoa và điều trị tích cực các biến chứng. Chụp hình ảnh não cấp cứu cần được thực hiện khi có bất cứ dấu hiệu thần kinh nào nặng lên.
Cứu vùng tranh tối tranh sáng là mục tiêu chính của điều trị giai đoạn cấp. Vùng tranh tối tranh sáng là vùng não bao quanh lõi nhồi máu ở đó chưa xảy ra chết tế bào nhưng sẽ xảy ra nếu không khôi phục sự cấp máu. Duy trì áp lực tưới máu não tối ưu đòi hỏi chú ý đến huyết áp, trong đó có duy trì đủ thể tích dịch. Đầu giường cần giữ phẳng, và đường truyền tĩnh mạch phù hợp cần được thiết lập.
Tăng huyết áp thoáng qua, có thể là một cơ chế bù trừ để duy trì tưới máu não, là thường gặp sau đột quỵ thiếu máu cục bộ động mạch não ở trẻ em, và cho phép tăng huyết áp thường được khuyến cáo. Trong các tình huống hiếm gặp ở đó điều trị tăng huyết áp là cần thiết thì huyết áp cần được giảm thận trọng và theo dõi sát tình trạng thần kinh.
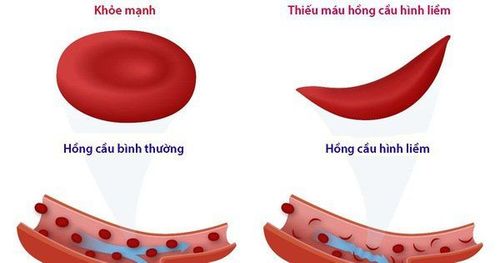
Oxy hóa máu hợp lý là cần thiết; tuy nhiên, hỗ trợ oxy không được chỉ định thường quy trừ khi có giảm oxy máu, ngoại lệ là những bệnh nhân đột quỵ liên quan đến bệnh hồng cầu hình liềm ở đó hỗ trợ oxy có thể được sử dụng ngay từ đầu.
Để giảm nhu cầu chuyển hóa của não, cần tránh sốt hoặc điều trị tích cực; cần bỏ bớt quần áo và chăn, và acetaminophen cần được chỉ định.
Các cơn động kinh lâm sàng và điện học cần được điều trị, nhưng không có dữ liệu ủng hộ dự phòng động kinh bằng các thuốc chống động kinh. Không cho trẻ ăn uống đường miệng khi an thần là cần thiết cho thực hiện thủ thuật và khi đánh giá nuốt thấy nuốt kém.
2. Tăng áp lực trong sọ
Dựa trên ngoại suy từ kinh nghiệm ở bệnh nhân người lớn, hội chẩn cấp cứu phẫu thuật thần kinh về chỉ định mở hộp sọ giải áp cần được thực hiện khi có nhồi máu ác tính động mạch não giữa. Mở hộp sọ dưới chẩm cần được cân nhắc khi lâm sàng thần kinh nặng lên do phù não liên quan đến nhồi máu tiểu não. Ở người lớn có nhồi máu ác tính, theo dõi áp lực trong sọ không tỏ ra có ích và có thể làm chậm điều trị phẫu thuật.

3. Các liệu pháp tái tưới máu
Chất hoạt hóa plasminogen mô tái tổ hợp (rtPA) đường tĩnh mạch không được FDA cấp phép sử dụng trong đột quỵ thiếu máu cục bộ động mạch não ở trẻ em, và các hướng dẫn chính thức không khuyến cáo sử dụng nó ngoài phạm vi các thử nghiệm lâm sàng. Tuy nhiên, nó đã được sử dụng trong đột quỵ thiếu máu cục bộ động mạch não ở trẻ em theo các hướng dẫn an toàn dựa trên đồng thuận chuyên gia đã xuất bản.
Sử dụng rtPA ở trẻ em cần sự đồng ý của bố mẹ hoặc người giám hộ. Các chống chỉ định của rtPA tĩnh mạch trong đột quỵ cấp ở trẻ em cần được xem xét cẩn thận, và rtPA tĩnh mạch cần được sử dụng trong một chương trình đột quỵ có theo dõi sau can thiệp. Mặc dù FDA không cấp phép sử dụng ở trẻ em, các nghiên cứu gần đây ở người lớn đã chứng minh hiệu quả và độ an toàn của lấy huyết khối cơ học. Lấy huyết khối cơ học chỉ nên được thực hiện bởi một đội can thiệp thần kinh có kinh nghiệm nhi khoa sau khi đã trao đổi đầy đủ với bố mẹ hoặc người giám hộ của bệnh nhân, bao gồm thiếu dữ liệu về độ an toàn và hiệu quả ở trẻ em và tiềm tàng tổn thương mạch máu và đột quỵ.
4. Dự phòng tái phát sớm đột quỵ
Sau đột quỵ thiếu máu cục bộ động mạch não, tái phát xảy ra ở 1/5 trẻ, và nó có thể xảy ra trong giai đoạn sớm sau đột quỵ. Ngay khi xác định không có chảy máu trong sọ trên hình ảnh thần kinh, thuốc chống đông có thể là một lựa chọn để dự phòng đột quỵ tái phát.
Các thuốc chống đông cấp cứu có thể được cân nhắc ở trẻ em trong khi tiếp tục đánh giá nguyên nhân đột quỵ cấp, vì nguyên nhân đột quỵ ở trẻ em thường là do tim hoặc thuyên tắc mạch từ mạch máu đến mạch máu và heparin có thể làm giảm nguy cơ thuyên tắc mạch tái phát. Chống đông được khuyến cáo ở trẻ em có nguy cơ cao thiếu máu cục bộ tái phát, bao gồm những trẻ có lóc tách động mạch vùng đầu cổ ngoài sọ, những trẻ có nguy cơ thuyên tắc mạch từ tim, và những trẻ có bệnh lý tăng đông.
Thuốc chống đông thường được khởi đầu với heparin hoặc heparin không phân đoạn truyền tĩnh mạch. Các nguy cơ của heparin tĩnh mạch bao gồm chảy máu mới hoặc chảy máu tăng lên. Các chống chỉ định với heparin bao gồm chảy máu lớn đang hoạt động, chảy máu có ý nghĩa trên hình ảnh thần kinh, nhồi máu bán cầu diện rộng có di lệch đường giữa hoặc chiếm hơn 1/3 diện động mạch não giữa, tiền sử giảm tiểu cầu do heparin, số lượng tiểu cầu dưới 50.000/mm3, và chảy máu trong sọ gần đây. Thuốc chống đông thường tránh dùng ở trẻ em có viêm mạch máu nhỏ hệ thần kinh trung ương và bệnh động mạch moyamoya vì nguy cơ chảy máu trong sọ ở những bệnh nhân này.
Heparin không phân đoạn có thời gian bán hủy ngắn và bị đảo ngược tác dụng nhanh bởi protamine. Nếu trẻ ổn định và không có kế hoạch phải làm ngay kỹ thuật xâm lấn nào như chọc thắt lưng hoặc chụp mạch để chẩn đoán thì truyền tĩnh mạch heparin không phân đoạn có thể được chuyển thành heparin trọng lượng phân tử thấp. Heparin trọng lượng phân tử thấp có nguy cơ chảy máu và giảm tiểu cầu thấp hơn, nhưng nó có thời gian bán hủy dài hơn và không bị đảo ngược tác dụng hoàn toàn bởi protamine.
Nếu không sử dụng thuốc chống đông, liệu pháp chống tiểu cầu với aspirin, ức chế hoạt động tiểu cầu thông qua ức chế không hồi phục cyclooxygenase-1, được khuyến cáo nếu không có chống chỉ định.
Các phương pháp điều trị cấp trong đột quỵ thiếu máu cục bộ động mạch não ở trẻ em
| Điều trị | Các khuyến cáo hiện nay |
| Chất hoạt hóa plasminogen mô | rtPA tĩnh mạch chưa được FDA cấp phép sử dụng trong đột quỵ thiếu máu cục bộ động mạch não ở trẻ em. |
| Tái tổ hợp đường tĩnh mạch (rtPA) | Chỉ nên được sử dụng trong nghiên cứu. Các hướng dẫn của Hiệp hội Tim Hoa Kỳ cũng tương tự nhưng lưu ý là thiếu đồng thuận trong sử dụng ở thiếu niên. Nếu rtPA được sử dụng thì chúng ta có các hướng dẫn dựa trên đồng thuận đã xuất bản về chỉ định, chống chỉ định và theo dõi. |
| Lấy huyết khối cơ học | Các hướng dẫn dựa trên bằng chứng đã xuất bản ủng hộ về hiệu quả và an toàn khi sử dụng ở người lớn; tuy nhiên, dữ liệu an toàn và hiệu quả chưa có ở trẻ em. Lấy huyết khối cơ học chỉ nên được cân nhắc bởi một đội can thiệp thần kinh có kinh nghiệm ở trẻ em. |
| Liệu pháp chống đông | Thuốc chống đông được khuyến cáo ở những trẻ có nguy cơ cao bị đột quỵ tái phát, bao gồm những trẻ bị lóc tách động mạch ngoài sọ vùng đầu-cổ, những trẻ có nguy cơ thuyên tắc mạch từ tim (ngoại trừ viêm nội tâm mạc van tim), và một số trẻ có bệnh lý tăng đông. Thuốc chống đông thường được khởi đầu bằng heparin tĩnh mạch, có thể đảo ngược tác dụng khi cần thiết. Heparin thường được chuyển sang heparin trọng lượng phân tử thấp, loại có nguy cơ thấp hơn bị chảy máu và giảm tiểu cầu do heparin (một biến chứng trung gian miễn dịch của heparin tiềm tàng đe dọa tính mạng), nhưng heparin trọng lượng phân tử thấp không thể bị đảo ngược tác dụng nhanh. Về lâu dài, heparin trọng lượng phân tử thấp hoặc warfarin sẽ được sử dụng. Các thuốc chống đông đường uống thế hệ mới chưa được nghiên cứu đầy đủ trong đột quỵ trẻ em. |
| Aspirin | Nếu không có chỉ định dùng thuốc chống đông, liệu pháp chống tiểu cầu với aspirin ở liều 1-5 mg/kg/ngày được khuyến cáo để dự phòng đột quỵ thứ phát. Liều cao hơn 3-5 mg/kg/ngày có thể được sử dụng sớm sau đột quỵ. Aspirin được khuyến cáo sử dụng trong ít nhất 2 năm; tuy nhiên, khoảng thời gian điều trị tối ưu chưa được biết. Một số nhà lâm sàng coi thiếu máu hồng cầu hình liềm là một chống chỉ định với liệu pháp aspirin. |
| Truyền máu | Lọc máu được khuyến cáo cho đột quỵ ở trẻ mắc thiếu máu hồng cầu hình liềm. Truyền máu có thể được chỉ định ở trẻ thiếu máu nặng và bị đột quỵ, đặc biệt khi có nguy cơ giảm tưới máu não, như trong bệnh động mạch não |
| Liệu pháp kháng virus | Acyclovir được khuyến cáo trong bệnh mạch máu do varicella-zoster virus khi xét nghiệm khẳng định có nhiễm varicella-zoster virus đang hoạt động trong hệ thần kinh trung ương. |
5. Hậu quả
Sau đột quỵ thiếu máu cục bộ động mạch não ở trẻ em, 6% đến 10% trẻ tử vong, một số do bản thân đột quỵ còn số khác do các bệnh lý đi kèm, và hơn 75% sẽ có các di chứng thiếu sót thần kinh. Quan trọng là, có tới 20% trẻ sẽ bị đột quỵ tái phát. Các yếu tố nguy cơ của đột quỵ tái phát bao gồm bệnh động mạch não, bệnh tim, thiếu máu hồng cầu hình liềm, và tăng lipoprotein (a).
Dự phòng đột quỵ cẩn thận bao gồm tránh mất nước và các tình trạng tăng đông khác, tránh các thuốc gây co mạch, duy trì cân nặng và huyết áp bình thường, tránh các hoạt động có khả năng gây chấn thương đầu hoặc các cử động nhanh ở đầu và cổ.
Phục hồi chức năng sớm, sau đó đưa bệnh nhân vào một đơn vị phục hồi chức năng, sẽ tối ưu hóa kết quả điều trị sau đột quỵ thiếu máu cục bộ động mạch não ở trẻ em. Đánh giá thần kinh-tâm lý để định hướng việc trở lại trường học là quan trọng trong thời gian đầu sau đột quỵ, và đánh giá thần kinh-tâm lý đầy đủ được chỉ định khoảng 6 tháng sau đột quỵ khi các thiếu sót đã ổn định hơn. Đánh giá thần kinh-tâm lý tiếp theo cũng thường được chỉ định, khi nhu cầu giáo dục thay đổi và xuất hiện các trở ngại mới.
Khoa Nhi tại Vinmec là một trong số ít bệnh viện đa chuyên khoa với đầy đủ các bác sĩ chuyên khoa thần kinh, tim mạch, tiêu hóa, dinh dưỡng, tâm lý, nội tiết, gan mật giúp xử lý nhanh, kịp thời khi phát hiện ra các bệnh lý trong quá trình khám. Là lĩnh vực trọng điểm của hệ thống Y tế Vinmec, Khoa Nhi luôn mang lại sự hài lòng cho Quý khách hàng và được các chuyên gia trong ngành đánh giá cao với:
- Quy tụ đội ngũ y bác sĩ về Nhi khoa: gồm các chuyên gia có trình độ chuyên môn cao (giáo sư, phó giáo sư, tiến sĩ, thạc sĩ), giàu kinh nghiệm, từng công tác tại các bệnh viện lớn như Bạch Mai, 108.. Các bác sĩ đều được đào tạo bài bản, chuyên nghiệp, có tâm - tầm, am hiểu tâm lý trẻ. Bên cạnh các bác sĩ chuyên khoa Nhi trong nước, khoa Nhi còn có sự tham gia của các chuyên gia nước ngoài (Nhật Bản, Singapore, Úc, Mỹ) luôn tiên phong áp dụng những phác đồ điều trị mới nhất và hiệu quả nhất.
- Dịch vụ toàn diện: Trong lĩnh vực Nhi khoa, Vinmec cung cấp chuỗi các dịch vụ khám - chữa bệnh liên hoàn từ Sơ sinh đến Nhi và Vaccine,... theo tiêu chuẩn Quốc tế để cùng bố mẹ chăm sóc sức khỏe bé từ khi lọt lòng đến tuổi trưởng thành
- Kỹ thuật chuyên sâu: Vinmec đã triển khai thành công nhiều kỹ thuật chuyên sâu giúp việc điều trị các căn bệnh khó trong Nhi khoa hiệu quả hơn: phẫu thuật thần kinh - sọ, ghép tế bào gốc tạo máu trong điều trị ung thư.
- Chăm sóc chuyên nghiệp: Ngoài việc thấu hiểu tâm lý trẻ, Vinmec còn đặc biệt quan tâm đến không gian vui chơi của các bé, giúp các bé vui chơi thoải mái và làm quen với môi trường của bệnh viện, hợp tác điều trị, nâng cao hiệu quả khám chữa bệnh.
Để đăng ký khám và điều trị với các bác sĩ Nhi tại Bệnh viện Đa khoa Quốc tế Vinmec, quý khách hàng vui lòng đặt lịch trên website để được phục vụ.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Nguồn tham khảo: Amlie-Lefond C. Evaluation and Acute Management of Ischemic Stroke in Infants and Children. Continuum (Minneap Minn) 2018;24(1, Child Neurology): 150-170.