Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
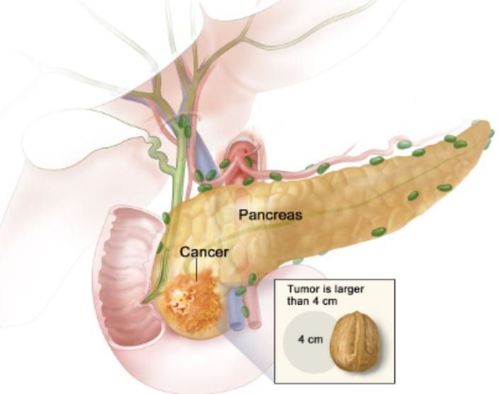
Ung thư biểu mô tuyến tụy (PDAC) là một trong những khối u ác tính khó điều trị nhất. Các yếu tố của từng bệnh nhân và khối u cần được tính đến để đưa ra phương pháp tối ưu, cá nhân hóa. Trong bài viết này sẽ đề cập đến các dấu ấn sinh học để tiên lượng ung thư tụy và một số có thể được sử dụng nhằm hướng dẫn các quyết định điều trị.
1. Tổng quan về ung thư biểu mô tuyến tụy
Bất chấp những tiến bộ lớn trong phương pháp điều trị nhiều khối u đặc, tỷ lệ sống sót trong ung thư biểu mô tuyến tụy vẫn không được cải thiện. Chẩn đoán chậm trễ, sinh học tích cực và kháng hóa chất rõ rệt đều góp phần vào xu hướng đáng thất vọng này. Các dấu ấn sinh học tiên lượng thông báo về khả năng xảy ra ung thư (bệnh tái phát, tiến triển hoặc tử vong) độc lập với loại điều trị. Một dấu ấn sinh học có tính chất dự đoán nếu có sự khác biệt về hiệu quả điều trị ở bệnh nhân dương tính với dấu ấn sinh học so với bệnh nhân âm tính. Các dấu hiệu tiên lượng chung, không đặc hiệu cho một chế độ điều trị xác định, có thể hữu ích trong việc phân biệt bệnh nhân nào có nguy cơ cao bị kết cục xấu và do đó cần được quản lý tích cực hơn. Trong khi các bảng biểu hiện gen lớn đã được xác định để sử dụng trong việc tiên lượng các khối u ác tính khác và một số có liên quan đến đáp ứng điều trị, một số dấu hiệu như vậy đã được đặc trưng tốt trong ung thư tuyến tụy và thậm chí ít hơn được sử dụng trong thực hành lâm sàng.
Ung thư tuyến tụy phổ biến thứ 10 trong những bệnh ung thư mới và là nguyên nhân thứ 4 gây tử vong do ung thư ở nam, nữ. Bài trắc nghiệm này sẽ kiểm tra kiến thức của bạn về các yếu tố nguy cơ, chẩn đoán và cách điều trị ung thư tuyến tụy.
Bài viết tham khảo nguồn: medicalnewstoday 2019
2. Các dấu ấn đánh giá tiên lượng ung thư tuỵ
Các chất đánh dấu dựa trên mô mang lại lợi ích là cụ thể hơn đối với mô khối u, nhưng với chi phí đòi hỏi các kỹ thuật thu thập xâm lấn hơn. Phân tích hóa mô miễn dịch (IHC) là một quy trình được sử dụng rộng rãi được sử dụng để hình dung các chỉ thị phân tử cụ thể và xác định sự phân bố của chúng trong các mẫu mô lâm sàng. Mặc dù những dấu ấn này có thể hữu ích ở những bệnh nhân trải qua phẫu thuật cắt bỏ, vẫn cần điều tra để xác định xem liệu có giá trị tiên lượng đối với những dấu ấn sinh học này trong mẫu bàn chải hoặc sinh thiết trước phẫu thuật hay không. Có lẽ dấu ấn sinh học dự đoán điều trị được đặc trưng tốt là chất vận chuyển nucleoside cân bằng ở người 1 (hENT1). hENT1, ribonucleotide reductase tiểu đơn vị 1 và 2 (RRM1, RRM2), Trong một phân tích đa biến, biểu hiện cao của RRM2 và ERCC1, chứ không phải các loại khác, có liên quan đến tỷ lệ sống không tái phát (RFS) và tỷ lệ sống chung (OS) kém hơn. Một nghiên cứu khác cho thấy biểu hiện hENT1 thấp có liên quan đến RFS kém và Hệ điều hành. Vì hENT1 đóng một vai trò chính trong quá trình nội hóa Gemcitabine bởi các tế bào ung thư tuyến tụy, nên vai trò chính của hENT1 là như một dấu hiệu dự báo cho hóa trị liệu Gemcitabine, mà hiện có nhiều dữ liệu hơn.
Yếu tố SPARC
Protein tiết ra có tính axit và giàu cysteine (SPARC) là một glycoprotein tế bào gốc trải qua giai đoạn im lặng biểu sinh trong ung thư biểu mô tuyến tụy, nhưng thường biểu hiện mạnh mẽ ở mặt phân cách giữa khối u và mô đệm bởi nguyên bào sợi mô đệm. Dữ liệu hỗ trợ cho thấy sự tương tác này rất quan trọng đối với sự tiến triển của khối u, sự di căn và độ bền hóa học. Biểu hiện mô đệm SPARC được quan sát thấy trong tất cả các giai đoạn bệnh cho thấy biểu hiện sớm là rất quan trọng đối với sự tiến triển của khối u. Biểu hiện SPARC mô đệm mạnh ở những bệnh nhân ung thư biệt hóa từ khá đến trung bình đã trải qua phẫu thuật cắt bỏ có liên quan đến việc giảm tỷ lệ sống thêm so với những bệnh nhân không có biểu hiện SPARC. Hơn nữa, những bệnh nhân có biểu hiện SPARC mô đệm lan tỏa ra ngoài vùng quanh bụng có tiên lượng xấu hơn đáng kể.
Hầu hết các báo cáo về sự biểu hiện SPARC tế bào chất của các tế bào tuyến tụy ác tính không cho thấy giá trị tiên lượng. Một số nghiên cứu không tìm thấy lợi ích tiên lượng trong các thuần tập quan sát, mà chỉ có mối liên hệ tiên đoán mạnh mẽ ở những bệnh nhân được điều trị bằng gemcitabine. Biểu hiện mRNA SPARC tăng cao cũng được coi là một dấu hiệu tiên lượng tiêu cực cho khả năng sống sót của ung thư biểu mô tuyến tụy và có thể có lợi ở chỗ có thể thực hiện phân tích này trên các mẫu quá nhỏ đối với IHC, chẳng hạn như từ hút kim nhỏ trước phẫu thuật.
Yếu tố tăng trưởng nội mô mạch máu (VEGF)
Yếu tố tăng trưởng nội mô mạch máu (VEGF) là một chất kích thích mạnh mẽ quá trình hình thành mạch, do đó tạo điều kiện thuận lợi cho sự phát triển và tiến triển của khối u. Trong phân tích IHC, việc nhuộm màu cho VEGF chủ yếu được chứng minh trong tế bào chất và màng tế bào của tế bào ung thư. Tăng biểu hiện VEGF có liên quan đến tiên lượng xấu, bao gồm khả năng sống sót thấp hơn và tăng xâm lấn mạch bạch huyết và di căn hạch bạch huyết. Tương tự như SPARC và hENT1, có những liệu pháp nhắm mục tiêu chống lại VEGF, vì vậy nó cũng có tiềm năng như một dấu hiệu dự đoán.
Yếu tố Smad4
Smad4 là một gen ức chế khối u liên quan đến trung gian chuyển đổi yếu tố tăng trưởng beta (TGF-B). Được chứng minh bằng tên thay thế của nó, DPC4 (bị xóa trong ung thư biểu mô tuyến tụy, vị trí 4), mất hoặc bất hoạt Smad4 được thấy ở ∼50% ung thư biểu mô tuyến tụy và dẫn đến tăng sinh tế bào bằng cách điều chỉnh sự tiến triển từ G1-S trong chu kỳ tế bào. Mất biểu hiện Smad4 thường được chứng minh là có liên quan đến giảm khả năng sống sót trong ung thư biểu mô tuyến tụy. Thật thú vị, một nghiên cứu đã chứng minh một cách trái ngược rằng biểu hiện Smad4 thấp có liên quan đến khả năng sống sót chung được cải thiện và quan trọng là, việc cắt bỏ tuyến tụy chỉ có lợi (thông qua thời gian sống lâu hơn) những khối u đã mất biểu hiện Smad4.
Vai trò của yếu tố KRAS
KRAS (V-Ki-ras2 Kirsten chuột đồng gen sinh ung thư sarcoma của chuột) là một GTPase kích hoạt các protein cần thiết để truyền các yếu tố tăng trưởng và các thụ thể tín hiệu tế bào khác. Nhìn chung, đột biến KRAS có tương quan với việc giảm tỷ lệ sống sót. Thật thú vị, các kiểu phụ đột biến khác nhau cho thấy thời gian sống sót khác nhau, trong đó GGT hoang dã (glycine) được chuyển đổi thành GAT (aspartate) là loại phổ biến nhất và duy nhất được tiên lượng về khả năng sống sót kém. Ngoài ra, phân tích đột biến được thực hiện cho các đột biến KRAS này có thể được thực hiện bằng phản ứng chuỗi polymerase định lượng (PCR), rẻ hơn, nhanh hơn các phương pháp giải trình tự khác và sử dụng ít dữ liệu DNA hơn, giúp dễ dàng thực hiện nhiều phân tích phân tử trên cùng một mẫu .
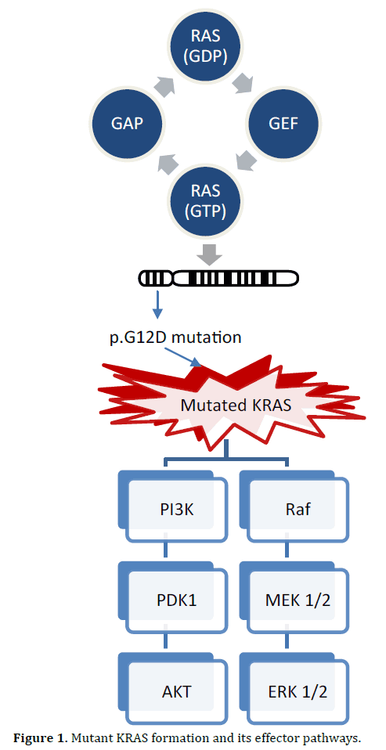
Có lẽ sự phát triển thú vị nhất của liệu pháp điều trị ung thư trong vài năm gần đây là sự tiến bộ vượt bậc của việc sử dụng liệu pháp miễn dịch. Mặc dù thành công được thấy ở một số khối u ác tính đặc (u ác tính, ung thư phổi, ung thư tiết niệu), tỷ lệ đáp ứng ở ung thư tuyến tụy là rất ít. Tuy nhiên, phản ứng miễn dịch có trong ung thư tuyến tụy và các chiến lược mới nổi để kích hoạt phản ứng miễn dịch này hoặc xác định các khối u có kiểu hình nhạy cảm với miễn dịch đang có nhiều hứa hẹn. Song song với những nỗ lực này, ngày càng có nhiều bằng chứng cho thấy đáp ứng miễn dịch tự nhiên trong ung thư tuyến tụy là dự đoán kết quả điều trị. Phân tích hóa mô miễn dịch xác định quần thể tế bào T và tế bào dòng tủy trong ung thư tuyến tụy hoặc mức độ biểu hiện của các chất điều chỉnh điểm kiểm tra âm tính (NCR) đã chứng minh giá trị tiên lượng. Những dấu hiệu này cũng có thể đóng vai trò là những yếu tố dự báo quan trọng về phản ứng với liệu pháp miễn dịch trong tương lai.
Kết luận
Smad4, hENT1 và SPARC có một lợi ích khác là dấu ấn sinh học, trong đó chúng đã được chứng minh là được đánh giá hiệu quả trên các mẫu sinh thiết trước phẫu thuật. Vì PCR định lượng VEGF và KRAS cũng đã được chứng minh là chính xác, có thể có vai trò của các dấu ấn sinh học này trong quá trình đánh giá trước phẫu thuật với các mẫu nhỏ hơn liên quan đến sinh thiết.
Hiện nay, Bệnh viện Đa khoa Quốc tế Vinmec đã và đang triển khai các gói sàng lọc ung thư. Tại Vinmec có đầy đủ các phương tiện chẩn đoán hiện đại như: PET/CT, SPECT/CT, MRI..., xét nghiệm huyết tủy đồ, mô bệnh học, xét nghiệm hóa mô miễn dịch, xét nghiệm gen, xét nghiệm sinh học phân tử, cũng như có đầy đủ các loại thuốc điều trị đích, thuốc điều trị miễn dịch tiên tiến nhất trong điều trị ung thư. Điều trị ung thư đa mô thức từ phẫu thuật, xạ trị, hoá trị, ghép tế bào gốc tạo máu, liệu pháp nhắm trúng đích, liệu pháp miễn dịch trong điều trị ung thư, các điều trị mới như liệu pháp miễn dịch tự thân, nhiệt trị...
Nhờ có cơ sở vật chất hiện đại, đội ngũ y bác sĩ giàu chuyên môn, dịch vụ y tế hoàn hảo đã đem lại niềm tin, sức khỏe và chất lượng cuộc sống tốt cho bệnh nhân đến thăm khám và điều trị bệnh tại Vinmec.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.