Với các trường hợp có vấn đề bất thường vùng lách, cần kiểm tra, chẩn đoán và điều trị sớm để tránh nguy cơ tai nạn vỡ lách gây nguy hiểm tới tính mạng. Mổ nội soi cắt lách là phương pháp được chỉ định cho các trường hợp bị bệnh cường lách, xuất huyết giảm tiểu cầu, thiếu máu huyết tán,...
1. Vai trò cơ bản của lách
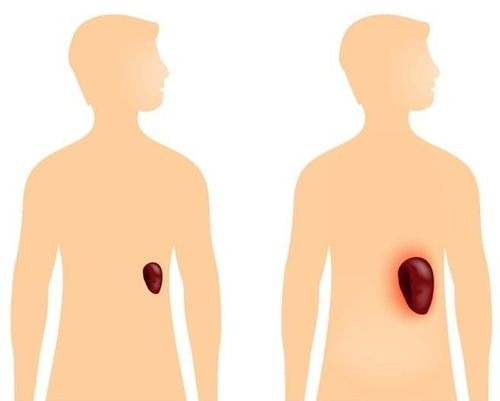
Lách là một khối lớn của mạch máu và mô bạch huyết. Cơ quan này nằm ở phần tư bên trái của bụng, trong hốc được tạo bởi cơ hoành, dạ dày, thận trái cùng tuyến thượng thận trái, dây chằng hoành kết tràng và thành ngực. Ở người trưởng thành, lách bình thường có trọng lượng trung bình 150g, có giới hạn 80 - 300g. Kích thước của lách thường dài 9 - 11cm, rộng 7cm và dày 4cm.
Chức năng sinh lý của lách gồm:
- Chức năng miễn dịch: Lách tiết nhiều kháng thể chống lại các kháng nguyên xâm nhập vào dòng máu;
- Tạo tế bào máu: Trong thời kỳ phôi thai, lách tham gia vào việc tạo hồng cầu, bạch cầu có hạt. Sau đó, khi trẻ ra đời, lách tạo lympho bào;
- Tiêu hủy các tế bào máu: Lách làm nhiệm vụ kiểm soát chất lượng các tế bào máu khi đi qua lách. Lách sẽ tiêu diệt những tế bào già, bất thường hoặc tiểu cầu không còn chức năng;
- Tích trữ máu: Lách dự trữ khoảng 1⁄3 số lượng tiểu cầu và 30ml hồng cầu cho cơ thể, có thể bổ sung máu trong trường hợp khẩn cấp.
2. Chỉ định phẫu thuật nội soi cắt lách
2.1 Xuất huyết giảm tiểu cầu tự miễn
Đặc điểm của bệnh là tiểu cầu giảm, cắt lách được chỉ định khi bệnh nặng, không đáp ứng hoặc đám ứng kém với điều trị nội khoa, số lượng tiểu cầu dưới 20.000/mm3. Điều trị cắt lách giúp khỏi bệnh hoàn toàn hoặc lâu dài với tỷ lệ 70% ở trẻ em và 60 - 80% ở người lớn;
2.2 Xuất huyết giảm tiểu cầu huyết khối
Là bệnh lý hiếm gặp, đặc trưng bởi các triệu chứng sốt, giảm tiểu cầu, thiếu máu tan máu, suy thận và rối loạn về thần kinh. Cắt lách được chỉ định trong trường hợp lọc huyết tương thất bại hoặc bệnh tái phát khi ngừng điều trị nội khoa.
2.3 Thiếu máu tan máu tự miễn
Đây là hậu quả của sự hình thành các kháng thể bất thường, gây nên hiện tượng vỡ hồng cầu. Thông thường, chỉ định cắt lách khi điều trị nội khoa sau 1 năm mà không có kết quả và sẽ cho hiệu quả khả quan hơn ở bệnh nhân dưới 40 tuổi. Tỷ lệ đáp ứng sau phẫu thuật cắt lách khoảng 50 - 80%;
2.4 Thiếu máu tán huyết do các bất thường về men trong hồng cầu
Bệnh thường có triệu chứng thiếu máu, lách to, sỏi mật. Chỉ định cắt lách tuy không loại bỏ được tình trạng tan máu nhưng giúp làm tăng hàm lượng hemoglobin, làm giảm nhu cầu truyền máu ở bệnh nhân;
2.5 Bất thường màng hồng cầu
- Hồng cầu nhỏ hình cầu: Là bệnh lý phổ biến nhất trong các bất thường màng hồng cầu được chỉ định cắt lách. Cắt lách sẽ làm giảm tỷ lệ tan huyết, giải quyết được tình trạng thiếu máu. Lưu ý, các bệnh nhân hồng cầu nhỏ hình cầu có nguy cơ cao bị sỏi túi mật nên cần thực hiện siêu âm bụng trước khi cắt lách. Nếu có sỏi túi mật thì cần cắt túi mật khi cắt lách.
- Hồng cầu hình elip di truyền: Do bất thường của màng hồng cầu và gia tăng sự phá hủy hồng cầu. Phẫu thuật cắt lách được chỉ định khi có tình trạng thiếu máu tán huyết nặng;
2.6 Cường lách nguyên phát
Cắt lách giúp làm giảm các triệu chứng gây ra bởi tình trạng lách to, giúp cải thiện sự thiếu hụt tế bào máu và loại bỏ khả năng bệnh ác tính tiềm ẩn;
2.7 Suy tủy xương
Chỉ định cắt lách cho bệnh nhân suy tủy xương chưa rõ nguyên nhân giúp kéo dài đời sống của hồng cầu, làm tăng số lượng tiểu cầu vì không còn nơi tiêu hủy tiểu cầu. Đồng thời, cắt lách còn giúp giảm lượng kháng thể hoạt hóa T độc, giải phóng tủy và phục hồi khả năng sinh máu ở tủy;
2.8 U lympho
- Bệnh Hodgkin: Cắt lách bằng phẫu thuật nội soi để xác định bệnh ở giai đoạn sớm (I và II) khi các phương tiện chẩn đoán khác cho kết quả không rõ ràng;
- U lympho không Hodgkin: Có triệu chứng lách to (cường lách). Chỉ định cắt lách có thể được sử dụng là biện pháp chẩn đoán hay điều trị khi lách to gây triệu chứng nhanh no, đau bụng, khó chịu, thiếu máu, giảm tiểu cầu và giảm bạch cầu đa nhân;
2.9 Ung thư bạch cầu
- Ung thư bạch cầu tế bào tóc: Trước đây cắt lách đóng vai trò phân loại trong điều trị cho bệnh nhân nhưng hiện tại hiếm khi được chỉ định;
- Ung thư bạch cầu dòng lympho mạn: Cắt lách giúp kéo dài thời gian sống thêm cho bệnh nhân;
- Ung thư bạch cầu dòng tủy mạn: Cắt lách giúp giảm triệu chứng bệnh, cải thiện tình trạng giảm tế bào máu;
Chỉ định khác: Áp xe lách, u nang lách, phình động mạch trong động mạch lách, cục máu đông trong mạch máu của lách.
3. Chống chỉ định phẫu thuật nội soi cắt lách
- Rối loạn đông máu, mắc bệnh tim hoặc bệnh phổi nặng;
- Lách kích thước quá lớn (độ IV);
- Lách lớn trong các trường hợp bị rối loạn tăng sinh tủy xương;
- Tăng áp lực tĩnh mạch cửa;
- Chấn thương lách mức độ nặng.

4. Phương pháp phẫu thuật nội soi cắt lách
Hiện nay, phẫu thuật bằng nội soi là phương pháp tiêu chuẩn cho phần lớn các trường hợp cắt lách. Mục đích của phẫu thuật là cắt bỏ toàn bộ lách và lách phụ (nếu có), đồng thời tránh làm rách bao lách. Với những trường hợp cần lấy lách nguyên vẹn để chẩn đoán thì có thể cần rạch thêm một đường phụ.
Ưu điểm của phẫu thuật nội soi cắt lách so với phẫu thuật mở truyền thống:
- Quan sát và tiếp cận phẫu trường tốt hơn, đặc biệt vì lách là tạng nằm sâu trong ổ bụng;
- Ít đau sau mổ, hồi phục sau mổ nhanh hơn;
- Sau mổ ít ảnh hưởng tới chức năng hô hấp;
- Ít gặp biến chứng liên quan tới vết mổ;
- Sẹo mổ nhỏ, thẩm mỹ hơn.
Nhược điểm của phẫu thuật nội soi cắt lách so với phẫu thuật mở truyền thống:
- Thời gian mổ thường kéo dài hơn. Phẫu thuật cắt lách nội soi phù hợp với các trường hợp lách kích thước trung bình và to vừa;
- Khó khăn khi khống chế tình trạng chảy máu, đòi hỏi bác sĩ phẫu thuật phải có kinh nghiệm dày dặn;
- Tỷ lệ phát hiện lách phụ ít hơn so với mổ mở;
- Cần đầu tư trang thiết bị đắt đỏ.
5. Tai biến và cách xử trí sau phẫu thuật nội soi cắt lách
Tỷ lệ gặp tai biến phụ thuộc vào kinh nghiệm của bác sĩ phẫu thuật, kích thước và trọng lượng của nách, cân nặng và tuổi của bệnh nhân,... Những biến chứng thường gặp của phẫu thuật cắt lách gồm:
- Chảy máu: Xử trí bằng cách theo dõi, truyền máu hoặc nếu cần phải mổ lại để cầm máu;
- Áp xe tồn lưu hố lách: Cần điều trị kháng sinh tích cực. Nếu ổ áp xe có kích thước lớn có thể cần chọc hút dưới siêu âm;
- Nhiễm trùng các lỗ trocar: Thực hiện điều trị kháng sinh tích cực, đồng thời vệ sinh và thay băng vết mổ hằng ngày;
- Huyết khối tĩnh mạch sâu: Cách xử trí là tăng cường vận động và điều trị tiêu sợi huyết;
- Viêm tụy: Nên điều trị theo hướng viêm tụy cấp;
- Thương tổn các cơ quan kế cận: Tụy, dạ dày, đại tràng và cơ hoành. Việc xử trí tùy thuộc vào thương tổn trên các cơ quan;
- Biến chứng của phẫu thuật nội soi nói chung: Xử trí phù hợp với các thương tổn và biến chứng.
Phẫu thuật nội soi cắt lách cần được thực hiện kịp thời ngay khi được xác định chẩn đoán để tránh những biến chứng nguy hiểm tới tính mạng bệnh nhân. Trong quá trình mổ nội soi cắt lách, người bệnh cần tuân thủ tuyệt đối hướng dẫn của bác sĩ.