Bài viết bởi Bác sĩ chuyên khoa II Phan Phi Tuấn - Trưởng khoa Ngoại tổng hợp - Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Phú Quốc
Truyền dịch trong hồi sức cấp cứu rất quan trọng. Vì thế, cần hiểu được tính chất của các loại dịch truyền. Dịch tinh thể có thành phần chính là muối vô cơ, natri clorua nên có thể di chuyển tự do từ huyết tương sang dịch khoảng kẽ.
Truyền dịch trong hồi sức là một phần rất quan trọng, ảnh hưởng đến kết quả điều trị. Cho nên hiểu được tính chất của các loại dịch truyền là một vấn đề cần thiết. Dịch tinh thể với thành phần chính là muối vô cơ, natri clorua nên có thể di chuyển tự do từ huyết tương sang dịch khoảng kẽ. Vì thể tích huyết tương là 25% thể tích dịch ngoại bào, nên 25% dịch tinh thể được thể truyền sẽ vào thể tích huyết tương và 75% thể tích được truyền sẽ vào dịch kẽ. Do đó, tác dụng chính của dịch tinh thể là để làm tăng thể tích dịch kẽ chứ không phải thể tích huyết tương.
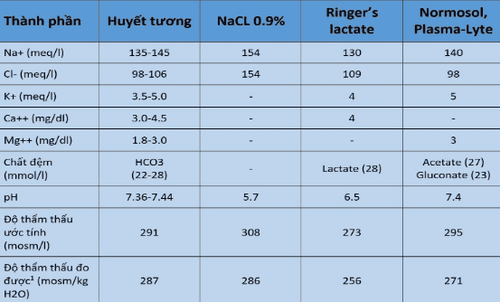
Tính chất của một số dịch tinh thể được trình bày qua 2 bảng:
1. Dung dịch muối đẳng trương
Dịch tinh thể được sử dụng rộng rãi nhất là natri clorid 0.9% (NaCL 0.9%), thường được biết nhiều hơn là nước muối sinh lý. Tuy nhiên, dung dịch này hoàn toàn không sinh lý.
1.1. Thành phần
Khi so sánh với huyết tương NaCL 0.9% có nồng độ natri cao hơn (154 so với 141 mEq/ L), nồng độ cloride cao hơn nhiều (154 so với 103 mEq/L) và pH thấp hơn ( 5.7 so với 7.4). Đặc điểm duy nhất của NaCL 0.9% phù hợp với huyết tương là độ thẩm thấu đo được.
Những so sánh này cho thấy rằng NaCL 0.9% không sinh lý về mặt hóa học, nhưng nó là đẳng trương với huyết tương. Do đó, tên thích hợp cho loại dịch này là dung dịch đẳng trương, chứ không phải là nước muối sinh lý.
Cần lưu ý rằng, độ thẩm thấu đo được phản ánh chính xác hơn về tính thẩm thấu trong cơ thể so với độ thẩm thấu ước tính. Ngoài ra, độ thẩm thấu đo được thấp hơn ước tính. Sự khác biệt này là do sự tương tác tĩnh điện giữa các ion trong chất lỏng, làm giảm tính thẩm thấu của các vật chất.
Độ thẩm thấu = Nồng độ phân tử x số cấu tử mà một phân tử phân ly tạo ra. NaCl là một phân tử có tính phân ly cao, do được tạo thành bởi gốc axit và bazo mạnh, hệ số phân ly gần đạt 100% và được làm tròn là 100%. Cho nên một phân tử Nacl coi như có thể tạo 2 hạt cấu tử là Na+ và Cl-.
Trong công thức tính áp lực thẩm thấu của NaCl, áp lực thẩm thấu sẽ là 2 X nồng độ mol của Nacl. Tuy nhiên, trong thực tế hệ số phân ly của NaCl không bao giờ đạt 100% nên áp lực thẩm thấu thực tế luôn thấp hơn áp lực thẩm thấu ước tính.
1.2. Hiệu quả thể tích
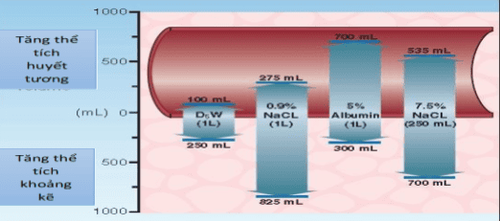
Truyền một lít NaCL 0.9% sẽ thêm 275mL vào thể tích huyết tương và 825 mL vào thể tích dịch kẽ. Lưu ý rằng sự gia tăng tổng thể tích ngoại bào lớn hơn một chút so với thể tích đã truyền. Cụ thể là có thêm 100 mL dịch ngoại bào, đây là kết quả của sự dịch chuyển từ khoang dịch nội bào sang, được thúc đẩy bởi natri cao trong NaCL 0.9%.

1.3. Tác dụng bất lợi
- Phù nề mô kẽ: Đây là một nguy cơ với tất cả các dịch tinh thể, nhưng nguy cơ lớn nhất là với NaCL 0.9% vì lượng natri nhiều hơn các loại dịch tinh thể khác mà natri lại là yếu tố quyết định chính của thể tích ngoại bào.
- Toan hóa: Truyền lượng NaCL 0.9% nhanh hay lớn thường đi kèm với nhiễm toan chuyển hóa tăng cloride, do quá nhiều cloride trong NaCL 0.9% . Vấn đề này đang được tranh luận, nhưng có bằng chứng cho thấy tăng cloride máu có liên quan đến tăng tỷ lệ tử vong.
- Giảm tưới máu thận: Truyền NaCL 0.9% đi kèm với giảm tưới máu thận, có lẽ là kết quả của sự co mạch thận qua qua trung gian cloride. Điều này đã làm nổi lên mối quan ngại về khả năng NaCL 0.9% sẽ thúc đẩy tổn thương thận cấp (AKI). Tuy nhiên, ít nhất 12 thử nghiệm lâm sàng đã cho thấy không có bằng chứng về mối quan hệ nhân quả giữa NaCL 0.9% và AKI.
2. Ringer’s Lactate
Dung dịch Ringer (được giới thiệu vào năm 1880 bởi Sydney Ringer, một bác sĩ người Anh) là một dung dịch NaCL 0.9% có chứa kali và calci (được thêm vào để làm tăng khả năng tồn tại độc lập của tim ếch, một nghiên cứu hấp dẫn của Bác sĩ Ringer). Lactate sau đó được thêm vào như một chất đệm (bởi Alexis Hartmann, một bác sĩ nhi khoa người Mỹ) để tạo ra dung dịch Ringer’s lactate (còn được gọi là dung dịch Hartmann).
2.1. Đặc điểm
Các đặc điểm của Ringer’s lactate được so sánh với NaCL 0.9% là:
- Việc thêm vào kali và calci (ở nồng độ xấp xỉ nồng độ tự do hoặc ion hóa trong huyết tương) được cân bằng bằng cách giảm nồng độ natri (xuống 130 mEq/L) để duy trì tính trung hòa điện.
- Lactate được thêm vào (như sodium lactate) làm một chất đệm và được chuyển hóa thành bicarbonate trong gan. Phản ứng hóa học như sau:
CH2-CHOH-COO- + 3O2 → 2CO2 + 2H2O + HCO3 –
Để phản ứng trên xảy ra cần có 2 điều kiện:
- Đầy đủ oxy cho phản ứng, có nghĩa là lactate sẽ không hoạt động như một nguồn đệm khi có sự thiếu oxy mô (ví dụ, trong sốc tuần hoàn) .
- Chức năng gan phải tốt vì phản ứng xảy ra tại gan.
Lactate trong Ringer’s lactate (28 mmol/L) tạo ra nguy cơ tăng lactate máu, đặc biệt là khi chuyển hóa lactate bị cản trở (trong suy gan hoặc sốc tuần hoàn). Trong một nghiên cứu trên bệnh nhân bỏng, tăng lactate máu thường gặp khi Ringer’s lactate được sử dụng, nhưng khi sử dụng dung dịch Ringer không chứa lactate thì không tăng. Cho nên, cần tránh dùng dung dịch Ringer’s lactate ở những bệnh nhân có mức lactate cao cùng với suy gan hoặc sốc tuần hoàn.
Ngoài ra, cần lưu ý rằng các mẫu máu được rút qua các catheter để truyền Ringer’s lactate có thể mang lại mức lactate máu cao giả. Việc bổ sung lactate đòi hỏi phải giảm nồng độ cloride để trung hòa điện. Nồng độ cloride trong Ringer’s lactate gần với trong huyết tương, làm giảm thiểu nguy cơ nhiễm toan chuyển hóa do tăng cloride máu.

2.2. Tác dụng bất lợi
- Đông máu khi truyền chung: Calci trong Ringer’s lactate có thể gắn kết với chất chống đông citrate có trong các sản phẩm máu. Vì vậy, các dung dịch Ringer bị chống chỉ định pha loãng để truyền khối hồng cầu. Tuy nhiên, sự hình thành cục máu đông không xảy ra nếu thể tích dung dịch Ringer không lớn hơn 50% thể tích khối hồng cầu hoặc nếu truyền nhanh.
- Kết tủa: Có thể tạo kết tủa khi pha dùng kháng sinh ceftriaxon do có canxi.
- Nhược trương: Độ thẩm thấu của Ringer’s lactate thấp hơn đáng kể so với huyết tương và là thấp nhất trong số các dịch tinh thể. Điều này làm cho Ringer’s lactate trở thành loại dịch ít được dùng nhất cho những bệnh nhân bị phù não hoặc những người có nguy cơ bị phù não. Do khi dùng với bệnh nhân phù não, sự nhược trương của nó làm cho tình trạng thoát mạch ra mô kẽ gây tăng tình trạng phù đã sẵn có.
3. Dịch truyền cân bằng
Dịch truyền cân bằng gồm có Normosol và Plasma-Lyte.
3.1. Đặc điểm
Nồng độ cloride (98 mEq/L) nằm trong phạm vi bình thường và chứa magne (3 mg/dL) thay vì calci, giảm được bất lợi liên quan đến truyền máu hay dùng kháng sinh ceftriaxon.
Các loại dịch này chứa cả acetate (27mmol/L) và gluconate (23 mmol/L) như là chất đệm. Gluconate là một chất kiềm hóa yếu làm tăng một chút khả năng đệm, nhưng acetate được chuyển hóa nhanh thành bicarbonate trong cơ xương thông qua phản ứng oxy hóa sau:
CH3-COO- + 2O2 → CO2 + H2O + HCO3 –
3.2. Ưu điểm
Các loại dịch này cho thấy những ưu điểm sau so với các dịch tinh thể khác:
- Nồng độ cloride sinh lý loại bỏ nguy cơ nhiễm toan chuyển hóa tăng cloride máu.
- Không có lactate nên loại bỏ nguy cơ tăng lactate ở bệnh nhân suy gan hoặc sốc tuần hoàn.
- Ngoài ra, acetate được coi là tốt hơn lactate vì nó được chuyển đổi nhanh hơn thành bicarbonate.
- So với lactac, nó cũng cần oxy nhưng có thể dùng cho bệnh nhân suy gan.
- Độ thẩm thấu (271 mosm/kg H2O), ít nhược trương như Ringer’s lactate (256 mosm/kg H2O).
- Không có calci làm cho các loại dịch này phù hợp để sử dụng với truyền máu hay ceftriaxone.
Trong các nghiên cứu so sánh NaCL 0.9% và Plasma-Lyte về sau cho thấy ít khuynh hướng phù nề mô kẽ và có liên quan với cải thiện kết cục .
3.3. Khuyết điểm
Khuyết điểm của loại dung dịch này chủ yếu là vấn đề kinh tế. Một điều cần lưu ý là theo bảng 1 (trích từ Marino,s the little ICU book second edition) thì có sự vô lý cho cả dung dịch ringer lactate và dung dịch này, đó là không có sự cân bằng về điện học.
Ringer lactate có tổng điện tích dương là 142, điện tích âm là 137 cũng như ở 2 dung dịch cân bằng tổng điện tích dương là 151, tổng điện tích âm là 148, điều này có thể là có một vài ion âm đã không được liệt kê và/ hoặc các ion dương trong thực tế không đúng như vậy.
Nước muối ưu trương: Dung dịch NaCL đậm đặc (nước muối ưu trương) đã được sử dụng trong quản lý sốc chấn thương, chấn thương sọ não và hạ natri máu có triệu chứng.
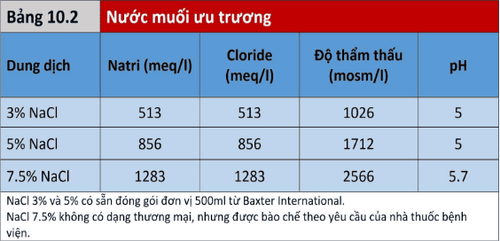
3.4. Hiệu quả thể tích
Một lượng nhỏ nước muối ưu trương có hiệu quả làm tăng thể tích huyết tương hơn so với lượng NaCL 0.9% lớn hơn. 250 ml NaCl7.5% tạo ra sự gia tăng 535 ml thể tích huyết tương và tăng 700 ml dịch kẽ (tổng thể tích tăng = 1,235 ml), trong khi một lít NaCL 0.9% chỉ tạo ra sự gia tăng thể tích huyết tương 275 ml. Sự dịch chuyển của dịch nội bào là nguyên nhân cho việc gia tăng thể tích ngoại bào, hồng cầu và tế bào nội mô góp phần vào sự gia tăng thể tích huyết tương.
3.5. Sử dụng trong sốc chấn thương
Mặc dù, có nhiều lợi ích sinh lý nhưng hồi sức mất máu do chấn thương bằng muối ưu trương (500 ml nước muối 5% hoặc 250 ml nước muối 7.5%) đã được chứng minh không tăng tỷ lệ sống sót hơn so với hồi sức bằng dịch đẳng trương. Tuy nhiên, hồi sức với thể tích nhỏ bằng nước muối ưu trương vẫn được sử dụng trong hồi sức của chấn thương chiến tranh (nơi mà thể tích lớn của các dịch hồi sức không có sẵn ngay).
3.6. Sử dụng trong tổn thương não do chấn thương
Trong trường hợp tăng áp lực nội sọ sau chấn thương, nước muối ưu trương đã chứng minh hiệu quả trong việc làm giảm áp lực nội sọ (ICP) và cho thấy một số lợi ích hơn liệu pháp thông thường với mannitol (tức là, giảm ICP nhiều hơn, thời gian tác dụng dài hơn và không có sự gia tăng ICP dội lại, hiện tượng rebound).
Phác đồ muối ưu trương hiệu quả bao gồm (14):
- Cho 250 ml nước muối 3% hoặc 5% khi cần thiết, để giữ ICP dưới 20-25 mmHg.
- Nước muối 3% được truyền liên tục với tốc độ 1 ml/kg/giờ.
- Natri huyết tương cần được theo dõi và không được vượt quá 160 mEq/L.
4. Dextrose 5%
4.1. Hiệu ứng tiết kiệm protein
Trước khi nuôi ăn đường ruột bằng ống thông và dinh dưỡng tĩnh mạch toàn bộ (TPN) thì dung dịch dextrose 5% được sử dụng để cung cấp năng lượng ở những bệnh nhân không thể ăn. Một gram dextrose cung cấp 3.4 kilocalories (kcal) khi được chuyển hóa hoàn toàn, vì vậy dung dịch dextrose 5% (50 gram/lít) cung cấp 170 kcal mỗi lít.
Truyền 3 lít dung dịch dextrose 5% (D5) mỗi ngày cung cấp khoảng 500 kcal, đủ lượng calo không chứa protein giúp hạn chế sự phân hủy protein nội sinh để đáp ứng nhu cầu calo hàng ngày. Hiệu ứng tiết kiệm protein này dẫn đến sự phổ biến của dung dịch có chứa dextrose. Sự sẵn có hiện tại của các chế độ dinh dưỡng đường ruột và đường tĩnh mạch làm giảm bớt nhu cầu về dung dịch có chứa dextrose.

4.2. Hiệu quả thể tích
Việc thêm dextrose vào dịch nội mạch làm tăng tính thẩm thấu, tức là 50g dextrose thêm 278 mosm/L vào dịch nội mạch, gần với của huyết tương. Tuy nhiên, vì dextrose được tế bào sử dụng và chuyển hóa nên hiệu quả thẩm thấu này nhanh chóng biến mất.
Cho nên thể tích phân bố đều ở cả ngăn nội bào và ngoại bào gây nên gia tăng thể tích huyết tương (100 mL) và thể tích dịch kẽ (250 mL) nhỏ hơn nhiều so với thể tích được truyền (1,000 mL). Sự khác biệt này (650 mL) là kết quả của sự di chuyển dịch vào tế bào, có nghĩa là D5W chủ yếu làm tăng thể tích nội bào và không bao giờ được sử dụng như một dung dịch làm tăng thể tích huyết tương.
4.3. Tác dụng bất lợi
Làm tăng sản xuất lactate: Ở các đối tượng khỏe mạnh, chỉ có 5% lượng glucose được truyền nhanh vào sẽ chuyển hóa thành lactate, nhưng ở những bệnh nhân nặng có giảm tưới máu mô, đến 85% chuyển hóa glucose được đổi hướng thành sản xuất lactate. Cho nên, ở những bệnh nhân có lưu lượng tuần hoàn giảm nặng cho thấy truyền dung dịch dextrose 5% tạo ra sự gia tăng đáng kể nồng độ lactate trong huyết thanh.
Tăng đường huyết: Truyền D5W làm tăng nguy cơ tăng đường huyết, trong đó có một số tác dụng không mong muốn ở bệnh nhân nặng, bao gồm ức chế miễn dịch, trầm trọng thêm tổn thương não thiếu máu cục bộ và kết hợp với tỷ lệ tử vong tăng. Cho nên, khuyến cáo rằng dung dịch chứa dextrose không mang lại lợi ích, nhưng có thể có hại, việc sử dụng thường xuyên các loại dịch này nên bị loại bỏ.
Truyền dịch trong hồi sức là một phần rất quan trọng, ảnh hưởng đến kết quả điều trị. Vì thế, khi thực hiện thăm khám và điều trị, bệnh nhân nên chọn các cơ sở y tế uy tín, có cơ sở vật chất tốt hệ thống máy móc trang thiết bị y tế hiện đại, đạt chuẩn, đảm bảo sức khỏe trong quá trình điều trị.
Bệnh viện Đa khoa Quốc tế Vinmec đã thực hiện quy định truyền dịch trong điều trị nhiều bệnh lý, phục hồi sau hậu phẫu. Theo đó việc sử dụng các dịch truyền đều tuân theo quy trình chuẩn, khép kín, nghiêm ngặt đảm bảo an toàn tối đa cho người bệnh. Đặc biệt các quy trình bảo quản và chỉ định truyền dịch đều được đội ngũ y bác sĩ có tay nghề chuyên môn cao được đào tạo bài bản và vận hành trên hệ thống máy móc hiện đại đem lại kết quả điều trị tối ưu cho Quý khách hàng.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.