Bài viết được viết bởi Phó Giáo sư, Tiến sĩ Hoàng Thị Mỹ Nhung - Viện nghiên cứu Tế bào gốc và Công nghệ gen - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
Cho đến thời điểm hiện tại, có tổng số 239 thử nghiệm vắc xin tế bào đuôi gai (DC) chống ung thư trên trang clinicaltrials.gov. Các thử nghiệm lâm sàng cho thấy vắc-xin DC là phương pháp an toàn, tính miễn dịch cao và có khả năng kích thích đáp ứng miễn dịch chống ung thư bền vững.
1. Liệu pháp DC vaccine trong điều trị ung thư
Liệu pháp miễn dịch đã cách mạng hóa điều trị ung thư trong hai thập kỷ qua. Chất ức chế điểm kiểm soát miễn dịch làm giảm con đường tín hiệu ức chế các tế bào lympho T đã chứng minh rằng đáp ứng miễn dịch khối u có thể được kích hoạt ở mức độ in vivo. Các tế bào T này có khả năng nhận diện và loại bỏ tế bào ung thư.
Mặc dù vậy, vẫn còn rất lớn tỷ lệ bệnh nhân không đáp ứng với liệu pháp ức chế điểm kiểm soát miễn dịch, chủ yếu là do số lượng tế bào T đặc hiệu khối u thấp, ít tế bào T thâm nhập khối u hoặc tế bào T hoạt động chức năng quá mức dẫn đến suy kiệt. Để làm tăng số lượng và chức năng của tế bào T, cần tạo ra các thế hệ tế bào T mới thay vì hơn là giải cứu đơn thuần. Điều này có thể đạt được bằng cách khai thác điều phối viên quan trọng của đáp ứng miễn dịch, chính là các tế bào đuôi gai (dendritic cells - DCs) hay tế bào tua. DC là các tế bào chuyên hóa về khả năng thu nhận các kháng nguyên ung thư và kích hoạt các quần thể tế bào T đặc hiệu kháng nguyên. Các tế bào T gây độc, hay T CD8 +, tấn công trực tiếp vào các tế bào khối u, trong khi tế bào T hỗ trợ, tế bào T CD4 +, rất quan trọng trong việc hỗ trợ chức năng tế bào T CD8 + và sản xuất kháng thể. Bằng các kích hoạt các tế bào trên, DC có thể khởi động các đáp ứng chống khối u de novo và trở thành một mục tiêu thiết yếu trong quá trình cải thiện khả năng miễn dịch chống ung thư.
Không chỉ vậy, liệu pháp DC vaccine và tế bào diệt tự nhiên (Natural Killer cells- NK) cũng có mối tương tác rất chặt chẽ: Tế bào NK có khả năng hoạt hóa tế bào DC bằng việc tiết ra các cytokin như INF-ɣ và ngược lại, tế bào DC trưởng thành lại thúc đẩy hoạt tính miễn dịch của tế bào NK và các loại tế bào miễn dịch khác bằng việc tiết các loại cytokine như IFN-α, IL-1, IL-6, IL-7, IL-12, IL-15... Bên cạnh đó các tế bào NK hoạt hóa còn trực tiếp tiêu diệt các tế bào ung thư, làm suy giảm khối u đồng thời bộc lộ các kháng nguyên ung thư hỗ trợ cho việc hoạt hóa các tế bào lympho T thành tế bào T gây độc.
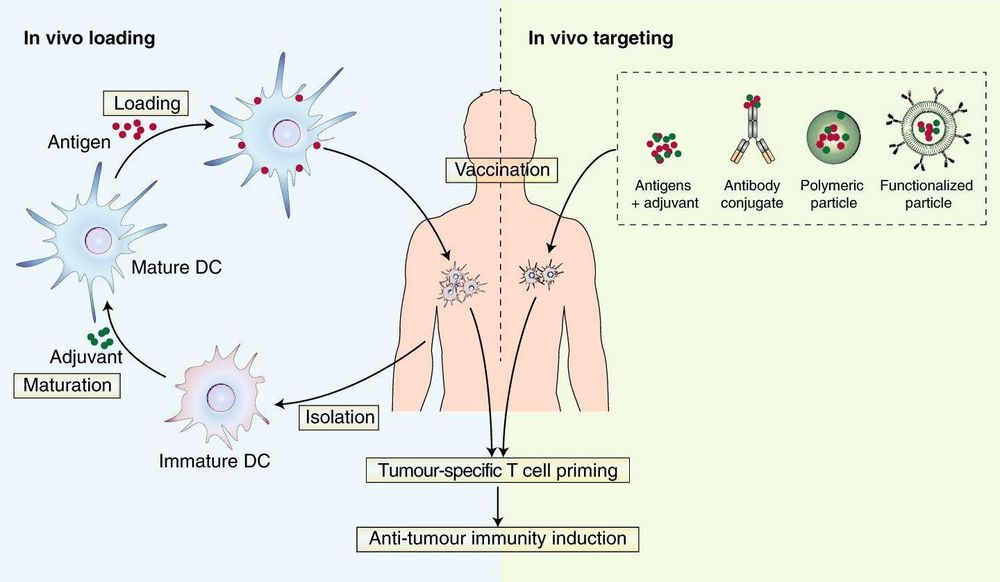
Các thử nghiệm lâm sàng hiện nay sử dụng chiến lược sử dụng các tế bào DC của chính các bệnh nhân để tạo ra vắc-xin điều trị. Liệu pháp DC vaccine đòi hỏi phải có các tế bào DC đã được trưởng thành để kích hoạt đáp ứng tế bào T một cách mạnh mẽ và đáp ứng miễn dịch ghi nhớ. Các tế bào tua được thu hoạch từ bệnh nhân, được trưởng thành ex vivo bằng cách cảm ứng với kháng nguyên khối u của chính cơ thể hoặc kháng nguyên, peptide thương mại. Các tế bào DC trưởng thành sau đó tiêm trở lại bệnh nhân (Hình 1). Sau khi tiêm, các tế bào tua trưởng thành sẽ trình diện kháng nguyên khối u đến các tế bào T, dẫn đến kích hoạt và tăng sinh số lượng tế bào này. Năm 2010, sipuleucel-T (Provenge) là vắc-xin tế bào tua đầu tiên FDA phê duyệt sử dụng điều trị cho bệnh nhân ung thư tuyến tiền liệt. Liệu pháp DC vaccine đã được chứng minh là an toàn để điều trị các loại ung thư khác nhau và tạo ra các đáp ứng tế bào T ổn định trong các thử nghiệm lâm sàng. Cách tiếp cận này đã cho thấy sự đặc biệt hiệu quả trong việc kích hoạt các tế bào T non ở bệnh nhân được điều trị với các quần thể DC tự nhiên. Hầu hết các thử nghiệm lâm sàng tiến hành trên các bệnh nhân giai đoạn cuối là những bệnh nhân có hệ miễn dịch hoạt động không hiệu quả, tuy nhiên tỷ lệ thành công ở những bệnh nhân này cũng rất khả quan. Bên cạnh việc sử dụng tế bào tua biệt hóa từ các tế bào mono trong máu ngoại vi, các tế bào tua còn được thu nhận từ các tế bào gốc máu CD34+ biệt hóa thành.
2. Ý nghĩa liệu pháp DC vaccine trong điều trị ung thư
Tính đến năm 2014, liệu pháp DC vắc xin tế bào đuôi gai đã được thử nghiệm điều trị cho hơn 1250 bệnh nhân ung thư hắc tố, hơn 750 bệnh nhân ung thư tuyến tiền liệt, hơn 500 bệnh nhân u nguyên bào đệm, và hơn 250 bệnh nhân ung thư thận. Có thể kể đến các thử nghiệm lâm sàng tiền đề cho một loạt các nghiên cứu tiếp theo như: thử nghiệm trên bệnh nhân ung thư phổi không tế bào nhỏ ở pha II (mã số NCT00290355), pha III (mã số NCT00480025); ung thư tuyến tụy pha II; ung thư tuyến tiền liệt di căn pha II; ung thư gan (trong đó 2 thoái lui khối u hoàn toàn, 5 ổn định bệnh, và 5 tiến triển tốt trong tổng số 12 bệnh nhân tham gia thử nghiệm. Chiến lược sử dụng liệu pháp DC vắc-xin kết hợp với các chất ức chế điểm kiểm soát miễn dịch cũng được quan tâm và thử nghiệm lâm sàng trong thời gian gần đây. Cho đến thời điểm hiện tại, có tổng số 239 thử nghiệm vắc xin tế bào đuôi gai chống ung thư trên trang clinicaltrials.gov. Các thử nghiệm lâm sàng cho thấy liệu pháp DC vắc-xin là phương pháp an toàn, tính miễn dịch cao và có khả năng kích thích đáp ứng miễn dịch chống ung thư bền vững.
Sự hiểu biết về sinh học tế bào tua ngày càng gia tăng, các cơ chế về các đáp ứng miễn dịch đặc hiệu bền vững đã được làm sáng tỏ. Chúng ta có thể hy vọng rằng những kiến thức này sẽ được sử dụng để sản xuất vắc-xin DC dưới dạng thuốc bán trong các hiệu thuốc để điều trị ung thư cho con người.
XEM THÊM: