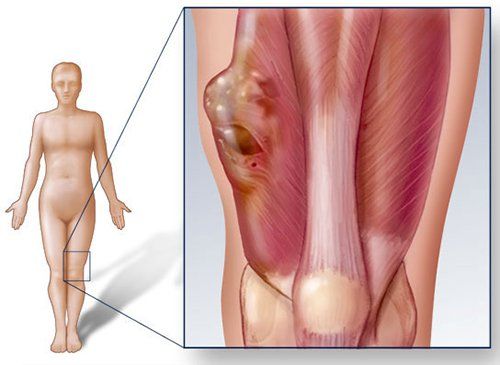
Là ung thư ít gặp, độ ác tính cao, dễ chẩn đoán nhầm, điều trị phức tạp – hàng loạt thách thức khiến cho điều trị ung thư sacoma (xương và phần mềm) ở Việt Nam còn là một khoảng trống lớn. Thực tế này dẫn đến những thiệt thòi không nhỏ cho phần lớn người bệnh.
Vì sao bệnh nhân sacoma bị di căn phổi nhanh?
Cháu Khánh Thơ, 12 tuổi phát hiện ung thư xương chày chân trái giai đoạn 2B từ giữa năm 2021. Sau khi phẫu thuật cắt bỏ toàn bộ khối u ở khớp gối, bảo tồn chi, cháu điều trị hóa chất bổ trợ 4 chu kỳ. Tuy nhiên, chỉ hơn 1 năm sau, bé Thơ đã di căn phổi.
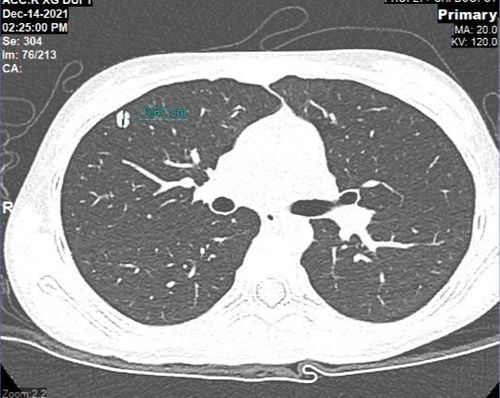
Tìm hiểu về quá trình điều trị của cháu Thơ, GS.TS.BS Trần Trung Dũng – GĐ Trung tâm Chấn thương Chỉnh hình và Y học thể thao (CTCH) Vinmec nhận định: Bệnh của cháu không tái phát tại chỗ nghĩa là kết quả mổ rất tốt, nhưng sử dụng hóa trị bổ trợ không đủ liều là nguyên nhân dẫn đến di căn phổi nhanh như nhiều trường hợp GS Dũng từng gặp.
Sau mổ, người bệnh ung thư xương có thể được chỉ định điều trị tiếp bằng hóa chất để tiêu diệt hết tế bào ung thư nếu còn sót. Phần lớn hóa chất là Metrotresat liều cao. Khi đó, người bệnh sẽ giảm bạch cầu, suy giảm miễn dịch, tăng nguy cơ nhiễm trùng nên phải được chăm sóc trong phòng bệnh cách ly vô trùng. Ngoài ra, việc sử dụng liều cao Metrotresat có thể dẫn đến nhiều biến chứng nặng nề như ngộ độc, tai biến, thậm chí tử vong nên bệnh viện điều trị phải thường xuyên xét nghiệm định lượng được hàm lượng hoạt chất này trong máu. Tuy nhiên, không có nhiều nơi thực hiện được xét nghiệm nói trên thường quy và có phòng chăm sóc vô trùng đạt chuẩn nên thường không dám mạnh tay dùng Metrotresat chuẩn liều mà lựa chọn giảm liều. Điều này dẫn đến 85% bệnh nhân sau hóa trị vẫn có nguy cơ tiến triển bệnh tăng cao, trên 50% sẽ tái phát di căn phổi.
So sánh với một ca tương tự như Khánh Thơ là cháu Ngọc Hoa (9 tuổi, ở Hà Nội) cũng phát hiện bệnh ở giai đoạn 2B, nhưng được điều trị chuẩn đã có tiến triển tích cực hơn nhiều. Ngay khi phát hiện K xương vào tháng 11/2022, cháu đã được bố mẹ đưa đến điều trị tại Trung tâm CTCH Vinmec. Tại đây, do Vinmec đã có một trung tâm chuyên sâu về ung thư xương nên toàn bộ quá trình chẩn đoán điều trị của cháu Hoa từ sinh thiết, phẫu thuật, hóa trị trước và sau phẫu thuật trong vòng 9 tháng được tiến hành rất bài bản. Trong đó, hóa chất được sử dụng đúng liều. Kết thúc điều trị, tỉ lệ hoại tử u của Ngọc Hoa là 100%, nghĩa là đạt được mức độ tế bào ung thư chết toàn bộ. Đến nay sau 6 tháng kể từ khi kết thúc đợt hóa trị bổ trợ cuối cùng, cháu không có dấu hiệu di căn.
Từ ung thư xương hiếm đến... khó
Ung thư sacoma là tên gọi chung của các loại ung thư xương, các phần mềm (gân, cơ, mỡ) và một số loại u GIST đường tiêu hóa. Hay gặp nhất trong sacoma vẫn là ung thư xương và phần mềm. Đây được xếp vào loại ung thư hiếm gặp. Mỗi năm tại các bệnh viện ở Việt Nam chỉ ghi nhận khoảng 200 - 300 ca sacoma, trong khi các ung thư khác thường hàng chục đến hàng trăm nghìn trường hợp.
Do ít gặp nên việc đầu tư nhân lực, cơ sở vật chất cho thăm khám, điều trị căn bệnh này còn chưa được quan tâm. Ung thư sacoma thường phát hiện ở lứa tuổi học đường với các dấu hiệu khởi đầu không đặc thù, thường là những cơn đau chân, tay thoáng qua. Trên phim chụp X quang – phương tiện sàng lọc đầu tiên - hình ảnh tế bào ung thư sacoma cũng mơ hồ nên phải là bác sĩ đào tạo về ung thư xương mới nhận diện được.
Do vậy, chẩn đoán ung thư sacoma dễ bị bỏ sót do nhầm lẫn với đau nhức xương phát triển, do vận động quá mức. Thường chỉ đến khi chân sưng lên, u vỡ gãy khi trẻ chơi thể thao, gây chèn ép thay đổi dáng đi, ảnh hưởng đến kết cấu xương thì bệnh nhân mới được chẩn đoán. Theo thống kê, 80% ca bệnh ung thư sacoma khi đã ở giai đoạn 2B – phân độ được coi là khá muộn. Ở giai đoạn này, ung thư xương đã phá vỡ vỏ xương ra ngoài và 50% đã có di căn.
Không chỉ tính chất hiếm gặp, khó phát hiện mà còn sự phức tạp điều trị đã khiến cho việc ung thư sacoma vẫn còn đang là một thách thức lớn hiện nay ở Việt Nam.
Ung thư sacoma được phân loại thành nhiều nhóm (ung thư tế bào xương, tế bào sụn...), sâu hơn nữa lại tiếp tục chia nhiều thể (thể vỏ, thể tủy). Việc giải phẫu bệnh chính xác cùng với xạ hình xương là rất quan trọng để định hướng cho điều trị. Trên cơ sở đó, tùy theo thể bệnh, quá trình điều trị cũng rất phức tạp. Có trường hợp chỉ cần phẫu thuật, có bệnh nhân lại cần kết hợp hóa chất và xạ trị trước và sau mổ... Toàn bộ phác đồ này cần sự kết hợp nhuần nhuyễn các phương pháp ngoại khoa, hóa xạ trị lựa chọn thời điểm, liều lượng phù hợp mới đạt được kết quả tổng thể cuối cùng tốt.

Có tới 95% ca ung thư Sacoma khối u xuất hiện ở chân hoặc tay. Việc bị cắt cụt chi không chỉ gây tổn thương tâm lý cho người bệnh mà còn là stress đối với cả người thân. Trong khi đó, phần lớn các ca ung thư xương hiện nay xử lý như một khối u bằng cách nạo khối u, đổ xi măng, ghép xương. Một nghiên cứu tại Bệnh viện K cho thấy 30% trường hợp có chỉ định cắt cụt chân đã từ chối điều trị để... về nhà.
Để điều trị thành công ung thư sacoma, sẽ không thể thiếu một “nhạc trưởng” điều phối xuyên suốt quá trình này. Nhận thấy khoảng trống đó, Vinmec là đơn vị đầu tiên ở Việt Nam đã thành lập Trung tâm điều trị ung thư xương và phần mềm - Vinmec Sarcoma Center với đầy đủ nhân lực bao gồm bác sĩ phẫu thuật tạo hình xương khớp tạo hình phần mềm, bác sĩ điều trị hóa chất, cùng thầy thuốc chuyên khoa khác như dinh dưỡng, tâm lý. Tại đây, mỗi bệnh nhân được hội chẩn với Hội đồng ung bướu chuyên khoa xương để có phác đồ tối ưu.
Yêu cầu phải tạo hình phục hồi lại chi thể cho bệnh nhân ung thư xương và phần mềm, giúp người bênh hòa nhập cuộc sống là yêu cầu bắt buộc tại Vinmec. Do đó, phẫu thuật viên của Trung tâm Sacoma Vinmec cũng không thực hiện các phẫu thuật chỉnh hình xương khớp khác để chuyên tâm cho bệnh nhân sacoma.
“Trung tâm Sarcoma Vinmec đang được đánh giá bởi Cleverland Clinic (Hoa Kỳ) – một trung tâm hiệu quả và uy tín trên thế giới về điều trị ung thư sacoma. Mong muốn của Vinmec là không chỉ nâng cao hiệu quả điều trị mà còn thực hiện các nghiên cứu khoa học có giá trị về sacoma để có thể lấp đầy khoảng trống còn rất lớn hiện nay ở Việt Nam” – GS.TS Trần Trung Dũng chia sẻ.

![[Vinmec Times City] Tổ chức hội thảo "Thảo luận ca lâm sàng chủ đề: Ung thư xương"](/static/uploads/thumbnail_20231122_025827_557419_Microsoft_Teams_imag_max_1800x1800_jpg_eb618d6b12.jpg)