Bài viết bởi Bác sĩ Lê Văn Bình - Khoa Hồi sức tích cực - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
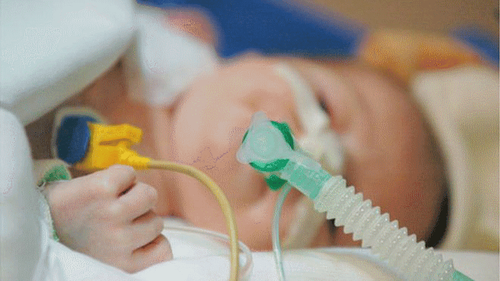
Trẻ sơ sinh bị suy hô hấp nặng nếu không được phát hiện và điều trị kịp thời sẽ dẫn đến những biến chứng vô cùng nặng nề, thậm chí nguy hiểm tính mạng. Đây là bệnh lý rất thường gặp nên cha mẹ phải cần theo dõi nhịp thở của trẻ ít nhất là trong 7 ngày sau đẻ để kịp thời phát hiện mọi hiện tượng bất thường.
1. Định nghĩa suy hô hấp
Hiểu 1 cách đơn giản, suy hô hấp là sự không thích nghi của bộ máy hô hấp trên cơ thể người. Suy hô hấp ở trẻ có thể xuất hiện ngay sau khi sinh hoặc vài giờ/ ngày sau đó. Đây là bệnh lý rất thường gặp, do đó cha mẹ phải cần theo dõi nhịp thở của trẻ ít nhất là trong 7 ngày sau đẻ để kịp thời phát hiện mọi hiện tượng bất thường.
Bình thường trẻ sơ sinh thở 40-60 lần/ phút. Với trẻ sơ sinh, đặc biệt là sinh non hay có những cơn ngừng thở ngắn< 15 giây. Tuy nhiên, nếu cơn ngừng thở kéo dài > 15 giây, tái diễn nhiều lần thì sẽ dễ dẫn đến suy hô hấp.
Các triệu chứng để đánh giá chức năng hô hấp của trẻ theo chỉ số Silverman gồm:
|
Điểm Chỉ số |
0 | 1 |
| Di động ngực - bụng | Cùng chiều | Ngực < bụng |
| Co kéo cơ liên sườn | 0 | + |
| Rút lõm hõm ức | 0 | + |
| Cánh mũi phập phồng | 0 | + |
| Thở rên | 0 | qua ống nghe |
Kết quả tính theo thang điểm:
- Dưới 3 điểm: Trẻ không suy hô hấp;
- Từ 3-5 điểm: Suy hô hấp nhẹ;
- Trên 5 điểm: Suy hô hấp nặng.
2. Triệu chứng suy hô hấp ở trẻ sơ sinh
2.1. Lâm sàng
Trẻ sơ sinh bị suy hô hấp sẽ xuất hiện một số dấu hiệu chính như:
- Nhịp thở nhanh trên 60 lần/ phút hoặc chậm dưới 40 lần/ phút;
- Co kéo cơ liên sườn, trên và dưới xương ức, thở ngực bụng di chuyển ngược chiều;
- Tím quanh môi, đầu chi, toàn thân. Tím xuất hiện khi PaO2 trong máu giảm dưới 70 mmHg hay lượng Hb khử trên 5g%.
Các dấu hiệu gợi ý nguyên nhân suy hô hấp ở trẻ:
- Lồng ngực mất cân đối;
- Rung thanh tăng trong tràn khí màng phổi;
- Gõ đục trong tràn dịch màng phổi;
- Chú ý tìm vị trí đập của mỏm tim, nếu có sự thay đổi vị trí hãy nghĩ đến hoặc tràn khí màng phổi, hoặc thoát vị cơ hoành;
- Tiếng thổi ở tim, sờ động mạch bẹn (chủ yếu trong trường hợp còn ống động mạch), gan to trong suy tim...
Ảnh hưởng của suy hô hấp nặng tới các cơ quan khác:
- Nhịp tim bị rối loạn (nhanh trên 160 lần/ phút hoặc dưới 100 lần/ phút). Ngừng tim nếu PaO2 máu giảm nhiều, dưới 30 mmHg;
- Não: Tình trạng thiếu oxy được biểu hiện bằng các triệu chứng lâm sàng như vật vã, li bì, trương lực cơ giảm hoặc mất, co giật;
- Tiết niệu: Thiểu niệu hoặc vô niệu do suy thận cấp.
2.2 Đo khí máu
Để xác định mức độ suy hô hấp nặng và rối loạn toan kiềm ở trẻ thì có thể dùng phương pháp sau:
- Đo nồng độ oxy qua da, phương pháp này dễ thực hiện và có thể điều chỉnh nồng độ oxy của khí thở vào cho phù hợp với trẻ.
- Đo các chất khí, pH của máu động mạch để thấy mức độ của suy hô hấp: Nếu Pa02 giảm dưới 50 mmHg, PaC02 tăng trên 70 mmHg, pH giảm dưới 7 sẽ xuất hiện các biến chứng như ngừng thở từng cơn, phù não, xuất huyết não...
2.3. X quang phổi
Là kỹ thuật quan trọng không thể thiếu được trong chẩn đoán suy hô hấp ở trẻ sơ sinh. Tốt nhất là nên chụp tại giường. Thường chụp phổi thẳng, trong trường hợp nghi ngờ tràn khí màng phổi thì cho trẻ nằm nghiêng sang bên lành và cho tia chiếu song song với mặt phẳng nằm ngang để chẩn đoán dễ dàng hơn.

3. Nguyên nhân suy hô hấp nặng ở trẻ sơ sinh
3.1. Do tắc đường hô hấp trên
- Tắc lỗ mũi sau;
- Thông thực quản -khí quản;
- Hội chứng Pierre - Robin: Lưỡi không có phanh nên dễ bị tụt ra sau ở tư thế nằm ngửa và gây tắc đường hô hấp trên;
- Polype họng;
- Hẹp thanh quản do phù nề, mềm sụn thanh quản.
3.2. Nguyên nhân tại phổi
- Dị dạng phổi như: Kén phổi bẩm sinh, teo phổi, ứ khí phổi;
- Phổi non;
- Hội chứng hít nước ối phân xu;
- Bệnh màng trong;
- Hội chứng chậm hấp thu dịch phổi;
- Nhiễm trùng phổi;
- Xẹp phổi;
- Tràn khí màng phổi, trung thất;
- Xuất huyết phổi.
3.3. Do tim bẩm sinh
- Chuyển gốc các động mạch lớn;
- Thiểu năng thất trái;
- Hẹp động mạch chủ;
- Fallot 4, đặc biệt có thiểu năng thất trái.
3.4. Bất thường của lồng ngực
- Porak Durant.
3.5. Bất thường của cơ hô hấp
- Thoát vị cơ hoành;
- Hội chứng Werdnig -Hoffman: Bệnh có tính chất gia đình và di truyền. Là tình trạng thiểu năng tế bào vận động của não gây giảm trương lực cơ toàn bộ, bào thai cử động ít, trẻ khóc không thành tiếng, bú kém, ít vận động sau đẻ;
- Nhược cơ tiên phát hoặc thứ phát do tổn thương thần kinh cơ, giảm tiết acetylcholine: Trẻ đẻ ra khóc yếu, khó bú, dễ bị sặc, dễ bị suy hô hấp nặng...
3.6. Bệnh về máu
- Thiếu máu do huyết tán (bất đồng nhóm máu mẹ -con), xuất huyết;
- Bệnh đa hồng cầu;
- Rối loạn đông máu.
3.7. Do não
- Phù não;
- Xuất huyết não;
- Chấn thương não;
- Viêm não -màng não;
- Thuốc an thần, thuốc mê dùng cho mẹ trước đẻ.
3.8. Rối loạn chuyển hoá
- Toan máu;
- Hạ đường huyết;
- Hạ canxi huyết.

4. Nguyên tắc điều trị suy hô hấp nặng ở trẻ
4.1 Oxy liệu pháp
Chỉ định: Khi Pa02 giảm dưới 70 mmHg trong máu động mạch hoặc khi trẻ tím tái .
Nguyên tắc:
- Oxy liệu pháp phải được thực hiện nhanh chóng để nâng Pa02 lên 100mmHg. Trước khi thở oxy, phải chú ý hút đờm dãi ở mũi họng, đảm bảo thông thoáng đường hô hấp cho trẻ.
- Đảm bảo độ ẩm của oxy thở vào là 80-90% bằng hơi nước hoặc đi qua nước sạch, nồng độ oxy thích hợp là từ 30-40% đến 100% nếu tím tái nhiều. Khi trẻ hết tím, giảm dần nồng độ oxy tới mức bình thường (21%). Chú ý làm ấm khí thở vào bằng nhiệt độ cơ thể.
Phương pháp cung cấp oxy cho trẻ:
- Sonde qua mũi được sử dụng khi trẻ tự thở được, có nhu cầu oxy 30-40%, lưu lượng 1l/phút.
- Mặt nạ áp vào mũi -miệng dùng khi trẻ có nhu cầu về oxy và cần hô hấp viện trợ. Qua mặt nạ, trẻ có thể thở oxy 30-40% với lưu lượng 5l/phút hoặc 100% với lưu lượng 10l/phút.
- Bóp bóng với tần số 40 lần/ phút. Chọn mặt nạ vừa với khổ mặt của bệnh nhân.
- Lều: Dùng khi bệnh nhân tự thở, nồng độ oxy 30-40% với lưu lượng 5l/phút hoặc 100% với lưu lượng 10l/ phút.
- Máy thở được chỉ định khi bệnh nhân ngừng thở kéo dài và tái phát, bóp bóng không kết quả. Bệnh nhân được đặt nội khí quản, thở máy với áp lực dương 20-30 cmH20.
Chăm sóc bệnh nhân thở oxy:
- Bệnh nhân phải được kê gối dưới lưng để làm thẳng đường hô hấp;
- Hút đờm dãi đều đặn, ống hút phải đảm bảo vô trùng;
- Thay đổi tư thế cho bệnh nhân, vỗ rung phổi tránh ứ đọng đờm dãi, xẹp phổi;
- Đảm bảo nhiệt độ cơ thể 36,5-37 °C;
- Có thể dùng thuốc an thần nếu trẻ vật vã, kích thích.
Theo dõi bệnh nhân thở oxy:
- Để đánh giá hiệu quả của liệu pháp oxy, cần theo dõi nhịp thở, mạch, nhiệt độ, nhịp tim, màu da, sự di động của lồng ngực, đo Pa02, PaC02, pH trong máu. Đảm bảo độ bão hòa oxy trong khoảng 85-95% để tránh biến chứng ngộ độc oxy.
- Nếu sau 30 phút thở oxy, trẻ hết tím tái, hồng trở lại chứng tỏ Pa02 đã trở về bình thường, ta giảm dần nồng độ oxy trong khí thở vào.
- Nếu sau thời gian đó, bệnh nhân vẫn tím tái, mạch vẫn nhanh nhỏ, chứng tỏ liệu pháp oxy không có tác dụng, cần tìm và giải quyết các nguyên nhân cản trở, thường là suy tim, toan máu, hoặc tổn thương phổi quá nặng...
- Nếu bệnh nhân thở oxy kéo dài trên 24 giờ phải theo dõi nồng độ oxy trong khí thở vào và trong máu động mạch vì có thể gây ngộ độc oxy nếu Pa02 >150mmHg kéo dài trên 24 giờ (xơ teo võng mạc ở trẻ đẻ non, loạn sản phổi phế quản gây suy hô hấp mãn ở trẻ sử dụng máy thở dài ngày).
4.2 Điều trị toan máu
Khi có toan chuyển hóa, dùng dung dịch Natri Bicarbonat 14‰, 42‰. Số lượng dịch truyền được tính theo công thức: Số mEq = BE x P (kg) x 0,3.
Trong trường hợp toan hô hấp (PaC02 >70mmHg), dùng máy thở để điều trị .
Trong trường hợp "mò" ta dùng Natri Bicarbonat 14 ‰, 10-15 ml/kg (1 mEq/kg).
4.3. Điều trị kiệt sức
Cung cấp đầy đủ năng lượng cho trẻ bằng đường miệng hoặc đường tĩnh mạch.
4.4. Điều trị nhiễm trùng
Điều trị nhiễm trùng cho trẻ bị suy hô hấp nặng bằng các loại kháng sinh phổ rộng.
5. ECMO ở trẻ sơ sinh

ECMO (Extracorporeal Membrane Oxygenation) là phương pháp hỗ trợ ngoài cơ thể để điều trị cho bệnh nhân suy tuần hoàn và/hoặc suy hô hấp nặng do những bệnh có khả năng hồi phục nhưng điều trị tích cực bằng các phương pháp thông thường thất bại.
Chỉ định ECMO ở trẻ sơ sinh trong các trường hợp sau
- Thoát vị hoành;
- Hội chứng hít phân su;
- Tăng áp động mạch phổi dai dẳng (PPHN);
- Viêm phổi/ Sepsis;
- Bệnh màng trong;
- ARDS.
Tiêu chuẩn: Dựa vào các chỉ số tiên toán tỷ lệ tử vong trên 80%:
- Trẻ >34 tuần tuổi thai;
- Cân nặng >2kg;
- Không có bệnh đông máu hoặc chảy máu không kiểm soát được;
- Không bị xuất huyết não từ độ II trở lên;
- Không thở máy Oxy 100% quá 14 ngày;
- Bệnh phổi có khả năng phục hồi;
- Có những dị tật nặng;
- Không có bệnh tim mà không có khả năng điều trị;
- Giảm Oxy kéo dài: Chỉ số Oxygen Index (OI >=40 kéo dài 2-4 giờ).
Chống chỉ định ECMO ở trẻ sơ sinh trong trường hợp:
- Bệnh ngoài phổi, tim không có khả năng điều trị;
- Suy nhiều cơ quan nặng, không hồi phục;
- Chảy máu nội sọ độ 2-4;
- Bệnh đông máu hoặc chảy máu không khống chế được.
Ngay khi thấy trẻ có các triệu chứng của bệnh suy hô hấp nặng thì cha mẹ cần đưa trẻ đến bệnh viện uy tín để được các bác sĩ chuyên khoa tư vấn theo dõi và điều trị. Hiện nay, Khoa nhi tại hệ thống Bệnh viện Đa khoa Quốc tế Vinmec được nhiều bậc phụ huynh tin tưởng lựa chọn để thăm khám các bệnh lý mà trẻ sơ sinh cũng như trẻ nhỏ dễ mắc phải. Vinmec mang lại sự hài lòng cho Quý khách hàng và được các chuyên gia trong ngành đánh giá cao bởi:
- Quy tụ đội ngũ y bác sĩ hàng đầu về Nhi khoa: Gồm các chuyên gia đầu ngành, có trình độ chuyên môn cao (giáo sư, phó giáo sư, tiến sĩ, thạc sĩ), giàu kinh nghiệm, từng công tác tại các bệnh viện lớn như Bạch Mai, 108.. Các bác sĩ đều được đào tạo bài bản, chuyên nghiệp, có tâm - tầm, am hiểu tâm lý trẻ. Bên cạnh các bác sĩ chuyên khoa Nhi trong nước, khoa Nhi còn có sự tham gia của các chuyên gia nước ngoài (Nhật Bản, Singapore, Úc, Mỹ) luôn tiên phong áp dụng những phác đồ điều trị mới nhất và hiệu quả nhất.
- Dịch vụ toàn diện: Trong lĩnh vực Nhi khoa, Vinmec cung cấp chuỗi các dịch vụ khám - chữa bệnh liên hoàn từ Sơ sinh đến Nhi và Vaccine,... theo tiêu chuẩn Quốc tế để cùng bố mẹ chăm sóc sức khỏe bé từ khi lọt lòng đến tuổi trưởng thành.
- Kỹ thuật chuyên sâu: Vinmec đã triển khai thành công nhiều kỹ thuật chuyên sâu giúp việc điều trị các căn bệnh khó trong Nhi khoa hiệu quả hơn: phẫu thuật thần kinh - sọ, ghép tế bào gốc tạo máu trong điều trị ung thư.
- Chăm sóc chuyên nghiệp: Ngoài việc thấu hiểu tâm lý trẻ, Vinmec còn đặc biệt quan tâm đến không gian vui chơi của các bé, giúp các bé vui chơi thoải mái và làm quen với môi trường của bệnh viện, hợp tác điều trị, nâng cao hiệu quả khám chữa bệnh.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.