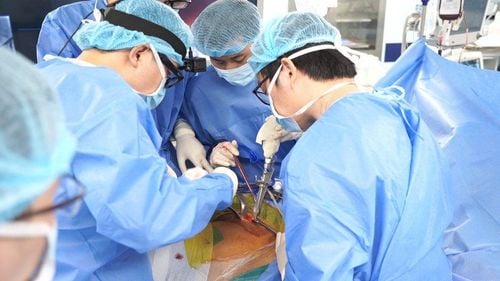
Điều trị thoát vị đĩa đệm cổ càng sớm càng tốt là điều vô cùng quan trọng. Các biện pháp điều trị thoát vị đĩa đệm cột sống cổ ban đầu thường tập trung vào việc giảm đau, giảm viêm và phục hồi chức năng cột sống. Nếu các biện pháp này không mang lại hiệu quả, bác sĩ có thể chỉ định phẫu thuật để loại bỏ phần đĩa đệm bị thoát vị.
Bài viết được viết bởi TS.BS Trần Hoàng Ngọc Anh - Trưởng khoa Ngoại thần kinh, Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
1. Phương pháp điều trị thoát vị đĩa đệm cổ
1.1 Điều trị nội khoa
Để điều trị thoát vị đĩa đệm cột sống cổ, các bác sĩ thường kê đơn thuốc giảm đau, chống viêm, thuốc làm mềm cơ và thuốc giảm đau thần kinh. Đối với những trường hợp bệnh nặng hơn, việc kết hợp corticoid và vật lý trị liệu có thể được chỉ định.
1.2 Vật lý trị liệu
Để điều trị thoát vị đĩa đệm cột sống cổ hiệu quả và an toàn, các phương pháp vật lý trị liệu như sóng ngắn, sóng dài, siêu âm, xoa bóp và kéo giãn cột sống cổ thường được áp dụng. Tuy nhiên, việc kéo giãn cột sống cổ không nên tự thực hiện tại nhà và cần tránh các cơ sở không có giấy phép hoạt động, nhằm phòng tránh chấn thương.
1.3 Lấy nhân đệm cột sống cổ bằng lối trước kèm ghép xương (ACDF)
Phẫu thuật sẽ được thực hiện trong trường hợp điều trị bảo tồn không hiệu quả hoặc khi tình trạng thiếu hụt thần kinh vẫn tiếp diễn dù đã tiến hành điều trị bảo tồn. Có hai kỹ thuật phẫu thuật khi điều trị thoát vị đĩa đệm cổ, bao gồm phương pháp mổ từ phía trước và phương pháp mổ từ phía sau.
Lối tiếp cận từ phía trước cho phép chúng ta tiếp cận cột sống cổ từ C3 đến C7. So với lối tiếp cận từ phía sau, phương pháp này có một số lợi ích như sau:
- An toàn hơn khi loại bỏ các chồi xương.
- Khả năng ghép vào khoang liên đốt sống đảm bảo độ cố định cho cột sống tốt hơn (với tỷ lệ tái trật chỉ 10% ở lối sau).
- Đây là phương pháp duy nhất cho phép lấy thoát vị đĩa đệm ở vị trí trung tâm.
So với phương pháp khác, việc giữ nguyên vị trí trong quá trình phẫu thuật có thể làm căng giãn khoảng giữa các đĩa đệm kế cận. Nếu có ghép xương, một số bác sĩ phẫu thuật sẽ yêu cầu bệnh nhân đeo nẹp cổ cứng (chẳng hạn như nẹp cổ Philadelphia) trong khoảng 6 đến 12 tuần. Việc thực hiện phẫu thuật trên nhiều tầng có khả năng gây hại cho các vi mạch ở vùng thân đốt sống - nơi thực hiện lấy nhân đệm.
1.4 Kỹ thuật ghép xương
1.4.1 Ghép xương hay không?
Có nên thực hiện ghép xương hay không là một câu hỏi vẫn đang được tranh luận vì chưa có đủ các nghiên cứu ngẫu nhiên. Do đó, quyết định ghép hay không sẽ phụ thuộc vào sự lựa chọn của bác sĩ phẫu thuật. Những người tán thành việc ghép xương cho rằng phương pháp điều trị thoát vị đĩa đệm cột sống cổ này giúp duy trì tính cố định của cột sống mà không làm yếu đi vùng phẫu thuật, qua đó giảm nguy cơ hẹp lỗ thần kinh.
Một số bác sĩ phẫu thuật chỉ thực hiện lấy nhân đệm mà không ghép xương do cho rằng, ghép xương không mang lại nhiều lợi ích cho sự ổn định của cột sống. Nếu ghép được áp dụng cho tất cả các trường hợp, thường chỉ sau 12 tuần sẽ xuất hiện các dấu hiệu thải ghép và có thể dẫn đến các biến chứng tại khu vực ghép, chẳng hạn như đau. Việc ghép một tầng với một mảnh ghép có thể làm tăng nguy cơ thoát vị đĩa đệm ở tầng kế cận.
1.4.2 Nguyên tắc điều trị thoát vị đĩa đệm cột sống cổ
Nếu phẫu thuật được thực hiện để điều trị các vấn đề về tủy sống do hẹp ống sống hoặc tổn thương do thoái hóa gây ra thì ghép xương là cần thiết. Tuy nhiên, nếu phẫu thuật là để xử lý thoát vị đĩa đệm "mềm" bên ngoài, đặc biệt ở bệnh nhân trẻ, thì nên thực hiện ghép xương lấy nhân đệm qua kính vi phẫu và tạo hình lỗ liên hợp.
Chọn lựa vật liệu ghép: Có nhiều nguồn để lấy mảnh ghép xương như xương tự thân (thường từ mào chậu), xương đồng loại và các vật liệu thay thế như hydroxylapatite. Mặc dù vật liệu thay thế xương có tỷ lệ hấp thu cao nhưng vẫn có nguy cơ thải mảnh ghép. Vào năm 1985, có một trường hợp nhiễm HIV liên quan đến việc sử dụng mảnh ghép xương đồng loại nhưng sau đó không ghi nhận thêm trường hợp nào nữa.
1.5 Giải ép cột sống cổ lối sau
Khi bệnh lý chỉ xuất hiện ở rễ một bên, việc cắt bỏ nhân đệm qua đường trước hoặc áp dụng kỹ thuật tạo hình bản sống bằng lỗ khóa là không cần thiết. Quy trình này liên quan đến việc cắt bỏ bản sống và mỏm gai để biến đổi hình dạng ống sống cổ từ dạng 'ống' thành dạng 'máng'.
Phương pháp điều trị thoát vị đĩa đệm cổ này thường được chỉ định trong các tình huống như sau:
- Các bệnh liên quan đến đĩa đệm hoặc gai xương ở nhiều tầng (lấy nhân đệm qua lối trước chỉ áp dụng cho 2 tầng, tối đa 3 tầng) kết hợp với các bệnh lý về tủy sống.
- Thoát vị đĩa đệm kết hợp với hẹp ống sống cổ, đặc biệt là khi tình trạng hẹp ống sống diễn ra ở nhiều tầng và/hoặc ở mức độ nghiêm trọng.
Đối với các ca sĩ và phát thanh viên chuyên nghiệp, khả năng bị thay đổi giọng nói vĩnh viễn chỉ ở mức 5% vì tổn thương thần kinh quặt ngược thanh quản là điều không thể chấp nhận.

1.6 Tạo hình bản sống bằng kỹ thuật lỗ khóa lối sau
Kỹ thuật này còn được biết đến với tên gọi là 'tạo hình lỗ liên hợp qua kỹ thuật lỗ khóa', chủ yếu thực hiện giải ép rễ thần kinh mà không can thiệp vào tủy sống bằng cách tạo ra một 'lỗ khóa' nhỏ trên bản sống nhằm mở rộng lối đi cho rễ thần kinh.
1.6.1 Chỉ định khi điều trị thoát vị đĩa đệm cổ
Bệnh lý rễ thần kinh một bên xảy ra khi mảnh đĩa đệm "mềm" bị lỏng ở phía sau và bên chèn ép vào rễ thần kinh, có thể kèm theo gai xương nhỏ ở cùng bên.
Tình trạng này thường gặp ở các ca sĩ hoặc phát thanh viên.
Chèn ép có thể xảy ra ở các rễ thần kinh cổ cao (C3 hoặc C4) hoặc cổ thấp (C7, C8, T1), đặc biệt phổ biến ở những người có cổ ngắn, dẫn đến khó khăn khi tiếp cận từ phía trước.

1.6.2 Dự hậu
Nhiều nghiên cứu cho thấy kết quả của phương pháp điều trị thoát vị đĩa đệm cổ đạt từ tốt đến rất tốt, nằm trong khoảng 90 đến 96%.
2. Biến chứng khi điều trị thoát vị đĩa đệm cột sống cổ
2.1 Tổn thương khi bộc lộ vết mổ
- Sử dụng van kéo tù để giảm thiểu tổn thương cho hầu, thực quản và/hoặc khí quản, thực hiện cho đến khi cơ dài cổ được tách khỏi cột sống.
- Liệt dây thanh âm: Do tác động lên thần kinh quặt ngược thanh quản hoặc thần kinh lang thang gây ra. Tỷ lệ rủi ro khi áp dụng phương pháp điều trị thoát vị đĩa đệm cột sống cổ này là 11% tạm thời và 4% vĩnh viễn. Người bệnh có thể gặp phải các triệu chứng như giọng khàn, khó thở, ho, nuốt khó, cảm giác nghẹn và dây thanh âm bị mỏi. Trong quá trình phẫu thuật, bác sĩ cần tránh sử dụng dụng cụ sắc bén khi phẫu tích cơ cạnh khí quản. Phần lớn các ca xảy ra do kéo vén khí quản quá lâu mà không xác định được vị trí của thần kinh. Chủ yếu các trường hợp xảy ra ở phía phải - nơi thần kinh quặt ngược thanh quản có nhiều biến đổi.
2.2 Tổn thương động mạch cột sống
Tỷ lệ rách hoặc hình thành huyết khối là 0,3%. Nguy cơ phát sinh các biến chứng liên quan đến xuất huyết như: tái phát chảy máu, dò động - tĩnh mạch, phình giả động mạch và huyết khối động mạch. Điều trị thoát vị đĩa đệm cổ bao gồm kẹp tạm thời và vá bằng prolene 8.0, kết hợp với sử dụng bóng nội mạch.

2.3 Tổn thương động mạch cảnh
Hiện tượng huyết khối, tắc nghẽn hoặc rách (thường xuất phát từ việc kéo và vén).
Rò rỉ dịch não tủy: Khó có thể vá trực tiếp. Một mảnh ghép cơ được đặt bao quanh khối xương nhằm tạo nút chặn. Sau phẫu thuật, bệnh nhân cần nằm đầu cao, có thể sử dụng keo sinh học fibrin hoặc dẫn lưu thắt lưng.
Hội chứng Horner: Đám rối giao cảm nằm trong cơ dài cổ, vì vậy không nên mở rộng phẫu tích về phía bên khi tiếp cận cơ này.
2.4 Tổn thương rễ thần kinh hay tủy sống
Những người mắc bệnh lý tủy sống, đặc biệt do hẹp ống sống, có nguy cơ bị tổn thương tủy sống cao. Gặm bỏ các gai xương ở vùng ngoài khoang liên đốt có thể giúp giảm nguy cơ này, tuy nhiên lại có thể làm tăng rủi ro tổn thương rễ.
Tránh việc ưỡn cổ quá mức khi đặt nội khí quản: Nhân viên gây mê phải xác định trước phẫu thuật các bệnh nhân gặp vấn đề này. Trong trường hợp khí quản quá hẹp, bác sĩ có thể sử dụng đèn soi bằng sợi quang học hoặc tiến hành đặt nội khí quản qua đường mũi.
Mảnh ghép xương cần ngắn hơn độ sâu của thân đốt sống. Cần chú ý khi đặt mảnh ghép vào khe giữa các đốt sống.
Phẫu thuật vùng C3-4 có nguy cơ gây ra những biến chứng hiếm gặp nhưng đáng lo ngại, chẳng hạn như ngưng thở khi ngủ (do tác động đến cơ chế điều chỉnh hô hấp trung tâm), nhịp tim tăng nhanh và rối loạn sự ổn định của hô hấp và tuần hoàn.

2.6 Vấn đề mảnh ghép xương
- Khớp giả có thể xuất hiện với tỷ lệ từ 2% đến 20%. So với kỹ thuật đá đỉnh vòm của Bailey và Badgley hay kỹ thuật liên thân đốt Smith-Robinson (10%), kỹ thuật đóng chốt (Cloward) có tỷ lệ khớp giả cao hơn, trong khi phương pháp không ghép của Hirsch có tỷ lệ thấp. Nếu khớp giả không gây ra triệu chứng thì không cần can thiệp điều trị thoát vị đĩa đệm cổ.
- Gập góc ra trước (gù lưng) xảy ra với tỷ lệ khoảng 60% trong phẫu thuật Cloward (do nẹp cổ không đủ vững). Biến dạng này cũng có thể xuất hiện trong kỹ thuật Hirsch khi mảnh ghép bị tháo ra.
- Tỷ lệ trồi mảnh ghép xảy ra là 3% và phẫu thuật lại chỉ được xem xét trong những trường hợp điều trị thoát vị đĩa đệm cổ đặc biệt như khi có sự chèn ép lên tủy sống phía sau hoặc khí quản, thực quản phía trước.
- Tại nơi lấy xương, bệnh nhân có thể gặp phải các biến chứng như tụ dịch hoặc máu, nhiễm trùng, gãy xương chậu, tổn thương đến dây thần kinh bì đùi ngoài cùng với cơn đau dai dẳng do sẹo hoặc thủng ruột.

2.7 Các biến chứng khác
- Tỷ lệ nhiễm trùng tại vết mổ là dưới 1%.
- Đối với bệnh nhân đeo nẹp cổ, tình trạng máu tụ sau mổ thường được phát hiện muộn hơn.
- Tình trạng khàn tiếng và khó khăn khi nuốt là điều không thể tránh khỏi, gây ra bởi sự co thắt và sưng tấy. Nếu tình trạng phù nề nặng, có thể dẫn đến tắc nghẽn đường thở.
- Tình trạng thoái hóa tầng kế cận vẫn còn nhiều tranh luận. Đây có thể là di chứng từ phẫu thuật do thay đổi sinh cơ học hoặc là dấu hiệu ban đầu của thoái hóa cột sống cổ. Theo thống kê, khoảng 70% trường hợp không có triệu chứng.
- Những phàn nàn sau phẫu thuật bao gồm cảm giác bị vướng ở cổ họng. Ngoài ra, bệnh nhân cũng cho biết họ cảm thấy mỏi ở cổ, vai và các khớp nhưng những cơn đau này sẽ biến mất sau vài tháng.
- Rối loạn phản xạ giao cảm: Một tình trạng ít được ghi nhận trong tài liệu y khoa, có thể liên quan đến sự tổn thương ở hạch sao.
3. Chăm sóc hậu phẫu
Trong quá trình chăm sóc bệnh nhân sau phẫu thuật, tương tự như các trường hợp khác, cần chú ý đến các vấn đề sau đây:
- Nếu máu tụ nhiều sau phẫu thuật, có khả năng cần tiến hành mổ cấp cứu lại khi đường thở bị ảnh hưởng.
- Khó thở.
- Đau nhiều khi nuốt thức ăn.
- Khí quản bị đẩy lệch.
Yếu cơ xuất hiện do sự chi phối của rễ thần kinh ở vùng đã được phẫu thuật. Chẳng hạn, cơ nhị đầu liên quan đến rễ C5-6 trong khi cơ tam đầu gắn liền với rễ C6-7.
Các dấu hiệu liên quan đến sự chèn ép các bó dọc dài như dấu Babinski, thường do máu tụ ở ngoài màng cứng của tủy sống.

Trong trường hợp bệnh nhân được ghép xương mà có biểu hiện đau khi nuốt, điều này có thể báo hiệu mảnh ghép đã lồi ra và đè lên thực quản. Bác sĩ cần thực hiện chụp X-quang cột sống cổ nghiêng để kiểm tra.
Khàn tiếng có thể là dấu hiệu của liệt dây thanh âm, thường do tổn thương thần kinh quặt ngược thanh quản. Đến khi có chẩn đoán rõ ràng, bệnh nhân vẫn nên duy trì chế độ ăn uống qua đường miệng.
Bệnh viện Đa khoa Quốc tế Vinmec là một trong những cơ sở y tế hàng đầu, nổi bật với đội ngũ y bác sĩ trình độ cao và trang thiết bị công nghệ tiên tiến. Tại đây, bệnh viện cung cấp dịch vụ khám bệnh, tư vấn và điều trị một cách chuyên nghiệp, với không gian khám chữa bệnh sạch sẽ, văn minh và an toàn, đảm bảo quy trình tiệt trùng tối ưu. Khách hàng có thể hoàn toàn yên tâm về độ chính xác của các kết quả xét nghiệm khi thực hiện tại đây.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.