Quá trình chẩn đoán viêm dạ dày ruột do bạch cầu ái toan thường rất khó khăn do đây là một căn bệnh hiếm gặp. Các triệu chứng bệnh thường không đặc hiệu, dễ nhầm lẫn với các bệnh lý tiêu hóa khác. Vì vậy, các bác sĩ cần dựa vào kết quả sinh thiết mô bệnh học kết hợp với các xét nghiệm cận lâm sàng và loại trừ các nguyên nhân gây viêm khác để xác định chẩn đoán.
Bài viết bởi Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
1. Chẩn đoán viêm dạ dày ruột do bạch cầu ái toan
Viêm dạ dày ruột tăng bạch cầu ái toan hay còn gọi viêm thực quản tăng eosin, là một bệnh hiếm gặp nhưng cần được các bác sĩ lâm sàng chẩn đoán sớm. Bệnh có các triệu chứng tương tự một số rối loạn tiêu hóa khác như loét tiêu hóa nhưng không đáp ứng với các phương pháp điều trị thông thường. Tuy nhiên, viêm dạ dày ruột tăng bạch cầu ái toan có thể điều trị được và đôi khi có biểu hiện giống hội chứng ruột kích thích khiến việc chẩn đoán trở nên khó khăn hơn.
Chẩn đoán viêm dạ dày ruột do bạch cầu ái toan chủ yếu thông qua mô bệnh học, cụ thể là sự gia tăng bạch cầu ái toan (BCAT) ở mảnh sinh thiết niêm mạc đường tiêu hóa, kết hợp với việc loại trừ các nguyên nhân khác gây tăng BCAT tại chỗ.
Tuy vậy, các tiêu chuẩn mô bệnh học vẫn chưa được thống nhất, điều này khiến vai trò của nhà giải phẫu bệnh và bác sĩ lâm sàng trở nên cực kỳ quan trọng. Bệnh EG sẽ được xác định khi sinh thiết hoặc dịch báng cho thấy tình trạng tăng eosin, đồng thời không phát hiện sự hiện diện của các nguyên nhân gây bệnh khác, kể cả ký sinh trùng đường tiêu hóa.
Ngoài ra, viêm thực quản tăng eosin (EE_Eosinophilic esophagitis) cũng nên chẩn đoán phân biệt và thảo luận.

2. Cận lâm sàng trong viêm dạ dày ruột do bạch cầu ái toan
2.1. Xét nghiệm
Việc khai thác chi tiết bệnh sử và khám lâm sàng là bước cần thiết để xác định các yếu tố đặc trưng từ thức ăn và môi trường đặc hiệu kích hoạt dị ứng, cùng với các biểu hiện của bệnh dị ứng như hen, viêm mũi dị ứng hay viêm xoang. Nếu nghi ngờ bệnh nhân mắc viêm dạ dày ruột bạch cầu ái toan, các xét nghiệm sau đây sẽ được thực hiện:
- Khi công thức máu cho thấy số lượng bạch cầu ái toan (BCAT) ngoại vi lớn hơn 600 tế bào/HL, tình trạng tăng BCAT sẽ được gợi ý. Tăng BCAT ngoại vi được chia làm ba mức độ: nhẹ (600 - 1500 tế bào/BL), trung bình (1500 - 5000 tế bào/ML) và nặng (trên 5000 tế bào/ML). Ở bệnh nhân mắc viêm dạ dày ruột do bạch cầu ái toan, tỉ lệ tăng BCAT trong máu ngoại vi thường nằm trong khoảng 20% - 80%.
- Tốc độ máu lắng gia tăng, thiếu máu do thiếu sắt, nồng độ IgE tăng cao cùng với albumin máu thấp có thể được quan sát thấy.
- Để loại trừ nhiễm ký sinh trùng, người bệnh cần thực hiện xét nghiệm phân, đồng thời tiến hành xét nghiệm c-1 antitrypsin và kiểm tra mỡ trong phân.
2.2. Test dị ứng
Để đánh giá tình trạng dị ứng, các phương pháp như test lẩy da hoặc test áp da được sử dụng nhằm xác định loại thức ăn hoặc dị nguyên trong môi trường gây khởi phát triệu chứng. Tuy nhiên, nghiên cứu cho thấy cơ chế bệnh sinh của viêm dạ dày ruột tăng bạch cầu ái toan có thể liên quan đến cả đáp ứng miễn dịch qua trung gian IgE và không qua trung gian IgE khi niêm mạc đường tiêu hóa tiếp xúc với dị nguyên.
Ngoài ra, cơ thể có khả năng thích nghi để tăng dung nạp với một số dị nguyên. Vì vậy, mặc dù các test dị ứng có thể giúp xác định dị nguyên đặc hiệu, chúng không đủ để chẩn đoán chính xác bệnh viêm đường tiêu hóa do bạch cầu ái toan.
2.3. Các phương pháp chẩn đoán hình ảnh
Việc thăm dò bệnh lý này gặp phải sự hạn chế trong việc ứng dụng các phương pháp chẩn đoán viêm dạ dày ruột do bạch cầu ái toan bằng hình ảnh vì các đặc điểm hình ảnh thường không có tính đặc hiệu.
- Siêu âm: Siêu âm giúp phát hiện các trường hợp viêm dạ dày ruột bạch cầu ái toan với đặc điểm thành ruột dày hoặc có dịch ổ bụng. Phương pháp này có ưu điểm là không xâm lấn, chi phí thấp và được thực hiện ở nhiều cơ sở, giúp theo dõi hiệu quả điều trị của bệnh nhân.
- Khi chụp cắt lớp vi tính ổ bụng, bác sĩ nhận thấy thành dạ dày - ruột dày lên, kèm theo các nếp gấp bất thường và dịch ổ bụng. Trong trường hợp bệnh nhân bị viêm đại tràng do BCAT, hình ảnh thường thấy là đại tràng dày lên, đặc biệt ở khu vực manh tràng và phần cuối hồi tràng cũng bị dày với mức độ từ nhẹ đến trung bình. Đôi khi, hình ảnh này dễ bị nhầm lẫn với bệnh Crohn.
- Khi chụp Baryt, hình ảnh thu được cho thấy vùng môn vị hẹp, niêm mạc dạ dày có sự thay đổi bất thường cùng với các nếp niêm mạc ruột non dày lên do tình trạng phù nề.
2.4. Nội soi
Khi nội soi, các hình ảnh của viêm dạ dày ruột bạch cầu ái toan có khả năng bình thường hoặc xuất hiện các tổn thương viêm không đặc hiệu bao gồm niêm mạc bị phù nề, dễ chảy máu, thô ráp hoặc có vết sần nhẹ. Ngoài ra, trong dạ dày, các trợt loét và nếp niêm mạc dày lên cũng được phát hiện.
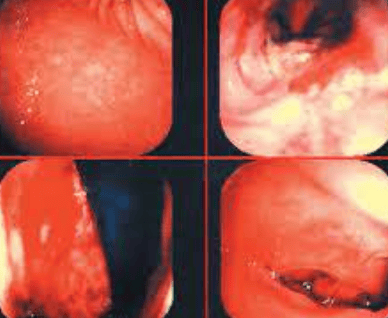
2.5. Mô bệnh học
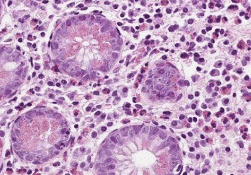
Kết quả mô bệnh học của các mảnh sinh thiết lấy từ dạ dày, ruột non (thường là tá tràng), đại tràng hoặc trực tràng là căn cứ để xác định chẩn đoán nhân viêm dạ dày ruột bạch cầu ái toan. Manh tràng và ruột thừa trong số các đoạn của đường tiêu hóa là hai nơi có số lượng bạch cầu ái toan cao nhất, có thể đạt đến 30 tế bào/vi trường.
Số lượng BCAT ở dạ dày và đại tràng thường thấp. Vì vậy, trong các nghiên cứu tiêu chuẩn chẩn đoán viêm dạ dày ruột do bạch cầu ái toan được đồng thuận là khi số lượng BCAT vượt quá 20 tế bào/vi trường. BCAT phân bố đặc biệt theo từng vùng nên việc sinh thiết nhiều mảnh bao gồm cả các vùng niêm mạc bình thường là rất quan trọng để xác định chẩn đoán.
Phương pháp nhuộm hóa mô miễn dịch còn hỗ trợ xác định tình trạng lắng đọng các chất từ các hạt của BCAT như MBP và ЕСР đã được giải phóng và lắng đọng ở ngoại bào. Trong trường hợp VDDRDBCAT thể cơ hoặc thanh mạc thì cần kết hợp thêm với nội soi ổ bụng hoặc nội soi viên nang để lấy mẫu bệnh phẩm, khẳng định chẩn đoán.
3. Kết luận
Đến nay, các nhà nghiên cứu vẫn chưa có sự thống nhất hay chỉ dẫn rõ ràng về cách tiếp cận chẩn đoán viêm dạ dày ruột do bạch cầu ái toan. Vì vậy, khi có nghi ngờ lâm sàng, việc sinh thiết niêm mạc dạ dày hoặc đại tràng với 4-5 mảnh cho mỗi vị trí là cần thiết để khẳng định chẩn đoán. Hơn nữa, việc khai thác kỹ bệnh sử và kết hợp với các xét nghiệm, chẩn đoán hình ảnh, nội soi là cần thiết để loại trừ các nguyên nhân khác làm tăng bạch cầu ái toan ở hệ tiêu hóa.
Bệnh viện Đa khoa Quốc tế Vinmec là một địa chỉ uy tín mà nhiều bệnh nhân tin tưởng khi thực hiện chẩn đoán và điều trị các bệnh lý tiêu hoá. Tại đây, quá trình chẩn đoán bệnh lý đường tiêu hoá được thực hiện thông qua các kỹ thuật nội soi dạ dày và đại tràng sử dụng máy nội soi Olympus CV 190 với công nghệ NBI (Narrow Banding Imaging - nội soi với dải tần ánh sáng hẹp).
Công nghệ này giúp phân tích hình ảnh niêm mạc rõ ràng hơn so với nội soi thông thường, hỗ trợ phát hiện sớm các tổn thương viêm cũng như các bệnh ung thư tiêu hoá giai đoạn đầu.
Bệnh viện Vinmec tự hào sở hữu cơ sở vật chất hiện đại cùng đội ngũ chuyên gia giàu kinh nghiệm, luôn tận tâm với công tác khám chữa bệnh, giúp khách hàng an tâm về chất lượng dịch vụ nội soi tiêu hoá tại đây.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo
1. Kaijser R (1937). Allergic diseases of the gut from the point of view of the surgeon. Arch Klin Chir, 188,36-64.
2. Ureles A. L., Alschibaja T., Lodico D. và cộng sự (1961). Idiopathic eosinophilic infiltration of the gastrointestinal tract, diffuse and circumscribed; a proposed classification and review of the
literature, with two additional cases. Am J Med, 30,899-909.
3. Klein N. C., Hargrove R. L., Sleisenger M. H. và cộng sự (1970). Eosinophilic gastroenteritis. Medicine (Baltimore), 49(4), 299-319.
4. Oyaizu N., Uemura Y., Izumi H, và cộng sự (1985). Eosinophilic gastroenteritis. Immunohistochemical evidence for IgE mast cell- mediated allergy. Acta Pathol Jpn, 35(3), 759-766.
5. Naylor A. R. (1990). Eosinophilic gastroenteritis. Scott Med J, 35(6), 163-165.
6. Lee C. M., Changchien C. S., Chen P. C. và cộng sự (1993). Eosinophilic gastroenteritis: 10 years experience. Am J Gastroenterol, 88(1), 70-74.
7. Uppal V., Kreiger P., and Kutsch E. (2016). Eosinophilic Gastroenteritis and Colitis: a Comprehensive Review. Clin Rev Allergy Immunol, 50(2), 175-188