Bài viết được viết bởi Thạc sĩ, Bác sĩ Ma Văn Thấm - Khoa Nhi - Sơ sinh - Bệnh viện Đa khoa Quốc tế Vinmec Phú Quốc.
Khò khè ở trẻ nhũ nhi và trẻ < 5 tuổi rất hay gặp. Trên 30% trẻ dưới 3 tuổi có ít nhất một đợt khò khè, khoảng 50% trẻ dưới 5 tuổi có ít nhất một đợt khò khè. Khoảng một nửa trong số các trẻ khởi phát khò khè trước 3 tuổi sẽ không tái phát từ năm 6 tuổi.
1. Bất thường cấu trúc
Bất thường cấu trúc là một nguyên nhân quan trọng khởi phát khò khè sớm trong những tháng đầu sau sinh, bao gồm bất thường cây phế quản và vòng mạch máu.
1.1. Bất thường cấu trúc cây phế quản
Bất thường sụn khí phế quản bẩm sinh có thể biểu hiện tiếng thở bất thường trong giai đoạn sớm sau sinh. Khò khè có thể biểu hiện sau sinh nhưng thường rõ ràng hơn cả là từ sau 2 tháng tuổi. Khò khè có thể đơn âm sắc, có thể trở nên đa âm sắc khi gắng sức hoặc pha lẫn các tạp âm khác khi kèm theo nhiễm trùng đường hô hấp trên. Các triệu chứng khác có thể kèm theo gồm ho, stridor, phụ thuộc vào vị trí tắc nghẽn.
Đánh giá một bệnh nhân nghi ngờ bất thường khí phế quản nên bắt đầu bằng phim x-quang ngực thường quy. Nó thường cung cấp các thông tin gợi ý chẩn đoán và loại trừ các chẩn đoán ít khả năng hơn. Nó cũng cung cấp sơ bộ các thông tin về bóng tim, cung động mạch phổi và tình trạng tưới máu phổi. Nội soi đường thở trên có thể cần thiết. Nếu nghi ngờ vòng động mạch phổi cần chụp thực quản có cản quang phối hợp với chụp CT có cản quang dựng hình mạch, hoặc MRI có cản quang.
CT ngực cũng có thể phát hiện hẹp đường thở trung tâm như khí quản và phế quản chính. Tuy nhiên, nội soi phế quản (trong khi thở tự nhiên) thường được yêu cầu để chẩn đoán chính xác. Bất thường sụn có thể được xác định bằng việc giảm đường kính đường thở trong thì thở ra. Nội soi phế quản cũng có thể được sử dụng để chẩn đoán tắc đường thở do nguyên nhân bên trong hay bên ngoài đường thở chèn ép, hoặc bởi một cấu trúc mạch bất thường.
1.2. Bệnh lý tim mạch
Các bệnh lý tim mạch có thể gây khò khè bao gồm:
Các bệnh lý tim mạch gây hậu quả giãn động mạch phổi hoặc tăng gánh buồng tim trái có thể chèn ép các đường thở lớn và gây nên khò khè. Ngoài việc làm hẹp các phế quản do các động mạch phổi chính giãn to, đường thở có thể bị hẹp do các nhánh động mạch phổi bất thường đã được báo cáo ở những bệnh nhân to phổi (các nhánh mạch đó là tuần hoàn bang hệ nuôi phổi giãn to gây chèn ép đường thở).
Suy tim trái hoặc hẹp tĩnh mạch phổi gây giãn giường mạch phổi, dẫn đến ứ huyết phổi, tăng sức cản đường thở, khò khè. Tăng tính phản ứng của phế quản cũng được báo cáo ở những bệnh nhân bị bệnh tim bẩm sinh. Một giả thuyết cho rằng tăng áp lực tĩnh mạch phổi có thể gây phì đại tĩnh mạch phổi, tăng co thắt mạch máu phổi, và như là một sự kiện cuối cùng, giải phóng các chất hoạt hóa mạch có ảnh hưởng đến cả phản ứng co mạch và co thắt phế quản, dẫn đến trạng thái "giả hen phế quản". Ở một số trẻ nhỏ bị tắc nghẽn tĩnh mạch phổi trở về, có thể không tìm thấy những bất thường về tim bao gồm diện tim to và tiếng thổi tại tim. Chứng thở khò khè đã được báo cáo là triệu chứng duy nhất hiện diện trong các trường hợp tim ba buồng nhĩ.
Vòng mạch hoặc sling có thể gây tắc nghẽn đường hô hấp lớn và có thể dẫn đến thở khò khè hoặc stridor. Chúng bao gồm vòng hoàn chỉnh (ví dụ, động mạch chủ đôi) và vòng không đầy đủ (ví dụ, sling động mạch phổi). Ứ khí phổi phải có thể được ghi nhận ở những bệnh nhân có sling động mạch phổi.
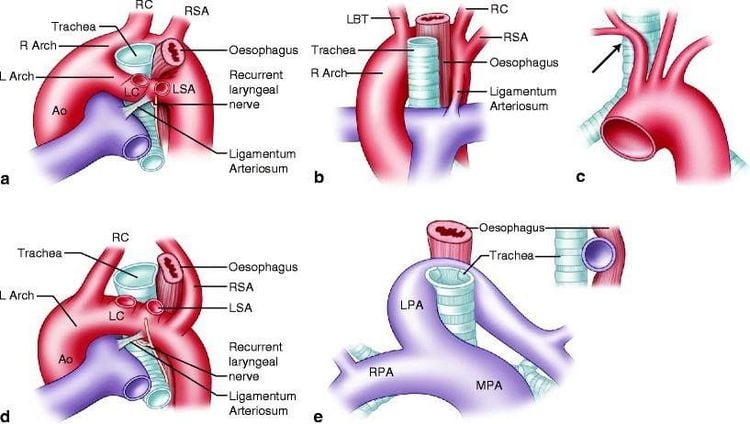
Dấu hiệu và triệu chứng do bất thường mạch máu thường xuất hiện sớm trong cuộc đời. Stridor cả hai thì là dấu hiệu phổ biến nhất ở những bệnh nhân này, nhưng thở khò khè, suy hô hấp, nhiễm trùng đường hô hấp tái phát và ngưng thở cũng có thể xảy ra ở những bệnh nhân này. Bệnh nhân cũng có thể có các triệu chứng do chèn ép thực quản bởi các cấu trúc mạch máu, bao gồm khó cho ăn và nôn.
Khám thực thể phát hiện các dấu hiệu tiếng khò khè thô ráp cả hai thì, các triệu chứng giảm đi khi thả lỏng vùng cổ giảm chèn ép đường thở.
Đánh giá chẩn đoán của trẻ nghi ngờ vòng mạch hoặc sling:
- X quang ngực thường quy, nó bất thường trong đa số trường hợp. Gần như luôn có một vòng động mạch chủ bên phải có ưu thế hơn có thể gây hẹp khí quản, lệch khí quản. Các dấu hiệu có thể gồm khí quản lệch, khí quản mờ, khí quản hẹp hoặc tất cả các dầu hiệu trên.
- Bước tiếp theo trong công việc chẩn đoán có thể bao gồm chụp thực quản cản quang MRA, hoặc CT có cản quang dựng hình mạch.
- Nội soi phế quản không bắt buộc ở tất cả các bệnh nhân nghi ngờ hoặc để xác định chẩn đoán. Nó hữu ích trong việc xác định vị trí và mức độ nghiêm trọng của tắc nghẽn đường thở và trong việc đánh giá bất thường sụn đường thở. Tuy nhiên, nó không thể xác định giải phẫu của một vòng mạch, và có nguy cơ gây ra phù nề đường thở, có thể làm trầm trọng thêm tắc nghẽn khí quản.
1.3. Khối bất thường trung thất
Các khối bất thường trung thất bao gồm u, tuyến ức, hạch lympho, nang phế quản có thể chèn ép đường thở gây nên ho mãn tính và khò khè dai dẳng hay tái diễn.
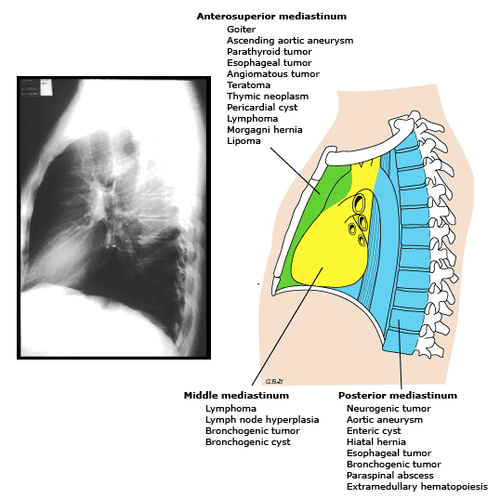
Chụp X quang ngực thường quy cho thấy khối lượng bất thường trong trung thất ở hầu hết các trường hợp. Tuy nhiên, nang phế quản có thể không rõ ràng trên chụp X quang ngực hoặc có thể dẫn đến ứ khí cục bộ giống như khí thũng thùy phổi bẩm sinh.
CT, MRI, siêu âm trung thất, chụp thực quản cản quang, và nội soi phế quản có thể được chỉ định trong các trường hợp cần thiết.
2. Bất thường chức năng
2.1. Hội chứng hít
Hội chứng hít là những nguyên nhân quan trọng và thường không được phát hiện ra là nguyên nhân gây thở khò khè ở trẻ nhỏ. Trong nhiều trường hợp, những bệnh nhân này bị chẩn đoán sai với bệnh hen khó kiểm soát. Hội chứng suy hô hấp có liên quan đến nhiều rối loạn cấu trúc và chức năng khác nhau. Những rối loạn này có thể được chia thành bốn loại chính:
- Dị vật đường thở: Đã nêu ở phần trên. Tuy nhiên, với dị vật đường thở bỏ quên, các triệu chứng thường là ho, khò khè kéo dài và viêm phổi tái diễn hoặc viêm phổi kéo dài.
- Trào ngược dạ dày thực quản (GERD): Trào ngược dạ dày thực quản (GER) ít khi liên quan đến việc hít một lượng lớn dịch dạ dày. Tuy nhiên, việc hít một lượng ít một dịch dạ dày trong thời gian dài có thể gây ra phù nề niêm mạc và viêm niêm mạc, có thể dẫn đến ho và khò khè mãn tính. Trẻ sơ sinh bú bình khi nằm giường có nguy cơ cao khò khè và phát triển hen phế quản trong năm năm đầu đời, có thể là do hít dịch dạ dày trong thời gian dài. Trẻ em có GERD không phải lúc nào cũng có các triệu chứng trào ngược điển hình, như ợ nóng hoặc nôn mửa, nhưng có thể biểu hiện kín đáo hơn, bao gồm các triệu chứng ban đêm, khàn giọng, hoặc viêm thanh quản tái diễn.
- Các rối loạn nuốt có liên quan đến rối loạn chức năng thần kinh hay cơ của họng và hoặc thanh quản có thể dẫn đến tình trạng yếu và giảm khả năng nuốt, đóng không hoàn toàn nắp thanh môn, giảm phản xạ ho, và hít dịch vị từng đợt tái diễn. Những bất thường về mặt giải phẫu, chẳng hạn như clefts thanh quản và tê liệt dây thanh âm cũng có thể gây rối loạn chức năng nuốt dẫn đến hội chứng hít.
- Bước đầu tiên trong việc chẩn đoán là quan sát trẻ khi cho bú: Trẻ gặp khó khăn khi bú hoặc nuốt, mệt mỏi, mất hứng thú, thở nhanh, hoặc ngưng thở. Triệu chứng cổ điển là ho khi ăn có thể vắng mặt vì giảm phản xạ ho do kích thích tại các thụ thể trong thanh quản và khí quản. Chụp thực quản cản quang video, kết hợp với việc đánh giá nuốt bởi nhà ngôn ngữ học, có thể hữu ích cho cả mục đích chẩn đoán và điều trị.
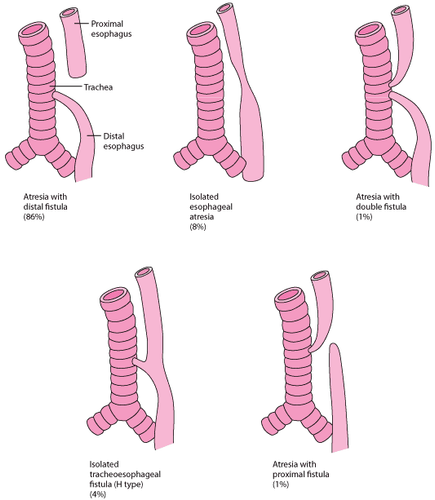
- Rò giữa cây khí phế quản và các cấu trúc giải phẫu khác có thể gây ra thở khò khè. Rò khí thực quản, là trường hợp phổ biến nhất trong nhóm này. Một số trẻ sơ sinh có rò khí thực quản typ chữ H không được chẩn đoán ngay tức thì trong giai đoạn sau sinh. Những trẻ này có thể có ho mãn tính và viêm phổi tái phát cũng như thở khò khè. Các triệu chứng như ho và nghẹt thở tăng lên khi ăn. Chụp X quang ngực có thể cho thấy thâm nhiễm mãn tính. Tuy nhiên, cần phải có nội soi phế quản và hoặc thực quản để xác định chẩn đoán này.
2.2. Bất thường miễn dịch
Nhiễm trùng tái phát ở đường hô hấp dưới có thể biểu hiện với những cơn thở khò khè. Những điều kiện này có thể dẫn đến giãn phế quản, phá huỷ nhu mô vĩnh viễn, và bệnh phổi mãn nếu không được biết đến hoặc điều trị không đầy đủ. Các hội chứng thiếu hụt miễn dịch, đặc biệt là những bệnh liên quan đến sự thiếu hụt globulin miễn dịch G (IgG) và hoặc globulin miễn dịch A (IgA), là những bất thường phổ biến nhất có thể gây nhiễm khuẩn đường hô hấp tái phát. Cả đường hô hấp trên và dưới có thể bị tác động và có thể dẫn đến viêm tai giữa, viêm họng hoặc viêm phổi. Thiếu hụt bổ thể, bất thường tế bào T, và các khiếm khuyết trong hoạt tính bạch cầu có thể dẫn đến nhiễm trùng đường hô hấp trên và dưới, nhưng ít gặp hơn.
PCD (bất thường cấu trúc và chức năng biểu mô lông đường hô hấp) là một bệnh hiếm gặp có thể biểu hiện ho mãn tính và thở khò khè ở trẻ em. Chẩn đoán này nên được xem xét ở những bệnh nhân có các nhiễm khuẩn hô hấp trên nặng, viêm tai giữa tái diễn và viêm xoang mạn tính.
2.3. Xơ nang
Bệnh xơ nang hay còn gọi là bệnh nhầy nhớt là một rối loạn di truyền có ảnh hưởng đến đường hô hấp, tiêu hóa và hệ thống sinh sản liên quan đến việc sản xuất chất nhầy lót dày bất thường ở phổi và có thể dẫn đến nhiễm trùng phổi gây tử vong. Bệnh cũng có thể gây ra tình trạng tắc nghẽn khác nhau của tuyến tụy, cản trở tiêu hóa. Trẻ phải mang cả 2 gen bệnh từ cha mẹ mới biểu hiện bệnh. Tỷ lệ mắc bệnh là khác nhau trên thế giới. Ở châu Âu, tỷ lệ này là 1/2.000 – 3.000 trẻ sơ sinh. Ở Hoa Kỳ, tỷ lệ mắc bệnh được báo cáo là 1/3.500 trẻ sinh ra. Mức độ nghiêm trọng của bệnh xơ nang khác nhau rất nhiều từ người này sang người bất kể tuổi tác, mức độ nghiêm trọng được xác định chủ yếu bởi mức độ phổi bị ảnh hưởng.
Tình trạng viêm và nhiễm trùng gây tổn thương và thay đổi cấu trúc phổi. Các triệu chứng xảy ra khi vi khuẩn thường sinh sống trong chất nhầy phát triển quá mức kiểm soát và gây ra viêm phổi. Staphylococcus aureus, Haemophilus influenzae, và Pseudomonas aeruginosa là ba sinh vật phổ biến nhất gây ra nhiễm trùng phổi ở bệnh nhân mắc bệnh xơ nang.
Chẩn đoán dựa trên tiền sử gia đình, triệu chứng lâm sàng, và test mồ hôi cho thấy tỷ lệ clo ≥ 60 mmol/L với lượng mồ hôi > 100mg, thực hiện bằng phương pháp sắc ký. Nếu nghi ngờ, cần làm lại lần thứ 2 hoặc tiến hành kiểm tra gen.
2.4. Loạn sản phế quản phổi
Loạn sản phế quản phổi (BPD), còn gọi là bệnh phổi mãn tính hoặc bệnh phổi mãn tính ở trẻ nhỏ, là một nguyên nhân quan trọng gây ra bệnh hô hấp ở trẻ sơ sinh non tháng, đặc biệt là trẻ sinh ra có trọng lượng dưới 1250 g. Nguyên nhân của BPD là đa dạng. Hầu hết bệnh nhân có tiền sử hội chứng suy hô hấp sơ sinh.
Chẩn đoán BPD chủ yếu dựa trên tiền sử đẻ non tháng và nhu cầu bổ sung oxy vượt quá tuổi thai 36 tuần. Chụp X quang ngực cho thấy tổn thương lan tỏa, các tổn thương có thể là mờ lan tỏa, phản ánh tình trạng viêm và hoặc phù phổi. Dung tích phổi là bình thường hoặc thấp, và có thể có những vùng xẹp phổi xen kẽ với các khu vực ứ khí.
2.5. Di động nghịch thường dây thanh âm
Đây là một tình trạng mà ở trẻ lớn hơn, thường là thanh thiếu niên, và người lớn. Trong thanh quản bình thường, các dây thanh âm thật sự mở ra khi hít vào, thở ra và đóng lại khi nói, nuốt, ho. Ngược lại, sự chuyển động dây thanh âm nghịch thường (PVCM) hoặc rối loạn chức năng dây thanh âm là sự đóng lại không thích hợp của dây thanh âm trong thì hít vào và mở ra trong thì thở ra. Sự tắc nghẽn đường thở chức năng phát sinh do dây thanh đóng lại trong thì hít vào gây ra tình trạng suy hô hấp đáng kể và dấu hiệu stridor hoặc khò khè.
PVCM có liên quan đến nhiều rối loạn tâm lý xã hội; Tuy nhiên, nó không được coi là một hình thức tự cường điệu hóa, vì bệnh nhân không cố ý gây nên ra tình trạng này. Nó cũng liên quan đến căng thẳng, tập thể dục, phẫu thuật đường thở và tổn thương thần kinh, GERD, và hít phải các chất kích ứng đường thở. PVCM có thể liên quan đến bệnh nền hen phế quản, mặc dù thường xuyên nó bị chẩn đoán nhầm là hen. Ở những bệnh nhân này, chẩn đoán không chính xác đã dẫn đến sử dụng quá nhiều thuốc, bao gồm glucocorticoid toàn thân, khám cấp cứu lặp đi lặp lại, nhập viện thường xuyên, đặt nội khí quản, và thậm chí mở khí quản.
Biểu hiện lâm sàng có thể bao gồm các dấu hiệu giả hen phế quản cho đến sự tắc nghẽn đường hô hấp trên. Khò khè hoặc stridor sẽ được giải quyết hoàn toàn khi bệnh nhân đang ngủ hoặc ngay sau khi đặt nội khí quản hoặc mở khí quản. Bệnh nhân có thể phàn nàn về khó thở, đau thắt cổ họng, cảm giác nghẹt thở, nói khó, và ho.
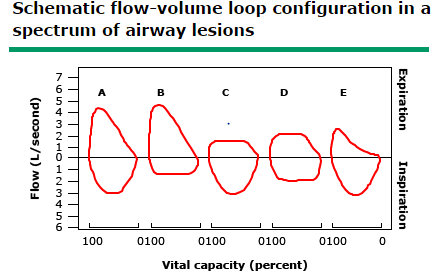
Thăm dò chức năng hô hấp thường là bình thường, mặc dù các vòng lưu lượng – thể tích trên spirometry có thể cho thấy dẹt của vòng lặp hít vào (hình dưới), phù hợp với tắc nghẽn đường thở trên. Bão hòa oxy thường cao hơn 94%, ngay cả trong giai đoạn suy hô hấp đáng kể. Quan sát dây thanh quản khi bệnh nhân có triệu chứng bằng cách sử dụng ống nội soi thanh quản sợi quang có thể xác nhận chẩn đoán.
2.6. Viêm tiểu phế quản tắc nghẽn tổ chức hóa
Viêm tiểu phế quản tắc nghẽn tổ chức hóa (BO) (hay viêm tiểu phế quản tắc nghẽn ở một số tài liệu) là một bệnh hiếm gặp gây ra bởi tổn thương biểu mô đường hô hấp dưới dẫn đến tắc nghẽn và phá hủy đường thở xa. BO có thể xảy ra sau khi bị thương tổn về hóa học, truyền nhiễm hoặc miễn dịch nhưng có thể là tự phát. Tổn thương tiểu phế quản sau nhiễm virus là một trong những nguyên nhân phổ biến nhất gây ra BO. Adenovirus là virus có khả năng gây ra BO, nhưng các tác nhân gây bệnh khác, bao gồm cúm, sởi và mycoplasma, cũng đã được phát hiện cùng với BO. BO thường được thấy ở trẻ em đã trải qua quá trình cấy ghép tế bào gốc.
Triệu chứng lâm sàng gồm thở nhanh, khó thở, ho dai dẳng, và thở khò khè không đáp ứng với liệu pháp giãn phế quản. Tình trạng thiếu oxy máu xảy ra ở những trường hợp nghiêm trọng hơn, khi nghỉ ngơi hoặc gắng sức và hoặc trong khi ngủ. Khám phát hiện ran và khò khè lan tỏa 2 phổi. Đo chức năng hô hấp cho thấy sự tắc nghẽn đường thở mà không có đáp ứng đáng kể với thuốc giãn phế quản.
2.7. Bệnh phổi kẽ
Bệnh phổi kẽ (ILD), còn được gọi là viêm phổi kẽ, là một nhóm các rối loạn hiếm có liên quan đến nhu mô phổi và gây trở ngại cho trao đổi khí. Trẻ bị ảnh hưởng thường xuất hiện với chứng khó thở tiến triển, tăng lên khi gắng sức rất ít khi có tím. Việc thở khò khè được báo cáo ở khoảng một nửa số trẻ bị ILD, mặc dù nó hiếm được phát hiện khi khám lâm sàng. Sự xuất hiện của ran, chủ yếu là trong thì hít vào, phổ biến ở hầu hết ILD. Ngón tay dùi trống là một biểu hiện muộn cho thấy xơ hóa tiên tiến của phổi. Đo chức năng hô hấp thường cho thấy một mô hình hạn chế, với sự khuếch tán khí giảm (khả năng khuếch tán của phổi đối với carbon monoxide [DLCO]).
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.