Bài viết bởi Bác sĩ chuyên khoa I Trần Thị Ánh Hiền - Bác sĩ Gây mê Giảm đau - Khoa Gây mê phẫu thuật - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Gây mê là phương pháp vô cảm được sử dụng phổ biến khi thực hiện phẫu thuật, thủ thuật. Gây mê thường an toàn với hầu hết tất cả các bệnh nhân, kể cả những người có tình trạng sức khỏe đặc biệt. Tuy nhiên, trong một số trường hợp có thể xảy ra những rủi ro khi thực hiện gây mê phẫu thuật. Biến chứng hô hấp và tuần hoàn có thể phát sinh do các bệnh nền sẵn có của bệnh nhân, hay do biến chứng gây mê hoặc do xâm lấn của phẫu thuật.
Trong quá trình gây mê, thuốc mê được đưa vào cơ thể thông qua cả đường hô hấp và tĩnh mạch. Trong quá trình gây mê, người bệnh hoàn toàn mất tri giác, không nhận thức được xung quanh, hoàn toàn mất cảm giác đau. Quá trình gây mê diễn biến qua các giai đoạn: tiền mê, khởi mê, duy trì mê, thoát mê (hồi tỉnh).
1. Biến chứng hô hấp trong gây mê
1.1. Co thắt phế quản
Co thắt phế quản là bệnh nhân có hiện tượng thở khò khè, âm thở rít, ngáy thì thở ra, kèm theo thở nhanh hoặc khó thở. Khi bệnh nhân đã được gây mê, biểu hiện bằng sự thông khí nhân tạo khó khăn, áp lực đường thở tăng cao.
Nguyên nhân:
- Có tiền sử hen phế quản.
- Các thuốc gây dị ứng.
- Kích thích đường hô hấp trên bởi dịch tiết, chất nôn, máu và các dụng cụ đặt vào hầu hoặc khí quản.
Dự phòng:
- Tiền mê sâu và đầy đủ cho những bệnh nhân có nguy cơ.
- Khởi mê phải đảm bảo ngủ sâu và phun Lidocaine trước khi đưa các dụng cụ vào vùng hầu họng, thanh quản.
Xử trí:
- Gây mê sâu bằng thuốc mê hô hấp hoặc tĩnh mạch.
- Tăng nồng độ O2 khí thở vào.
- Sử dụng các thuốc giãn phế quản như Salbutamol, Adrenalin, Corticoid tuỳ tình trạng bệnh nhân.
1.2. Co thắt thanh quản
Co thắt thanh quản không hoàn toàn: Bệnh nhân thở khò khè hoặc thở rít. Nếu co thắt hoàn toàn thì có biểu hiện hô hấp đảo ngược, không thông khí được bằng mask.
Hậu quả làm thiếu oxy, tăng CO2, toan hô hấp, mạch nhanh, huyết áp tăng cao, rồi nhanh chóng dẫn đến huyết áp tụt, mạch chậm và ngừng tim nếu không được cấp cứu kịp thời.
Nguyên nhân:
- Tương tự như co thắt phế quản, thường xảy ra khi đường hô hấp trên bị kích thích khi còn mê nông, tăng tiết dịch hoặc do chảy máu từ đường hô hấp trên, các thuốc gây mê hô hấp có mùi khó chịu (hắc, cay), đặc biệt khi sử dụng các dụng cụ can thiệp vùng hầu họng như đặt canule, soi thanh quản để chẩn đoán hoặc can thiệp, phẫu thuật trong miệng.
- Các kích thích như kéo phúc mạc trong phẫu thuật ổ bụng
- Co thắt thanh quản hay gặp ở trẻ em thì khởi mê và thoát mê.
Dự phòng:
- Cho bệnh nhân thở O2 100% vài phút trước khi khởi mê nhằm tăng dự trữ O2 trong máu.
- Phun Lidocaine trước khi đặt các dụng cụ vào hầu họng, khí quản.
Xử trí:
- Cho ngủ sâu bằng thuốc mê tĩnh mạch, ngừng tất cả các kích thích.
- Úp mask và bóp bóng với O2 100% nếu co thắt không hoàn toàn. Nếu co thắt hoàn toàn thì phải giải phóng đường hô hấp bằng cách chọc một kim to vào màng nhẫn giáp và bóp bóng với O2 100% qua đường này.
- Đặt nội khí quản ngay và kết hợp xoa bóp tim ngoài lồng ngực nếu có ngừng tuần hoàn-hô hấp.
Tất cả bệnh nhân sau co thắt thanh quản đều có thể rút ống nội khí quản, một khi các dấu hiệu lâm sàng đã cải thiện, bão hoà oxy máu mao mạch được theo dõi liên tục và trở về giá trị bình thường, kết hợp chụp X quang phổi, xét nghiệm khí máu.
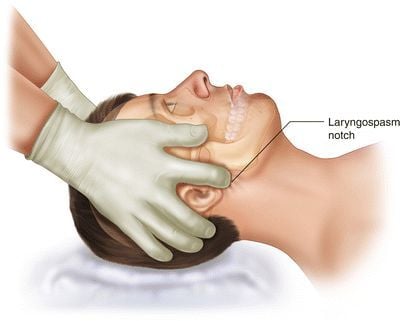
1.3. Thiếu oxy máu
Nguyên nhân gây thiếu oxy máu trong gây mê:
- Do cung cấp oxy không đầy đủ.
- Giảm thông khí.
- Thay đổi tỷ lệ hô hấp-tuần hoàn (tỷ lệ thông khí - tưới máu).
- Giảm vận chuyển oxy như thiếu máu, ứ trệ tuần hoàn, do ngộ độc tế bào.
Điều trị:
Cần nhanh chóng tìm ra nguyên nhân gây thiếu oxy để điều trị theo từng nguyên nhân cụ thể. Xử trí ban đầu là thông khí với FiO2 100%.
1.4. Tăng CO2 máu (ưu thán)
Nguyên nhân:
- Giảm thông khí.
- Co thắt phế quản.
- Tràn máu, tràn khí màng phổi
- Tăng CO2 nội sinh như tăng chuyển hóa, rối loạn toan kiềm, cặp động mạch chủ, tháo garot, hít lại khí CO2 do sự cố van thở ra của máy thở (van hỏng, lệch hướng...), vôi soda hết tác dụng.
- Tăng CO2 ngoại sinh như bơm CO2 trong mổ nội soi.
Xử trí:
Điều chỉnh tần số thở và thể tích khí lưu thông. Điều trị nguyên nhân gây tăng CO2 máu
1.5. Tắc nghẽn đường hô hấp trên
Do đờm dãi, máu tụ vùng cổ, tụt lưỡi, các dị vật đường hô hấp trên...
1.6. Tai biến do đặt nội khí quản
Thất bại do không đặt được nội khí quản. Cần thăm khám kỹ bệnh nhân trước mổ, đánh giá mức độ đặt nội khí quản khó để có sự chuẩn bị trước.
Tổn thương khi đặt ống nội khí quản gây dập môi, gãy răng, chảy máu vùng hầu họng, tổn thương thanh môn. Để phòng ngừa và tránh được biến chứng này khi đặt động tác phải nhẹ nhàng, sau khi đặt phải kiểm tra cẩn thận bằng nghe phổi và đo CO2 khí thở ra.
1.7. Suy hô hấp giai đoạn tỉnh mê
Nguyên nhân:
Do rút ống nội khí quản quá sớm khi bệnh nhân chưa thoát mê, chưa hết tác dụng của thuốc giãn cơ, tụt lưỡi ở bệnh nhân béo phì, mập, tràn dịch, máu màng phổi sau phẫu thuật lồng ngực do hệ thống hút không hiệu quả, tồn dư của thuốc họ Morphine, thương tổn cơ hoành không phát hiện sau phẫu thuật bụng cao, phù thanh môn sau gây mê toàn thân dưới đặt nội khí quản kéo dài.
Đề phòng và xử trí:
Rút ống nội khí quản khi đủ điều kiện. Cho bệnh nhân thở oxy qua mask sau khi rút ống nội khí quản, bóp bóng

2. Các biến chứng hô hấp về tuần hoàn
2.1. Hạ huyết áp, truỵ tim mạch
Nguyên nhân:
- Do tác dụng của các thuốc khởi mê gây giãn mạch trực tiếp hoặc giãn mạch gián tiếp, gây ức chế trực tiếp cơ tim làm giảm sự co bóp của cơ tim
- Nhịp tim chậm do phản xạ phế vị có thể dẫn tới hạ huyết áp, thậm chí khi nặng hơn có thể gây ngừng tim.
- Giảm khối lượng tuần hoàn do mất máu, dịch từ trước phẫu thuật hoặc đang chảy máu đột ngột và ồ ạt.
Dự phòng và xử trí:
- Để phòng ngừa cần bù đầy đủ thể tích tuần hoàn bị thiếu trước khi thực hiện mổ.
- Chọn các thuốc gây mê hạn chế được biến chứng tụt huyết áp cho các trường hợp sốc, giảm thể tích tuần hoàn.
- Đặt bệnh nhân đầu thấp, hồi phục thể tích tuần hoàn bằng các phương pháp truyền dịch, truyền máu, đồng thời sử dụng các thuốc vận mạch khi cần thiết.
2.2. Tăng huyết áp
Nguyên nhân:
- Nguyên nhân là do bệnh nhân có tiền sử mắc các bệnh như: tăng huyết áp, u tuyến thượng thận, tăng áp lực nội sọ.
- Bệnh nhân được đặt nội khí quản khi còn mê nông, giảm đau không đầy đủ.
- Tăng CO2 và thiếu oxy máu. Huyết áp sẽ tăng cao liên tục cho đến khi xuất hiện mạch chậm rồi tụt huyết áp, chính là do thiếu oxy cơ tim cấp.
- Sử dụng các thuốc gây co mạch (ephedrin, adrenalin), các thuốc ức chế phó giao cảm (thuốc giãn cơ pancuronium, gallamin), cao huyết áp trở lại sau ngừng sử dụng các thuốc chẹn bêta. Tăng huyết áp do truyền dịch quá mức.
Xử trí:
- Khởi mê đủ độ sâu, phun thuốc tê lidocaine trước khi làm các thủ thuật vùng hầu họng, duy trì mê sâu, giảm đau tốt, thực hiện các động tác phải thật nhẹ nhàng, nhất là ở các trường hợp có tiền sử tăng huyết áp.
- Sử dụng các thuốc hạ huyết áp nhanh, đường tĩnh mạch khi cần.
2.3. Rối loạn nhịp tim
Nhịp chậm xoang
Nguyên nhân:
- Do tác dụng của thuốc mê.
- Kích thích vùng hầu họng khi đặt nội khí quản.
- Tiền sử bệnh tim, đang điều trị các thuốc làm chậm nhịp tim.
- Thiếu thể tích tuần hoàn ...
Xử trí:
- Ngừng các kích thích thần kinh phế vị.
- Atropin liều 0,5-1mg tĩnh mạch.
- Bồi hoàn thể tích tuần hoàn bị thiếu.
- Giảm các liều thuốc mê đang dùng.
Nhịp nhanh xoang
Nguyên nhân:
- Thiếu khối lượng tuần hoàn, sốc, đau, thiếu oxy, thừa CO2.
- Một số thuốc gây mạch nhanh như thuốc giãn cơ (pancuronium), adrenalin, atropin, ephedrin...
- Các rối loạn nhịp tim như rung nhĩ, cuồng nhĩ, nhịp nhanh thất...
Xử trí:
- Điều trị các nguyên nhân gây tăng nhịp tim như cung cấp oxy, bổ sung thể tích tuần hoàn, giảm đau, ngủ sâu...
- Sử dụng các thuốc chống loạn nhịp như ức chế bêta, ức chế calci, Lidocaine...
Ngoại tâm thu
Nguyên nhân:
- Có ngoại tâm thu (NTT) từ trước.
- Do tác dụng của thuốc mê, nhất là halothan.
- Tăng catecholamin nội sinh.
- Thiếu oxy, thừa CO2.
- Do hạ kali máu...
Xử trí:
- Nếu NTT nhĩ thì theo dõi thường chưa cần điều trị
- Nếu là NTT thất mà nhất là NTT thất nhịp đôi thì cần phải điều chỉnh các yếu tố thuận lợi gây xuất hiện. NTT thất có thể dùng Lidocaine 1mg/kg tiêm tĩnh mạch chậm, duy trì 2-4mg/phút truyền tĩnh mạch.
- Biến chứng trong thời kỳ duy trì mê
2.4. Tăng huyết áp và mạch nhanh
Đây là biến chứng thường gặp khi thoát mê, có thể gây nguy hiểm cho các bệnh nhân có tiền sử tăng huyết áp, bệnh mạch vành. Dự phòng: Lidocaine 60mg qua nội khí quản hoặc 1 mg/kg tiêm tĩnh mạch trước khi rút vài phút.
Mục tiêu lớn nhất của gây mê hồi sức là bảo đảm an toàn cho bệnh nhân khi mổ. Nhờ các tiến bộ y khoa, tỷ lệ tai biến trong gây mê giảm rất nhiều, hiện nay khoảng 1/1.000.000 ca mổ. Bác sĩ gây mê sẽ khám tiền mê để đánh giá các yếu tố nguy cơ, tiên lượng tình trạng bệnh nhân trước mổ nhằm có kế hoạch gây mê hồi sức hợp lý, đồng thời theo dõi sát bệnh nhân trong và sau gây mê nhằm kịp thời phát hiện và xử trí các biến chứng có thể xảy ra đảm bảo an toàn cho bệnh nhân.
Khoa Gây mê giảm đau của Bệnh viện Đa khoa Quốc tế Vinmec là một trong những khoa được bệnh nhân đánh giá cao về chất lượng chuyên môn và dịch vụ chăm sóc, giúp quá trình điều trị và hồi phục của bệnh nhân đạt hiệu quả tốt nhất.
- Áp dụng kỹ thuật tiên tiến: Kỹ thuật giảm đau gây tê mặt phẳng cơ dựng sống (ESP) tiên tiến; gây tê thần kinh bằng máy siêu âm, không sử dụng morphin để giảm đau sau mổ.
- Đội ngũ chuyên gia uy tín: Các bác sĩ được đào tạo bài bản, giàu kinh nghiệm, là thành viên các Hiệp hội gây mê giảm đau tại Việt Nam và châu Âu. Hợp tác với các giáo sư, chuyên gia tại các bệnh viện trong nước và quốc tế để trao đổi kỹ thuật và áp dụng những phương pháp gây mê, giảm đau mới nhất.
- Chăm sóc người bệnh chuyên nghiệp - toàn diện: người bệnh được tư vấn đầy đủ, tận tình trước khi gây mê giảm đau trước và sau mổ; áp dụng chương trình hồi phục sớm sau phẫu thuật cho người bệnh; hướng dẫn các phương pháp tập luyện và phục hồi chức năng phù hợp để người bệnh sớm trở lại sinh hoạt bình thường.
Để biết thêm thông tin chi tiết về các phương pháp gây mê giảm đau hoặc có nhu cầu khám và điều trị tại Bệnh viện Đa khoa Quốc tế Vinmec, Quý Khách vui lòng nhấn vào nút “Liên hệ” trên website, hoặc đăng ký khám trực tuyến.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.