Viêm ruột thừa cấp là một căn bệnh cấp cứu ngoại khoa khá phổ biến. Nếu không được phát hiện và chữa trị kịp thời, bệnh có thể gây ra biến chứng viêm phúc mạc, đe dọa tính mạng người bệnh. Phẫu thuật cắt bỏ ruột thừa là giải pháp tối ưu trong hầu hết các trường hợp để tránh các biến chứng nguy hiểm như vỡ hoặc hoại tử ruột thừa.
Bài này được viết dưới sự hướng dẫn của Bác sĩ Ngô Việt Thắng - Bác sĩ Ngoại tiêu hóa, Khoa Ngoại tổng hợp, Bệnh viện Đa khoa Quốc tế Vinmec Hạ Long.
1. Viêm ruột thừa cấp là gì?
Nằm ở phần bụng dưới bên phải, nơi tiếp giáp giữa ruột non và ruột già, ruột thừa là một đoạn ruột nhỏ, hình túi, hẹp và chỉ dài vài centimet, dính chặt vào manh tràng. Cho đến nay, người ta vẫn chưa xác định được chức năng cụ thể của ruột thừa trong cơ thể.
Ruột thừa bị viêm cấp tính là tình trạng viêm ruột thừa cấp. Sự tắc nghẽn trong lòng ruột thừa, có thể do sỏi phân, phì đại các nang bạch huyết dưới niêm mạc, dị vật, khối u của ruột thừa hoặc manh tràng, là nguyên nhân gây ra tình trạng viêm này. Nam giới có nguy cơ mắc viêm ruột thừa cấp cao hơn nữ giới, với tỷ lệ 1,4:1, đặc biệt trong độ tuổi từ 10 đến 20.
Vi khuẩn nhân lên nhanh chóng do tắc nghẽn, khiến ruột thừa viêm, sưng lên và hình thành mủ. Nếu không được điều trị kịp thời, ruột thừa có thể vỡ, mủ tràn vào ổ bụng gây viêm phúc mạc đe dọa tính mạng. Trong một số trường hợp khác, viêm ruột thừa có thể bị giới hạn bởi các cơ quan xung quanh, hình thành các ổ áp xe.
2. Các phương pháp chẩn đoán
2.1 Khám lâm sàng
Triệu chứng lâm sàng điển hình xuất hiện ở 70% bệnh nhân viêm ruột thừa cấp. Chính vì vậy, việc chẩn đoán bệnh chủ yếu dựa vào các dấu hiệu đặc trưng này. Cụ thể, những dấu hiệu cảnh báo bệnh viêm ruột thừa cấp là:
- Cơn đau ban đầu tập trung ở vùng rốn hoặc vùng thượng vị.
- Dần dần, vị trí đau chuyển xuống phía dưới hố chậu phải.
- Cơn đau trở nên dữ dội hơn và liên tục trong vài giờ.
- Các hoạt động như xoay người, thở mạnh, ho, hắt hơi, đi lại hay va chạm nhẹ đều làm tăng cảm giác đau.
- Bên cạnh đó, người bệnh còn gặp phải tình trạng táo bón hoặc tiêu chảy.
- Nhịp tim tăng nhanh bất thường.
- Sốt cao và lạnh run xuất hiện khi tình trạng viêm ruột thừa bắt đầu xuất hiện biến chứng.
- Bụng bị chướng lên rõ rệt ở giai đoạn muộn của bệnh.
- Vị giác kém đi, lưỡi dơ và hơi thở có mùi hôi.
- Tiểu đau hoặc tiểu rắt.
Trong quá trình khám lâm sàng, bác sĩ sẽ ấn nhẹ vào vùng bụng đau. Nếu đó là đau ruột thừa, cơn đau sẽ tăng lên khi bác sĩ nhấc tay ra (một dấu hiệu điển hình của viêm phúc mạc xung quanh).
Bệnh nhân thường có phản ứng co cứng bụng và co cơ để chống lại áp lực lên vùng viêm nhiễm. Ngoài ra, bác sĩ có thể tiến hành khám trực tràng và riêng đối với phụ nữ trong độ tuổi sinh sản có thể được kiểm tra vùng tiểu khung để loại trừ nguy cơ mắc các bệnh lý phụ khoa.
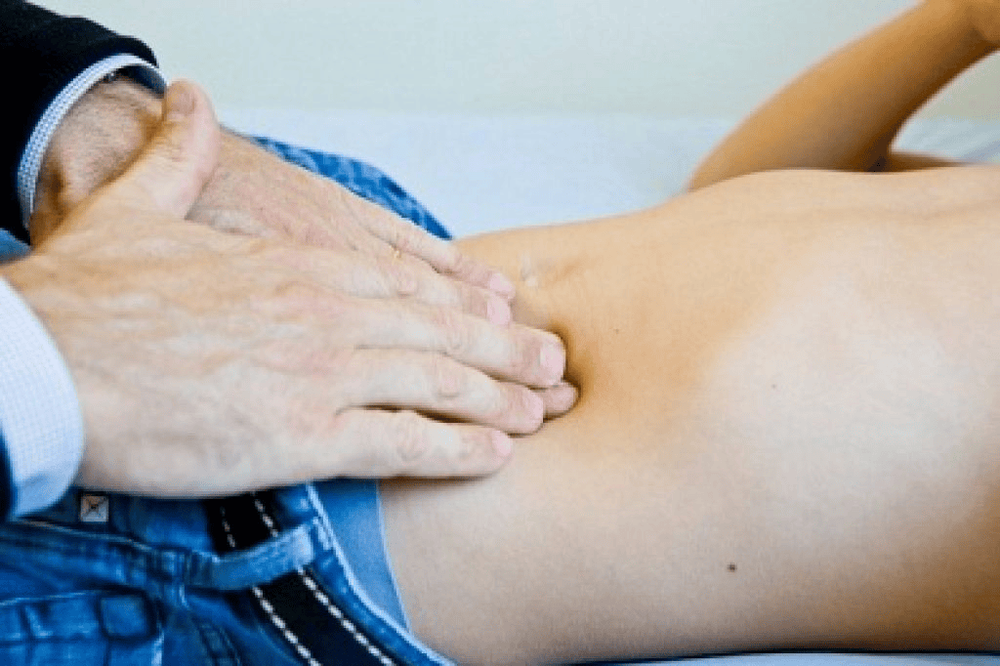
2.2 Thực hiện một số xét nghiệm
- Xét nghiệm máu: Qua xét nghiệm máu, bác sĩ có thể xác định được tình trạng nhiễm trùng trong cơ thể bằng cách kiểm tra số lượng bạch cầu và nồng độ CRP.
- Phân tích nước tiểu: Bằng cách phân tích mẫu nước tiểu, bác sĩ sẽ loại trừ khả năng nhiễm trùng đường tiểu hoặc sỏi thận là nguyên nhân gây đau.
- Thử que: Việc thực hiện thử que giúp loại trừ khả năng mang thai ngoài tử cung, một tình trạng có thể gây ra các triệu chứng giống như viêm ruột thừa.
2.3 Các phương pháp chẩn đoán hình ảnh
Chẩn đoán hình ảnh đóng vai trò vô cùng quan trọng, đặc biệt trong những trường hợp viêm ruột thừa cấp có triệu chứng không điển hình. Một nghiên cứu gần đây đã chỉ ra rằng: nếu chỉ dựa vào lâm sàng, tỷ lệ chẩn đoán sai có thể lên tới 30%. Tuy nhiên, khi kết hợp với siêu âm hoặc chụp cắt lớp vi tính, tỉ lệ sai sót giảm đáng kể, lần lượt là 14% khi siêu âm và 7% khi chụp cắt lớp vi tính.
Các phương pháp chẩn đoán hình ảnh được ứng dụng rộng rãi là:
- Siêu âm: Để khảo sát và đánh giá tình trạng sưng tấy của ruột thừa bị viêm, bác sĩ sẽ sử dụng đầu dò tần số cao, đè ép nhẹ nhàng và dần dần trên vùng nhạy cảm đau, nghi ngờ có viêm ruột thừa cấp. Phương pháp siêu âm này có giá trị rất cao vì độ nhạy và độ đặc hiệu lên tới 98%, giúp phát hiện chính xác tình trạng viêm ruột thừa. Ngoài ra, siêu âm còn hữu ích trong việc chẩn đoán các bệnh lý khác gây đau vùng hố chậu phải, như bệnh phụ khoa và tiết niệu. Tuy nhiên, hiệu quả của siêu âm có thể bị ảnh hưởng bởi một số yếu tố như béo phì, chướng bụng, bàng quang căng, thai kỳ trên 6 tháng, phản ứng thành bụng hoặc vị trí bất thường của ruột thừa.
- Chụp X-quang ổ bụng cho phép phát hiện sỏi phân trong ruột thừa. Song, độ tin cậy của phương pháp này khá hạn chế bởi nhiều bệnh lý khác cũng gây ra những hình ảnh tương tự như viêm ruột thừa cấp. Vì thế, kỹ thuật này thường được áp dụng để phân biệt với các bệnh lý khác.
- Phương pháp chụp Barit bằng cách thụt cho thấy, khi ruột thừa khỏe mạnh, chất cản quang Barit sẽ vào đầy trong ruột thừa. Ngược lại, nếu ruột thừa bị viêm hoặc tắc, Barit sẽ không thể đi qua được, đây là một dấu hiệu quan trọng để chẩn đoán viêm ruột thừa cấp. Bên cạnh đó, kỹ thuật này còn hỗ trợ trong việc phân biệt viêm ruột thừa với các bệnh lý tương tự như ung thư đại tràng, viêm đại tràng co thắt và viêm hồi manh tràng.
- Chụp CT vùng bụng: Với độ nhạy và độ đặc hiệu cao, chụp cắt lớp vi tính vùng bụng là công cụ hữu hiệu để chẩn đoán xác định viêm ruột thừa cấp, đặc biệt trong những trường hợp khó, không điển hình.
3. Phương pháp điều trị viêm ruột thừa cấp
Viêm ruột thừa cấp đòi hỏi phải can thiệp phẫu thuật. Phương pháp điều trị tiêu chuẩn cho bệnh lý này là cắt bỏ phần ruột thừa bị viêm. Để phòng ngừa biến chứng nhiễm trùng, trước khi tiến hành phẫu thuật, bệnh nhân thường được điều trị bằng kháng sinh.
3.1 Phẫu thuật cắt bỏ ruột thừa
Phẫu thuật cắt bỏ ruột thừa có thể được thực hiện bằng hai phương pháp chính. Mổ mở truyền thống yêu cầu một vết rạch dài khoảng 5-10 cm trên da bụng để tiếp cận ruột thừa. Trong khi đó, phương pháp nội soi được thực hiện thông các lỗ nhỏ trên bụng để đưa vào một camera và các dụng cụ phẫu thuật. Qua camera, bác sĩ có thể quan sát trực tiếp ổ bụng và tiến hành cắt bỏ ruột thừa một cách chính xác.
Phẫu thuật nội soi thường được xem là một lựa chọn tối ưu cho nhiều bệnh nhân nhờ những ưu điểm vượt trội. Phương pháp này giúp bệnh nhân hồi phục nhanh chóng, giảm thiểu cảm giác đau đớn sau phẫu thuật và hạn chế tối đa việc để lại sẹo.
Tuy nhiên, không phải ai cũng phù hợp với phẫu thuật nội soi. Những bệnh nhân mắc các bệnh lý như tim mạch, hô hấp nặng hoặc đã từng trải qua phẫu thuật ổ bụng trước đó thường được xem là đối tượng chống chỉ định.
Việc lựa chọn phương pháp phẫu thuật phụ thuộc rất nhiều vào tình trạng bệnh. Khi ruột thừa ở vị trí bất thường hoặc viêm nhiễm nghiêm trọng, gây ra các biến chứng như viêm phúc mạc, ruột quá chướng hơi, ổ bụng quá bẩn, việc tiếp tục phẫu thuật nội soi có thể không khả thi. Trong những trường hợp này, việc chuyển sang mổ hở là quyết định hợp lý để đảm bảo an toàn cho bệnh nhân.
Điều quan trọng cần nhấn mạnh là việc thay đổi phương pháp điều trị không phải là thất bại của phẫu thuật nội soi mà là sự điều chỉnh linh hoạt dựa trên tình hình thực tế, nhằm mang lại hiệu quả điều trị tốt nhất.
Thông thường, bệnh nhân bị viêm ruột thừa không biến chứng và được phẫu thuật nội soi sẽ ra viện sau 1-2 ngày điều trị. Ngược lại, các trường hợp viêm phúc mạc do ruột thừa vỡ đòi hỏi thời gian hồi phục lâu hơn, khoảng 5 ngày.
3.2 Điều trị không phẫu thuật
Nghiên cứu cho thấy, kháng sinh có thể chữa khỏi hơn 90% các trường hợp viêm ruột thừa cấp không biến chứng. Dẫu vậy, nguy cơ tái phát bệnh trong vòng một năm vẫn khá cao (trên 30%). Do đó, phẫu thuật nội soi cắt bỏ ruột thừa vẫn là lựa chọn hàng đầu cho bệnh nhân.
Những bệnh nhân viêm ruột thừa, có biến chứng vỡ gây áp xe ruột thừa, sẽ được điều trị bằng cách chọc dẫn lưu áp xe dưới siêu âm kết hợp với kháng sinh. Sau 6 tháng, khi tình trạng sức khỏe ổn định, bệnh nhân sẽ được chỉ định phẫu thuật cắt ruột thừa.
Việc điều trị bằng kháng sinh có thể được cân nhắc đối với trường hợp viêm ruột thừa không biến chứng ở những bệnh nhân không đủ điều kiện phẫu thuật như người bị rối loạn đông máu nặng hoặc mắc các bệnh nội khoa nghiêm trọng.

3.3 Biến chứng sau phẫu thuật cắt ruột thừa
Phẫu thuật cắt ruột thừa có thể dẫn đến một số biến chứng, bao gồm: chảy máu, nhiễm trùng vết mổ và ổ bụng, dịch áp xe tồn lưu, tổn thương các cơ quan trong ổ bụng, dính ruột sau mổ và các biến chứng liên quan đến gây mê hồi sức như thuyên tắc mạch, thuyên tắc phổi.
Tỷ lệ xảy ra các biến chứng này dao động từ 4 đến 15% và phụ thuộc vào nhiều yếu tố như: tình trạng viêm ruột thừa có xảy ra biến chứng không, phương pháp phẫu thuật và sức khỏe tổng quát của bệnh nhân, các bệnh lý kèm theo. Ví dụ, mổ nội soi thường an toàn, tỷ lệ nhiễm trùng thấp hơn mổ mở, đối với những trường hợp viêm ruột thừa đã có biến chứng sẽ có nguy cơ dính ruột và dịch áp xe tồn lưu cao hơn bệnh nhân viêm ruột thừa không biến chứng.
- Từ 2% đến 4% ca mổ ruột thừa xảy ra biến chứng nhiễm trùng, nhiễm khuẩn vết mổ hoặc hình thành áp xe ổ bụng (tích tụ mủ trong ruột thừa)
- Ở những người hút thuốc, béo phì, mắc bệnh tiểu đường, suy tim, suy thận, bệnh phổi thường gặp các vấn đề như: thuyên tắc tĩnh mạch, thuyên tắc phổi, vấn đề tim mạch, khó thở, vết thương hồi phục kém,...

4. Chăm sóc người bệnh viêm ruột thừa cấp
4.1 Chú ý trong sinh hoạt và sử dụng thuốc
- Theo chỉ định của bác sĩ, bệnh nhân viêm ruột thừa cấp có thể sử dụng thuốc kháng sinh và thuốc giảm đau. Để giảm đau, bệnh nhân có thể áp dụng miếng đệm sưởi hoặc túi nước đá chườm lên vết mổ.
- Tuần đầu tiên sau phẫu thuật, bệnh nhân chỉ nên vận động nhẹ nhàng và hạn chế các hoạt động mạnh hoặc gắng sức.
- Trẻ có thể quay lại trường sau 2-3 ngày phẫu thuật nếu ruột thừa chưa vỡ, trường hợp ruột thừa đã vỡ, trẻ có thể đi học lại sau 2 tuần phẫu thuật.
- Sau 1 tuần hậu phẫu, trẻ thường có thể trở lại với các hoạt động thể thao.
- Vết mổ cần được vệ sinh nhẹ nhàng và để khô tự nhiên. Không nên dùng bột hoặc kem thoa lên vết mổ, thay vào đó, hãy để vết mổ tiếp xúc với không khí để se bề mặt nhanh chóng.
- Để phòng ngừa nhiễm trùng vết mổ, vết mổ sẽ được thay băng, sát khuẩn 2 ngày/lần.
- Trong vòng 1 tháng, bệnh nhân không nên tắm bồn hoặc tham gia các hoạt động dưới nước cho đến khi vết mổ lành hẳn.
- Bệnh nhân viêm ruột thừa cấp sẽ được theo dõi sát sao trong suốt quá trình nằm viện để phát hiện sớm các biến chứng có thể xảy ra như tắc ruột, thủng ruột, nhiễm trùng...
- Mặc quần áo rộng rãi để tránh kích ứng da quanh vết mổ.
- Khi ho, cười hoặc xoay người, bệnh nhân nên đặt gối trước bụng để bảo vệ bụng, giảm đau.
- Không lái xe cho đến khi tái khám lần đầu tiên.
- Sau phẫu thuật, bệnh nhân có thể tập luyện bằng cách đi bộ, leo cầu thang,...
- Nên hỏi ý kiến bác sĩ về thời điểm quan hệ tình dục lại.
- Sau 4-6 tuần, vết sẹo sẽ mờ dần và trở nên mềm mại.

4.2 Chú ý trong chế độ ăn uống
- Thức ăn sau mổ nên được chia nhỏ thành nhiều bữa nhỏ trong ngày, cụ thể là từ 6 đến 8 bữa.
- Trước khi quay trở lại với chế độ ăn uống bình thường, người bệnh có thể tập làm quen dần với thức ăn mềm, lỏng. Súp và cháo là những lựa chọn phù hợp trong vài ngày đầu.
- Sau khi cơ thể hồi phục, bệnh nhân có thể quay trở lại chế độ ăn uống như bình thường theo chỉ dẫn của bác sĩ.
- Để tránh táo bón, bệnh nhân cần uống nhiều nước, các loại đồ uống không chứa caffeine và hạn chế tối đa thức ăn nhiều dầu mỡ.
4.3 Khi nào nên liên lạc với bác sĩ?
Bệnh nhân viêm ruột thừa cấp cần tham khảo ý kiến bác sĩ ngay lập tức khi:
- Nhiệt độ cơ thể tăng cao vượt quá 38 độ C, có thể kèm theo ho hoặc không. Đây là tín hiệu báo động về khả năng nhiễm trùng phổi hoặc nhiễm trùng ở vùng bụng.
- Nhịp tim đập nhanh hơn bình thường, vượt quá 100 nhịp mỗi phút.
- Cảm thấy đau nhói ở ngực, khó thở đột ngột.
- Đau bụng dữ dội hơn hoặc cảm thấy khó chịu ở vùng bụng.
- Vết mổ bị sưng đỏ bất thường hoặc chảy dịch.
- Vết mổ bị hở ra.
- Chân bị sưng và đau nhức bắp chân do cục máu đông hình thành.
- Buồn nôn, nôn mửa, ớn lạnh và đổ mồ hôi nhiều.
- Tiêu chảy liên tục kèm theo sốt cao (là dấu hiệu nhiễm trùng đường ruột).
- Táo bón kéo dài.
- Không thể đi tiểu hoặc bàng quang không chứa nước tiểu.
Khoảng 2 tuần sau khi xuất viện, bệnh nhân nên sắp xếp tái khám để được thăm khám và hỗ trợ tốt nhất sau phẫu thuật viêm ruột thừa cấp.
Nếu có nhu cầu tư vấn và thăm khám tại các Bệnh viện Vinmec thuộc hệ thống Y tế trên toàn quốc, Quý khách vui lòng đặt lịch trên website để được phục vụ.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.