Bài viết được tư vấn chuyên môn bởi Bác sĩ Nội tổng hợp - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng.
Viêm nội tâm mạc là một bệnh lý có khả năng gây ra các tình trạng nguy hiểm đối với tính mạng của người bệnh. Khi các khối vi khuẩn vỡ ra, tắc nghẽn các mạch máu, bệnh có thể xảy ra các biến chứng như đột quỵ hoặc suy giảm lưu lượng máu đến các cơ quan. Vì vậy, việc đặt chẩn đoán chính xác và điều trị kịp thời là điều cực kỳ quan trọng.
1. Viêm nội tâm mạc là gì?
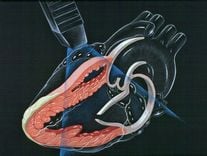
Viêm nội tâm mạc là một tình trạng trong đó màng trong của tim và các van tim bị nhiễm trùng. Nhiễm trùng này có thể được gây ra bởi vi khuẩn hoặc nấm xâm nhập vào hệ thống máu thông qua niêm mạc miệng, vết thương hở, hoặc thông qua việc sử dụng kim tiêm. Ngoài ra, nhiễm trùng cũng có thể xảy ra sau quá trình thực hiện các thủ thuật y tế, đặc biệt là sau khi vết mổ bị nhiễm trùng.
Thông thường, khi vi khuẩn xâm nhập vào máu, hệ thống miễn dịch sẽ ngăn chúng tồn tại và gây hại. Tuy nhiên, vi khuẩn cũng có khả năng lưu thông trong máu, nếu tim đã bị tổn thương do bệnh tim hoặc bệnh nhân đang sử dụng van tim nhân tạo, vi khuẩn có thể bám vào mô tim, tránh được hệ thống miễn dịch, và gây ra một nhiễm trùng nguy hiểm.
2. Phân loại viêm nội tâm mạc
2.1 Viêm nội tâm mạc bán cấp
Vi khuẩn gây bệnh một cách lặng lẽ, tình trạng bệnh tiến triển chậm nhưng đầy nguy hiểm. Bệnh viêm nội tâm mạc bán cấp thường xuất hiện và tiến triển ở những người có vấn đề về van tim, cũng có thể phát triển từ các bệnh như nhiễm trùng tiết niệu, nha chu, hoặc nhiễm trùng tiêu hóa nếu không được điều trị đúng cách, dẫn đến nhiễm trùng huyết.
Nguyên nhân thường gây bệnh ở trường hợp này là các loại vi khuẩn như streptococci (đặc biệt là Viridans và Enterococci), cũng như Gemella morbillorum.
2.2 Viêm nội tâm mạc cấp tính
Tình trạng viêm nội tâm mạc này thường phát triển nhanh, bắt đầu đột ngột và có tính nguy hiểm cao. Bệnh thường do các vi khuẩn có độc tính cao như S. aureus, nhóm liên cầu tán huyết nhóm A, phế cầu, lậu cầu và nhiều loại khác gây ra. Hầu hết các trường hợp không chỉ gây viêm nội tâm mạc mà còn tác động và gây tổn thương cho van tim
2.3 Viêm nội tâm mạc trên van tim nhân tạo
Đây là một bệnh lý thường xảy ra ở những bệnh nhân có van tim nhân tạo, chiếm tỷ lệ khoảng 2 - 3% trong tất cả các trường hợp. Nhiễm khuẩn sớm (thường xuất hiện trong vòng 2 tháng sau ca phẫu thuật) thường là kết quả của nhiễm khuẩn trong quá trình thực hiện ca phẫu thuật. Nhiễm khuẩn muộn có thể xuất phát từ việc nhiễm khuẩn huyết xâm nhập hoặc từ nhiễm khuẩn trong quá trình phẫu thuật, tuy nhiên, loại vi khuẩn này thường có độc lực thấp.
3. Nguyên nhân gây viêm nội tâm mạc
Viêm nội tâm mạc là kết quả của vi khuẩn hoặc nấm xâm nhập vào máu từ bên ngoài cơ thể. Người có trái tim khỏe mạnh thường ít phải đối mặt với tình trạng này. Tuy nhiên, một số bệnh tim và thủ thuật được thực hiện để điều trị các bệnh tim cụ thể có thể tạo điều kiện thuận lợi cho viêm nội tâm mạc phát triển. Các yếu tố này bao gồm:
● Bệnh tim bẩm sinh.
● Bệnh về van tim.
● Bệnh cơ tim phì đại.
● Thay van tim nhân tạo.
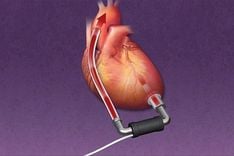
● Cấy ghép các thiết bị hỗ trợ vào tim, chẳng hạn như máy tạo nhịp tim.
Những người đã từng mắc viêm nội tâm mạc một lần trước đây có nguy cơ cao hơn bị nhiễm trùng tim trở lại. Đồng thời, những người có hệ thống miễn dịch suy yếu, như người nhiễm HIV hoặc đã ghép tạng, cũng có nguy cơ cao bị nhiễm trùng tim và gây ra viêm nội tâm mạc.

4. Triệu chứng viêm nội tâm mạc
Các dấu hiệu của viêm nội tâm mạc có thể tương tự như bệnh cúm hoặc một số bệnh nhiễm vi rút khác. Những triệu chứng thường bao gồm:
● Sốt.
● Ớn lạnh.
● Đổ mồ hôi nhiều ban đêm.
● Mệt mỏi và suy nhược.
● Tình trạng da mặt xanh xao.
● Đau khớp và cơ bắp.
Viêm nội tâm mạc có thể xuất hiện các triệu chứng khác, bao gồm:
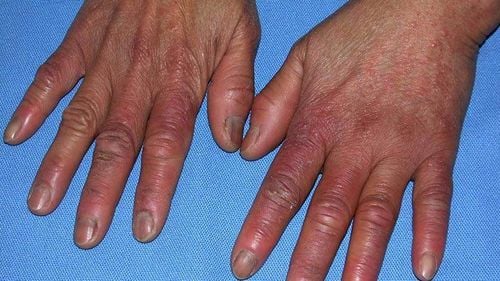
● Chảy máu ở vùng dưới móng tay hoặc móng chân (gọi là xuất huyết mảnh).
● Các nốt đỏ xuất hiện trên lòng bàn tay và lòng bàn chân mà không gây đau (gọi là tổn thương Janeway).
● Đau và nốt đỏ xuất hiện trên các miếng đệm của ngón tay, ngón chân (gọi là hạch Osler).
● Sự xuất hiện của các đốm nhỏ màu tím hoặc đỏ trên da, trong lòng trắng mắt hoặc trong miệng.
● Khó thở.
● Cảm giác ho dai dẳng kéo dài.
● Mất cân mà tìm ra nguyên nhân.
● Sưng to ở bàn chân, bàn cẳng chân hoặc vùng bụng.
Triệu chứng của viêm nội tâm mạc có thể phát triển một cách nhanh chóng trong vài ngày hoặc tiến triển chậm trong vài tuần.
5. Viêm nội tâm mạc có nguy hiểm không?
Viêm nội tâm mạc có tiềm năng gây ra các tình trạng nguy hiểm đối với tính mạng của người bệnh. Nó có thể dẫn đến những hậu quả nguy cơ như sau:
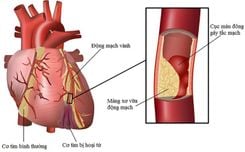
● Giảm lưu lượng máu đến các cơ quan hoặc thậm chí là gây đột quỵ. Biến chứng này xảy ra khi các khối vi khuẩn nổ vỡ và gây tắc nghẽn trong các mạch máu.
● Vi khuẩn gây ra viêm nội tâm mạc cũng có thể lan sang các cơ quan khác và gây tổn thương cho các mô khác.
● Viêm nội tâm mạc, nếu không được kiểm soát, có thể gây hỏng van tim vĩnh viễn, dẫn đến suy tim
Người bệnh mắc viêm nội tâm mạc và không được điều trị đúng cách có thể đối mặt với các biến chứng sau:
● Suy tim.
● Không kiểm soát được nhiễm trùng.
● Tắc nghẽn trong hệ thống mạch máu.
● Các biến chứng về hệ thần kinh.
● Các biến chứng khác như sưng mạch do nhiễm trùng, suy thận cấp, biến chứng dạng thấp, áp xe lách, viêm cơ tim, và viêm màng ngoài tim.
● Có thể dẫn đến tử vong trong quá trình mổ điều trị, với tỷ lệ tử vong là 5-15%, tỷ lệ sống sót sau 10 năm chỉ còn khoảng 60-90%, và sau 15-20 năm chỉ chiếm 50%.
6. Phương pháp chẩn đoán viêm nội tâm mạc
Các gợi ý chẩn đoán viêm nội tâm mạc nhiễm khuẩn ở người bệnh gồm:
● Tiếng thổi ở tim;
● Biến cố tắc mạch không rõ nguồn gốc;
● Nhiễm trùng huyết không rõ nguồn gốc;
● Sốt ở những bệnh nhân có van nhân tạo, bệnh van tim, tim bẩm sinh, suy tim, rối loạn dẫn truyền.
Bên cạnh các gợi ý chẩn đoán trên, viêm nội tâm mạc nhiễm khuẩn được chẩn đoán dựa trên tiêu chuẩn Duke gồm các tiêu chuẩn chính và tiêu chuẩn phụ. Cụ thể:
6.1 Tiêu chuẩn chính
Cấy máu dương tính với loại vi khuẩn thường gặp gây viêm nội tâm mạc nhiễm khuẩn:
● Loại vi khuẩn điển hình phù hợp với chủng vi khuẩn được phân lập từ hai lần cấy máu riêng biệt (Streptococci viridans, Streptococcus bovis, S. aureus, enterococcus, nhóm HACEK);
● Loại vi khuẩn phù hợp với chủng vi khuẩn gây bệnh phân lập được từ các lần cấy máu dương tính liên tiếp: có ít nhất 2 lần cấy máu dương tính từ các mẫu máu được lấy cách nhau 12h hoặc tất cả 3 lần cấy máu đều dương tính hoặc cấy nhiều hơn 4 lần, đại đa số đều dương tính với điều kiện lần đầu và lần cuối lấy mẫu máu cách nhau ít nhất 1h.
Bằng chứng tổn thương nội mạc tim:
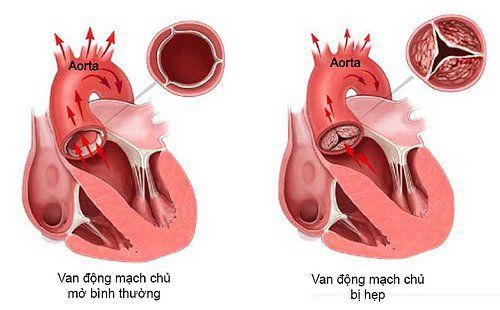
● Siêu âm tim cho thấy tổn thương viêm nội tâm mạc nhiễm khuẩn như sùi, áp xe, hở một phần van nhân tạo mới xuất hiện;
● Hở van mới xuất hiện.
6.2 Tiêu chuẩn phụ
Có bệnh tim loại hay gặp trong viêm nội tâm mạc, có tiêm chích ma túy;
● Sốt cao hơn 38 độ;
● Các dấu hiệu tại mạch máu: tắc động mạch lớn, nhồi máu phổi nhiễm trùng, phình mạch hình nấm, xuất huyết nội sọ, xuất huyết kết mạc...;
● Các dấu hiệu miễn dịch như: viêm cầu thận, nốt Osler, vết Roth, yếu tố dạng thấp;
● Bằng chứng nhiễm khuẩn: cấy máu dương tính nhưng không đáp ứng được tiêu chuẩn chính hoặc có bằng chứng huyết thanh học về tính trạng nhiễm trùng đang hoạt động phù hợp với tác nhân gây bệnh hay gặp trong viêm nội tâm mạc nhiễm khuẩn.
Chẩn đoán xác định gồm hai tiêu chí chính hoặc 1 tiêu chuẩn chính kết hợp 3 tiêu chuẩn phụ hoặc năm tiêu chuẩn phụ. Chẩn đoán nghi ngờ viêm nội tâm mạc (có dấu hiệu viêm nội tâm mạc nhưng không đủ chẩn đoán xác định) nhưng không thể loại trừ gồm 1 tiêu chí chính và 1 tiêu chí phụ hoặc 3 tiêu chí phụ.
Chẩn đoán loại trừ viêm nội tâm mạc gồm khẳng định một chẩn đoán khác hoặc khỏi sau 4 ngày điều trị kháng sinh, sinh thiết hoặc tử thiết không phát hiện bằng chứng bệnh hoặc không đủ tiêu chuẩn chẩn đoán nói trên.
7. Phương pháp chẩn đoán nguyên nhân viêm nội tâm mạc nhiễm khuẩn
● Viêm nội tâm mạc cấy máu dương tính: do liên cầu và enterococci, tụ cầu;
● Viêm nội tâm mạc cấy máu âm tính: do sử dụng kháng sinh trước đó, liên cầu họng;
● Viêm nội tâm mạc luôn có cấy máu âm tính thực sự do vi khuẩn nội bào, đen ta huyết tành học, nuôi cấy tế bào hoặc khuếch đại gen;
● Viêm nội tâm mạc đi kèm cấy máu âm tính mặc dù chưa sử dụng kháng dinh do các vi khuẩn khó nuôi cấy như các biến thể dinh dưỡng, các vi khuẩn gram âm thuộc nhóm HACEK, Brucella và nấm.

8. Điều trị viêm nội tâm mạc nhiễm khuẩn
8.1 Điều trị nội khoa
8.1.1 Điều trị khi chưa có kết quả cấy máu:
Một số lưu ý chung về quá trình điều trị nội khoa khi chưa kết quả cấy máu
Dưới đây là một số lưu ý quan trọng về quá trình điều trị nội khoa trong tình huống chưa có kết quả từ quá trình cấy máu:
● Điều trị bằng kháng sinh từ sớm (ngay sau khi đã cấy máu 3 lần) nhằm mục tiêu diệt vi khuẩn tại các tổn thương sùi. Việc sử dụng kháng sinh cần phải có liều lượng cao và thường kết hợp hai loại kháng sinh khác nhau để tăng hiệu quả.
● Ưu tiên sử dụng đường truyền tĩnh mạch để đảm bảo kháng sinh được cung cấp một cách hiệu quả và an toàn.
● Thời gian điều trị thường kéo dài từ 4 đến 6 tuần, tùy thuộc vào sự phát triển và kết quả cụ thể của tình trạng bệnh nhân.
● Lựa chọn loại kháng sinh tối ưu nên dựa trên kết quả cấy máu và kháng sinh đồ.
● Trong quá trình chờ đợi kết quả từ quá trình cấy máu, việc điều trị nội khoa vẫn cần được tiếp tục và theo dõi chặt chẽ để đảm bảo tình trạng bệnh nhân được kiểm soát và quản lý một cách tối ưu.
Viêm nội tâm mạc nhiễm khuẩn van tự nhiên
Một trong 3 lựa chọn sau:
● Ampicillin-sulbactam: 12g/24h, chia 4 lần, tiêm TM x 4-6 tuần và gentamicin sulfat 3mg/kg/24h chia 3 lần tiêm tĩnh mạch/TB x 5-14 ngày.
● Chia Vancomycin 30mg/kg/24h thành 2 lần pha với 200ml NaCl 0,9% hoặc glucose 5% sau đó truyền tĩnh mạch trong ít nhất 60 phút x 4-6 tuần và gentamicin sulfat 3mg/kg/24h chia 3 lần tiêm tĩnh mạch /TB x 5-14 ngày và ciprofloxacin 1000mg/24h uống x 4-6 tuần hoặc 800mg/24h chia 2 lần truyền tĩnh mạch x 4-6 tuần. (Chú ý: Vancomycin dùng cho người bệnh có dị ứng penicilin. Trẻ em không được vượt quá liều lượng thuốc cho một người lớn bình thường)
● Ampicillin-sulbactam 300mg/kg/24h chia 4-6 lần tiêm tĩnh mạch và gentamicin sulfat 3mg/kg/24h chia 3 lần tiêm tĩnh mạch /TB x 5-14 ngày. Và vancomycin 40mg/kg/24h chia 2-3 lần truyền tĩnh mạch như trên. Và ciprofloxacin 20-30mg/24h chia 2 lần truyền tĩnh mạch hoặc uống.
Viêm nội tâm mạc nhiễm khuẩn van nhân tạo dưới 1 năm sau phẫu thuật thay van tim
Người lớn: Phối hợp 4 loại kháng sinh sau:
● Vancomycin 30mg/kg/24h chia 2 lần truyền tĩnh mạch như trên x 6 tuần.
● Gentamicin sulfat 3mg/kg/24h chia 3 lần tiêm tĩnh mạch /TB x 2 tuần.
● Cefepim 6g/24h chia 3 lần tiêm TM chậm x 6 tuần.
● Rifampin 900mg/24h chia 3 lần uống hoặc hòa với Glucose 5% và truyền tĩnh mạch x 6 tuần.
Trẻ em:Phối hợp 4 loại kháng sinh sau:
● Cefepim 150mg/kg/24h chia 3 lần tiêm tĩnh mạch chậm (TE> 2 tháng).
● Rifampin 20mg/kg/24h chia 3 lần uống hoặc truyền tĩnh mạch (hòa cùng dung dịch Glucose 5%).
● Vancomycin và Gentamicin với cách dùng và liều lượng
Viêm nội tâm mạc nhiễm khuẩn van nhân tạo xảy ra trên 1 năm sau phẫu thuật thay van tim
● Điều trị như phương pháp điều trị viêm nội tâm mạc van tự nhiên trong thời gian khoảng 6 tuần.

8.1.2 Điều trị khi có kết quả cấy máu
Trong trường hợp kết quả cấy máu dương tính, điều trị viêm nội tâm mạc yêu cầu sự phối hợp giữa các loại kháng sinh có tác động đặc hiệu dựa trên độ nhạy cảm của vi khuẩn. Thời gian điều trị thường từ 4 đến 6 tuần. Riêng với aminoglycoside, thời gian điều trị nên được ngắn gọn nhất nếu có thể, không vượt quá 14 ngày và thường kéo dài từ 5 đến 14 ngày.
8.2 Điều trị ngoại khoa
Có một số tình huống cần thiết để tiến hành điều trị phẫu thuật:
● Trường hợp suy tim từ vừa đến nặng do sự rối loạn hoạt động của van tim, bao gồm hở van do thủng hoặc rách, và tắc van 2 lá do sự sùi lớn.
● Tình trạng không ổn định của van tim nhân tạo.
● Nhiễm trùng không thể kiểm soát được bằng kháng sinh.
● Tái phát viêm nội tâm mạc nhiễm trùng trên van nhân tạo sau khi đã được điều trị bằng kháng sinh theo liệu pháp tối ưu.
Các trường hợp sau đây có thể được xem xét điều trị phẫu thuật một cách tương đối:
● Nhiễm trùng xâm lấn quanh van.
● Tái phát sau khi đã được điều trị bằng kháng sinh theo liệu pháp tối ưu (trên van tự nhiên).
● Nhiễm trùng cấy máu âm tính và có sốt kéo dài.
● Kích thước sùi lớn vượt quá 10mm.
Thời điểm lý tưởng để thực hiện phẫu thuật nằm trong khoảng từ 10 ngày sau khi bắt đầu điều trị bằng kháng sinh. Việc tiến hành phẫu thuật ngoại khoa không nên trì hoãn quá để tránh sự trầm trọng của tình trạng bệnh và cần phải đảm bảo rằng kháng sinh đã có hiệu quả trong khoảng thời gian từ 24 đến 72 giờ trước khi tiến hành phẫu thuật.
9. Phòng ngừa viêm nội tâm mạc nhiễm khuẩn diễn tiến nặng
Những người bệnh mắc viêm nội tâm mạc nhiễm khuẩn có thể kiểm soát và hạn chế sự tiến triển của bệnh bằng cách thực hiện các biện pháp sau:
● Duy trì vệ sinh răng miệng hàng ngày theo cách đúng đắn để ngăn ngừa nhiễm trùng từ miệng và niêm mạc miệng.
● Tránh làm tổn thương da và hạn chế xỏ khuyên trên cơ thể hoặc xăm mình để tránh mở cửa cho vi khuẩn xâm nhập.
● Đảm bảo an toàn khi thực hiện các xét nghiệm chẩn đoán hoặc thủ thuật ngoại khoa trong môi trường bệnh viện để ngăn ngừa nhiễm trùng.
● Điều trị kịp thời các tình trạng liên quan đến tim để duy trì sức khỏe tim mạch.
● Tránh sử dụng thuốc tiêm tĩnh mạch, vì chúng có thể tạo điều kiện thuận lợi cho nhiễm trùng.
● Kiểm soát bệnh tiểu đường bằng cách điều chỉnh lối sống để đảm bảo mức đường huyết được kiểm soát tốt.
● Giải quyết ngay lập tức bất kỳ vấn đề y tế nào gây suy giảm hệ miễn dịch, bao gồm cả điều trị nhiễm HIV nếu cần.
● Tuân thủ lịch tái khám, thực hiện điều trị theo chỉ định của bác sĩ nếu đã được chẩn đoán mắc bệnh.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.