Bài viết bởi Tiến sĩ Lý Thị Thanh Hà - Khối Di truyền y học, Trung tâm Công nghệ cao Vinmec
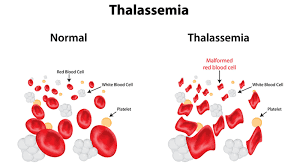
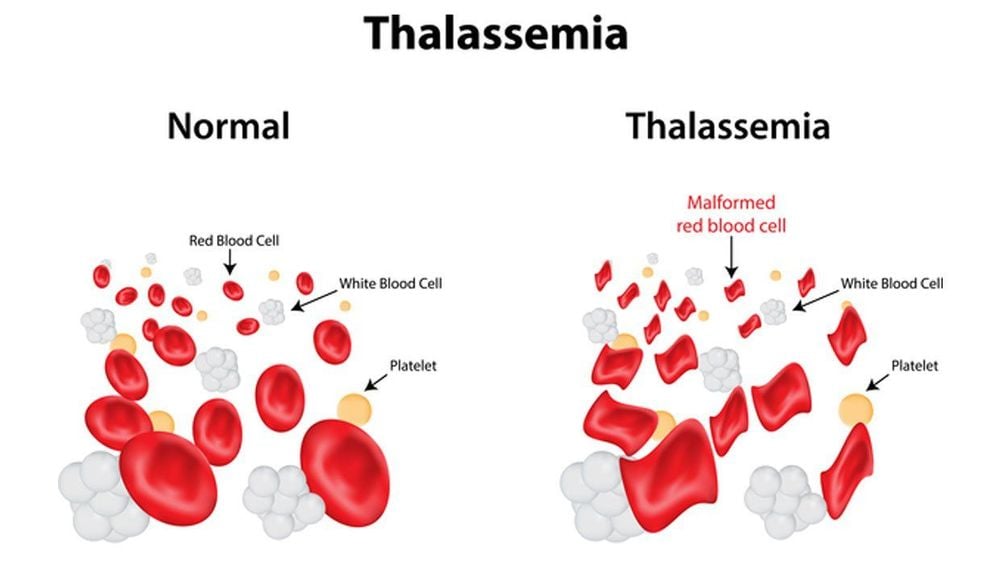
Thalassemia là bệnh di truyền lặn nhiễm sắc thể thường. Thalassemia được chia thành 2 thể chính: thể alpha và thể beta thalassemia, tuỳ thuộc vào vào đột biến trên gen nào gây thiếu hụt tổng hợp chuỗi hemoglobin alpha hoặc beta.
1. Phù thai cho bệnh Thalassemia là gì?
Thalassemia là bệnh di truyền lặn nhiễm sắc thể thường. Thalassemia được chia thành 2 thể chính: thể alpha và thể beta thalassemia, tuỳ thuộc vào vào đột biến trên gen nào gây thiếu hụt tổng hợp chuỗi hemoglobin alpha hoặc beta.
Ở người bình thường có 4 gen alpha globin có chức năng hoạt động. Đột biến trên gen alpha globin có thể gây mất 1, 2, 3 hoặc mất hoàn toàn 4 gen alpha globin.
Hội chứng phù thai do Hb Bart’s là thể bệnh nặng nhất của α-thalassemia, do mất hoàn toàn 4 gen α globin, gây nên tình trạng suy giảm hoàn toàn khả năng sản xuất chuỗi α globin. Trẻ mắc HbBart’s có thành phần Hb trong hồng cầu chủ yếu là loại Hb không có chức năng γ4 và β4. Tuy nhiên, vẫn còn một lượng Hb bào thai Porland (δ2γ2) tồn tại, là loại Hb duy nhất có chức năng vận chuyển oxy để duy trì sự sống cho bào thai. Thai mắc Hb Bart’s có phù nề, suy tim và thiếu máu kéo dài từ giai đoạn thai trong tử cung. Ngoài ra còn biểu hiện gan lách to, não chậm phát triển, hệ xương và hệ tim mạch phát triển bất thường, bánh rau dày. Trẻ mắc Hb Bart’s hầu hết thường tử vong ngay trong giai đoạn thai (23-38 tuần) hoặc ngay sau khi sinh. Chỉ có một vài trường hợp báo cáo là sống sót nhờ được điều trị tích cực và truyền máu ngay trong giai đoạn sơ sinh.
2. Cách phòng tránh nguyên nhân phù thai do Thalassemia?
Việc 4 gen alpha globin bị tổn thương ở thai nhi gây phù thai là do di truyền đồng thời từ bố và mẹ. Bố và mẹ đều là người mang mất đoạn tổn thương 2 gen alpha globin, nguy cơ di truyền lại cho em bé là 25%.
Để phòng tránh trường hợp này có 2 cách có thể thực hiện:
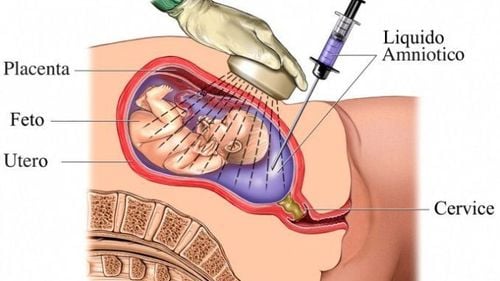
2.1 Chẩn đoán trước sinh cho thai nhi
Thời điểm thực hiện chẩn đoán trước sinh nếu thực hiện với mẫu dịch ối là ở tuần thai 16-18 tuần, với mẫu gai nhau thì có thể thực hiện ở tuần thai sớm hơn 10-12 tuần. Với mỗi loại mẫu bệnh phẩm sẽ có ưu và nhược điểm riêng. Bác sĩ tư vấn di truyền sẽ giải thích các vấn đề liên quan đến ý nghĩa xét nghiệm, giới hạn của từng loại xét nghiệm để khách hàng hiểu và quyết định lựa chọn.
2.2 Chẩn đoán phôi tiền làm tổ (PGD- Pre implantation Genetic diseases)
PGD là phương pháp chẩn đoán di truyền tiền chuyển phôi nhằm giúp cho những cặp vợ chồng vô sinh hiếm muộn sàng lọc, loại bỏ được các phôi bị dị tật và sinh con khỏe mạnh. Phương pháp thực hiện bằng cách sinh thiết 1 tế bào từ phôi thu được qua thụ tinh ống nghiệm khi phôi được 5 ngày tuổi. Tế bào này sau đó sẽ được mang đi xét nghiệm để phát hiện sớm các bất thường di truyền có nguy cơ đến từ bố và mẹ để loại bỏ các phôi lỗi nhằm bảo đảm cho đứa trẻ sinh ra không bị mắc các bệnh lý di truyền.
Mặc dù tan máu bẩm sinh là bệnh được chẩn đoán và điều trị không quá phức tạp, nhưng đây là căn bệnh di truyền từ thế hệ này sang thế hệ khác, chi phí cho điều trị rất tốn kém, vì vậy để sinh ra em bé khỏe mạnh trong cuộc sống hiện đại, tầm soát Gen bệnh trước khi kết hôn là vô cùng quan trọng.
Xem thêm: Hướng dẫn chẩn đoán bệnh Thalassemia
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.