Bài viết được viết bởi ThS.BS Hoàng Văn Làn Đức - Bác sĩ Chẩn đoán hình ảnh - Khoa Chẩn đoán hình ảnh và Y học hạt nhân - Bệnh viện Đa khoa Quốc tế Vinmec Times City
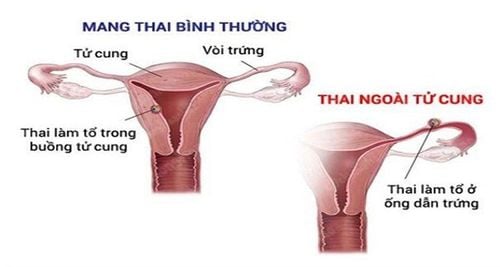
Chửa ngoài tử cung vị trí trong ổ bụng thường chẩn đoán khó khăn. Trường hợp này siêu âm sẽ không thấy thai trong buồng tử cung, không thấy khối chửa ngoài tử cung ở vị trí phần phụ hai bên, có thể phải sử dụng cắt lớp vi tính để tìm khối thai.
1. Điểm cần chú ý về vị trí của khối chửa ngoài tử cung
- Đối với thai tự nhiên: tỷ lệ chửa ngoài tử cung ở vị trí ống dẫn trứng (vòi tử cung) gặp nhiều nhất (>95%), đây là vị trí khối chửa gây các triệu chứng điển hình nhất, có thể vỡ gây chảy máu ổ bụng, nếu không chẩn đoán và cấp cứu kịp thời có thể tử vong. Các vị trí khác ít gặp, như trong ổ bụng khoảng 1.4%, ở buồng trứng khoảng 0.15%. Chửa hỗn hợp vừa có khối chửa ngoài tử cung vừa có chửa trong buồng tử cung với tỷ lệ rất thấp, khoảng 1/30000 ca.
- Đối với trường hợp có hỗ trợ sinh sản (như IVF): thì tỷ lệ chửa trong ổ bụng và trên buồng trứng gặp tỷ lệ lớn hơn thai tự nhiên, với 4.6%. Chửa hỗn hợp gặp với tỷ lệ có thể tới 11.7%.

2. Hoàn cảnh gợi ý chửa ngoài tử cung
Chửa ngoài tử cung vỡ
- Với trường hợp phụ nữ ở độ tuổi sinh đẻ, có đau bụng đột ngột dữ dội, có thể kèm theo dịch ổ bụng (nếu siêu âm được), hoặc có xét nghiệm hCG nước tiểu (+) cần phải nghĩ ngay tới chửa ngoài tử cung vỡ (cho đến khi có bằng chứng không phải chửa ngoài tử cung), và phải cấp cứu hồi sức, thậm chí phẫu thuật ngay.
- Với các trường hợp còn lại thì nghĩ tới chửa ngoài tử cung khi có các dấu hiệu sau:
Lâm sàng với 3 triệu chứng cổ điển sau:
+ Đau bụng và vùng chậu.
+ Rối loạn kinh hoặc mất kinh.
+ Ra máu âm đạo, có thể có máu cục.
Ngoài ra, có thể có các triệu chứng khác.
- Với thai tự nhiên
Nếu có xét nghiệm β- hCG thì với mức > 1500 mIu/ml mà không thấy thai trong buồng tử cung, thì cần phải nghĩ tới chửa ngoài tử cung. Cũng cần phải chú ý rằng ngưỡng cut -off của β- hCG thay đổi tùy vào nghiên cứu, thường từ 1000 – 2000 mIu/ml, nếu lấy ngưỡng cut-off thấp thì nguy cơ chẩn đoán chửa ngoài tử cung giả cao (dương tính giả), nếu lấy ngưỡng cao thì dễ bỏ sót chửa ngoài tử cung hoặc chẩn đoán chậm (âm tính giả).
Với nhiều nghiên cứu cho thấy, với các trường hợp nghi ngờ chửa ngoài tử cung, khi theo dõi có tới 90% sẽ xuất hiện thai trong tử cung bình thường. Với tỷ lệ thai trong buồng tử cung kèm thai ngoài tử cung gặp trong khoảng 30000 ca có thai, do vậy khi siêu âm thấy thai trong buồng tử cung có thể loại trừ thai ngoài tử cung ở mức có thể chấp nhận được.
- Với trường hợp thai có hỗ trợ sinh sản (IVF)
Việc đếm số lượng túi thai trong buồng tử cung đặc biệt quan trọng. Bởi vì khi làm IVF, thường đặt ít nhất 2 phôi vào trong buồng tử cung. Khi đó, nếu siêu âm thấy chưa đủ số lượng thai thì câu hỏi phải đặt ra là, rất có thể phôi kia bị lưu, hay có thể bị đẩy ra khỏi buồng tử cung gây chửa ngoài tử cung? Chính vì vậy mà chửa hỗn hợp ở trường hợp IVF đặc biệt cao.
3. Siêu âm chẩn đoán thai trong buồng tử cung khi nào?
Bởi vì, ở trường hợp tự nhiên, nếu siêu âm thấy thai trong buồng tử cung thì có thể loại trừ thai ngoài tử cung.
Vậy khi nào siêu âm kết luận là thai trong buồng tử cung?
Thai vào trong buồng tử cung trải qua các giai đoạn sau:
- Giai đoạn chỉ thấy túi ối, đường kính trung bình túi ối khoảng 5-7mm, có thể thấy dấu hiệu bờ viền tăng âm (Intradecidual sac sign -IDSS), hoặc dấu hiệu bờ viền đôi (double decidual sac sign - DDSS). Giai đoạn này thai khoảng 4 – 4.5 tuần.
- Giai đoạn có túi noãn hoàng: túi ối kích thước khoảng 10mm, với đặc điểm như trên, nhưng bên trong có hình túi noãn hoàng. Giai đoạn này thai khoảng 5-5.5 tuần.
- Giai đoạn hình thành phôi thai: túi ối giống giai đoạn trên, kích thước to hơn, ngoài túi noãn hoàng còn thấy phôi thai, có thể thấy hoạt động của tim thai. Giai đoạn này thai ít nhất 6-6.5 tuần.

Tuy nhiên, ở giai đoạn chỉ thấy túi ối với dấu hiệu điển hình là bờ viền tăng âm hay dấu hiệu bờ viền đôi thì cũng có độ nhạy và độ đặc hiệu thấp (Sen 34 – 65%, spe 58 – 75%), giá trị của chẩn đoán âm tính thấp (12-18%).
Điều đó có nghĩa là, với một hình ảnh ổ dịch trong buồng tử cung có bờ tròn đều (giống túi ối giả), nhưng không có dấu hiệu IDSS hoặc DDSS thì vẫn có thể là một túi thai (cần phải kết hợp với xét nghiệm và siêu âm theo dõi). Còn trường hợp giống túi ối nhỏ, với dấu hiệu IDSS/DDSS nhưng không có túi noãn hoàng hoặc phôi thai thì rất có thể là một túi ối giả gặp trong chửa ngoài tử cung, và trường hợp này nếu chủ quan không theo dõi, hoặc nếu người bệnh tiến hành bỏ thai, thì rất có thể sau đó bỏ sót chửa ngoài tử cung, thậm chí tưởng biến chứng của nạo hút thai mà không nghĩ tới triệu chứng của chửa ngoài tử cung.
Chính vì vậy, ở giai đoạn sớm này luôn luôn phải chẩn đoán phân biệt với một túi ối giả (có thể gặp trong chửa ngoài tử cung – khoảng 20%). Và nhiều tác giả khuyên, khi siêu âm chỉ kết luận là thai khi thấy sự xuất hiện của túi noãn hoàng hoặc phôi thai, còn với trường hợp chỉ thấy hình giống túi ối, có hoặc không có dấu hiệu IDSS/DDSS thì cũng không nên kết luận là thai sớm trong buồng tử cung, mà cần dựa vào xét nghiệm β- hCG và theo dõi tiếp để chẩn đoán.
4. Hướng dẫn siêu âm chẩn đoán của NICE 2019
Hướng dẫn siêu âm chẩn đoán của NICE 2019 với trường hợp chửa ngoài tử cung vị trí vòi tử cung (hay gặp nhất) như sau:
4.1 Khi siêu âm thấy các hình ảnh sau thì kết luận là thai ngoài tử cung
Thấy một khối ở phần phụ, tách biệt với buồng trứng (với siêu âm đầu dò thì khi đẩy đầu dò vào khối đó thì thấy di chuyển tách biệt với buồng trứng), thấy sự hiện diện của túi ối với hình ảnh túi noãn hoàng bên trong (gặp trong khoảng 8.3%), hoặc
Thấy khối như trên nhưng có thêm phôi thai, có thể có hoạt động của tim thai (gặp trong khoảng 7.4%).
Khi thấy khối như trên, kèm hình thai trong buồng tử cung thì chẩn đoán là thai hỗn hợp (chửa ngoài tử cung kèm thai trong buồng tử cung).
4.2. Khi thấy các hình ảnh sau thì có thể gặp tỷ lệ cao là chửa ngoài tử cung, nhưng phải kết hợp với lâm sàng và xét nghiệm β- hCG để chẩn đoán
Một khối ở phần phụ, tách biệt với buồng trứng, bên trong có hình túi ối nhưng không thấy túi noãn hoàng hay phôi thai (túi ối rỗng), đôi khi được mô tả là hình nhẫn với thành dày, trên Doppler màu thấy tăng sinh mạch dạng vòng tròn lửa “ring of fire” sign. (Gặp trong khoảng 24.7%). Hoặc
Một khối hỗn hợp âm ở phần phụ, tách biệt với buồng trứng. (Gặp khoảng 54%).
Với trường hợp này thì rất cần chẩn đoán phân biệt khối chửa ngoài tử cung với các tổn thương khác, như u buồng trứng (thường thấy từ trước, không có dấu hiệu tách biệt với buồng trứng, không có dấu hiệu vòng tròn lửa), hoặc với nang hoàng thể có chảy máu trong nang, thành nang dày kèm dấu hiệu vòng tròn lửa (không có dấu hiệu tách biệt với buồng trứng),...
4.3 Khi thấy các hình ảnh sau thì có thể gặp trong chửa ngoài tử cung, cần phối hợp với lâm sàng và xét nghiệm β- hCG để chẩn đoán
Không thấy thai trong buồng tử cung, hoặc thấy dịch trong buồng tử cung (hình túi ối giả).
4.4 Khi siêu âm chỉ thấy dịch trong ổ bụng hoặc tiểu khung với lượng từ vừa đến nhiều, thì cần phối hợp với lâm sàng và xét nghiệm β- hCG để chẩn đoán.
Các điểm cần chú ý khác
- Với dịch trong ổ bụng và tiểu khung: gặp trong khoảng 50 – 75% trong chửa ngoài tử cung, trong khoảng 20% thai bình thường trong buồng tử cung. Vì vậy, khi thấy dịch cũng không đồng nghĩa với khối chửa ngoài tử cung vỡ.
- Siêu âm có thể đánh giá được dịch trong ổ bụng và tiểu khung là dịch máu với tăng phản âm, hoặc máu cục, nhưng có độ nhạy và đặc hiệu không cao. Vì vậy, siêu âm quan trọng là đánh giá có dịch hay không, mức độ vừa hay nhiều.
- Khoảng 35% chửa ngoài tử cung không thấy bất cứ hình ảnh bất thường nào trên siêu âm tại thời điểm thăm khám (đặc biệt là chửa ở những vị trí khác như trong ổ bụng). Trường hợp này cần phối hợp lâm sàng, xét nghiệm β- hCG, thậm chí nội soi và theo dõi để chẩn đoán.
- Với các vị trí chửa ngoài tử cung khác:
+ Chửa vùng kẽ: túi thai nằm lệch góc tử cung với dấu hiệu đường kẽ và niêm mạc tử cung quanh túi thai < 5mm.
+ Chửa ngoài tử cung ở buồng trứng: khi xuất hiện túi noãn hoàng hoặc phôi thai thì chẩn đoán là chửa ngoài tử cung, khi chỉ là khối hỗn hợp âm, thường không có dấu hiệu tách biệt với buồng trứng thì phải dựa vào lâm sàng, xét nghiệm β- hCG, thậm chí nội soi chẩn đoán.
+ Chửa ngoài tử cung vị trí trong ổ bụng: thường chẩn đoán khó khăn. Trường hợp này siêu âm sẽ không thấy thai trong buồng tử cung, không thấy khối chửa ngoài tử cung ở vị trí phần phụ hai bên, có thể phải sử dụng CLVT để tìm khối chửa. Có thể thấy dịch ổ bụng hoặc tiểu khung. Một số trường hợp có thể thấy khối chửa ở dưới gan....
Thấu hiểu được nhu cầu mong muốn kiểm tra sức khỏe sinh sản, hiện nay Bệnh viện Đa khoa Quốc tế Vinmec đang triển khai các Gói khám sức khỏe sinh sản tiền hôn nhân cơ bản và nâng cao. Bên cạnh đó, tại Vinmec còn có Trung tâm Hỗ trợ sinh sản Vinmec là trung tâm hiện đại hàng đầu Việt Nam được xây dựng và áp dụng quy trình điều trị phối hợp thăm khám toàn diện, kết hợp cả nam khoa và sản phụ khoa để đưa ra phương án tối ưu cho từng trường hợp khách hàng.
Xem thêm: Hướng dẫn chẩn đoán chửa ngoài tử cung
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo:
- Lin E.P., Bhatt S., and Dogra V.S. (2008). Diagnostic Clues to Ectopic Pregnancy. RadioGraphics, 28(6), 1661–1671.
- Lozeau A.-M. (2005). Diagnosis and Management of Ectopic Pregnancy. Ectopic Pregnancy, 72(9), 8.
- Williams P.L., Laifer-Narin S.L., and Ragavendra N. (2003). US of abnormal uterine bleeding. Radiogr Rev Publ Radiol Soc N Am Inc, 23(3), 703–718.
- NICE (2019). Recommendations | Ectopic pregnancy and miscarriage: diagnosis and initial management | Guidance | NICE. <https://www.nice.org.uk/guidance/ng126/chapter/Recommendations>, accessed: 03/05/2020.