Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
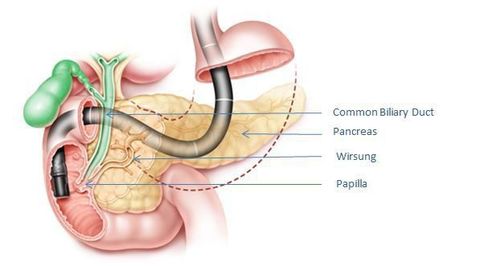
Những nhà phẫu thuật tiêu hóa và nội soi đều quen thuộc với giải phẫu bình thường của đường mật. Bài này tập trung trình bày các dạng bình thường và các thay đổi khác của đường mật qua hình ảnh X quang đường mật để phân biệt với những bệnh lý.
1. Tổng quan
Đường mật ngoài gan đường kính bình thường thì từ 5,8mm, số đo này nhỏ hơn khi đo qua siêu âm hay CT Scan vì không có bơm thuốc cản quang vào gây dãn nó. Khi đã cắt túi mật rồi thì đường mật không quá 1,3cm, do ống mật lúc này giữ vai trò dự trữ khi không còn túi mật. Vì vậy nếu đường mật lớn hơn các số trên thì đã xảy ra hẹp, tắc nghẽn mạn tính hay do ung thư.
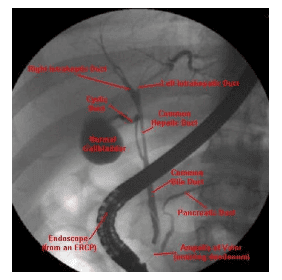
Hình ảnh X quang của hệ thống đường mật khi túi mật còn, đường kính của đường mật trên X quang không quá 1cm. Một khi túi mật đã cắt, khi bơm chất cản quang thuốc không vào túi mật nên áp lực trong ống mật chủ sẽ cao hơn và đường kính ngang lúc này lớn hơn nhưng không quá 1,3 cm. Hình đường mật trong gan trông giống như ảnh của một nhánh cây khô. Một khi không thấy được ảnh của nhánh gan có thể là dạng xơ gan hoặc do bất thường bẩm sinh ở trẻ em, người lớn ít gặp.
Ở người lớn, khi đường mật trong gan không hiện hình chứng tỏ có một tắc nghẽn nào đó, khi thất bại trong hiện hình đường mật trong gan thì đưa catheter sâu đến chỗ nghẽn hay có dây dẫn đường xuyên qua nhánh mật trong gan rồi bơm thuốc để khảo sát các bất thường đó.
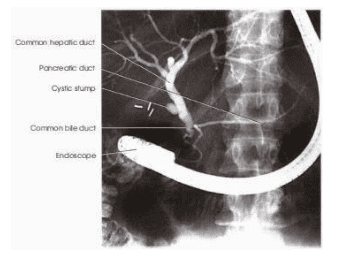
Các nguyên nhân không làm đầy cản quang cây đường mật trong gan:
+ Tư thế người bệnh.
+ Catheter tựa chặt vào thành ống hay vào túi mật.
+ Hẹp ống mật chủ hay ống gan chung.
+ Bị buộc ngang ống mật - Nối mật ruột hay rò.
+ Bệnh lý lành tính tại gan: xơ gan, hẹp do viêm đường mật.
+ Bệnh ác tính ở gan: ung thư gan nguyên hay thứ phát.
Muốn xác định, cần thay đổi cách để làm đầy đường mật trong gan:
+ Xoay đổi tư thế người bệnh (bàn X quang thay đổi).
+ Đưa catheter vào sâu hơn trong đường mật rồi bơm thuốc.
+ Thổi phồng Catheter có bóng hơi để chẹn dưới dòng.
+ Đặt catheter nong chỗ hẹp hay catheter có dây dẫn đường.
2. Hệ thống đường mật bình thường và các biến đổi
Hệ ống mật gan phải thường ngấm thuốc lâu hơn do trọng lực của tư thế nằm nghiêng trái . Thậm chí không hiện hình ống mật chủ vì vậy phải chụp hình để
loại trừ bệnh lý chính xác hơn.
Các nguyên nhân không hiện hình được hệ mật:
+ Tư thế bệnh nhân.
+ Kẹt ống túi mật, catheter chen vào đầu xa.
+ Hẹp ống mật chủ hay ống mật chung: lành tính, vô căn, mắc phải, ác tính.
+ Khâu cột vào ống mật chủ.
+ Rò mật-ruột.
Các phương pháp giúp chụp hình đường mật:
+ Xoay trở tư thế bệnh nhân và bơm thuốc.
+ Đưa catheter sâu vào ống mật rồi bơm thuốc.
+ Đưa catheter có bóng khí (balloon), bơm căng bóng rồi bơm thuốc.
+ Hoặc đặt catheter với dây dẫn chọn lọc nhánh gan rồi bơm thuốc.
Thông thường với tư thế bệnh nhân nằm xoay trái, khi bơm cản quang vào đường mật sẽ vào dễ dàng hệ mật bên trái, 1 phần nhỏ bên phải hoặc không có cho đến khi có một lượng lớn cản quang bơm vào hay sau khi thuốc vào túi mật đầy.
Đây là dấu hiệu dương tính giả và không được xem là bất thường do hẹp hay các bệnh lý trong gan khác. Phải thay đổi tư thế người bệnh, bơm đủ thuốc cản quang, làm đầy thuốc túi mật, đưa sấu ống vào trong đường mật, dùng catheter với bóng khí chẹn cũng không chụp được hệ bên P thì mới có thể kết luận được hẹp.
Không thấy hình đường mật hoàn toàn:
Không thấy hình đường mật hoàn toàn có thể do đổ đầy túi mật sớm làm chậm thuốc vào đường mật, hậu quả này thường diễn ra khi catheter chạm vào nhú Vater và không vào sầu đường mật được do đó thuốc sẽ vào nơi có áp lực thấp hơn. Nếu hẹp ở phần gần, catheter không thể đưa vào sâu trong ống mật
thuốc sẽ vào túi mật trước. Nếu catheter đi qua được phần gần, thuốc sẽ vào hệ gan mật nếu không hẹp đường mật. Nếu vẫn không chụp hình được đường mật, catheter có bong bóng đưa vào ống mật chủ để chèn ép, bơm cản quang thì sẽ hiện rõ đường mật ngay cả khi có chít hẹp hay có bệnh lý trong gan như viêm xơ
đường mật.
Nếu catheter không thể đưa sâu vào trong đường mật, thì cũng phải tiến hành chụp hình bơm cản quang với chẹn catheter vào bóng Vater ở đoạn xa của ống mật chủ đợi cho thuốc đi vào hệ mật. Hệ mật phải hiện hình nếu không có hẹp thực sự nào gây dòng chảy dội ngược. Nên tránh bơm đầy túi mật gây khó
chịu cho bệnh nhân, nhưng nếu cần thiết phải chụp hình toàn bộ hệ mật thì bơm đầy túi mật phải thực hiện với chú ý cẩn thận. Trên hình chụp X quang, đường mật trong gan phải trông giống như là cành cây, cấu trúc ống phân bố đều khắp gan.
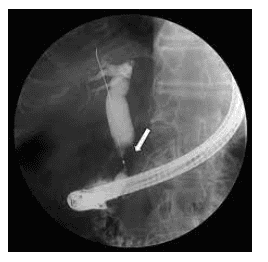
Tất nhiên, còn nhiều những hình thái khác có nghĩa là bệnh lý. Khi không có đường mật ra ngoài biên thì phải nghi ngờ tình trạng xơ gan nguyên phát hay những tình trạng xơ hóa của đường mật. Một bệnh lý khác gây tắc đó là sỏi mật trong gan, thường thì xuất hiện từ lúc nhỏ. Vậy người lớn mà xuất hiện bằng chứng của sỏi trong gan hay vàng da tắc mật nhưng khi chụp hình đường mật không thấy đường mật thì nên cố gắng dùng dây dẫn hay catheter để đưa vào hệ thống đó đánh giá tình trạng bệnh lý (ví dụ u hay viêm xơ hóa đường mật).
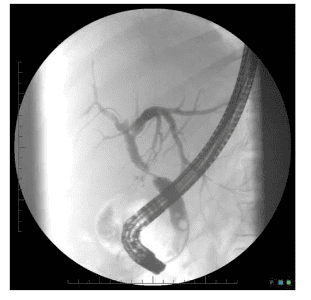
Những dạng khác nhau của đường mật bình thường được đánh giá dễ dàng thông qua chụp hình đường mật, ví dụ đường mật rất nhỏ và mảnh giống như hẹp nhưng mà thường là lành tính. Sinh thiết trực tiếp qua CT hay SA bằng kim FNA (Fine Needle Aspiration) nên làm nếu lấy tế bào bằng bàn chải (brush cytology) hay sinh thiết qua nội soi âm tính. Phương tiện quyết định cuối cùng là phẫu thuật mở bụng. Tuy nhiên để tránh mở bụng không cần thiết tác giả để nghị nên dùng phương pháp phẫu thuật không mổ bụng khác nhưng rất hiệu quả đó là nội soi ổ bụng (laparoscopy) để đánh giá.
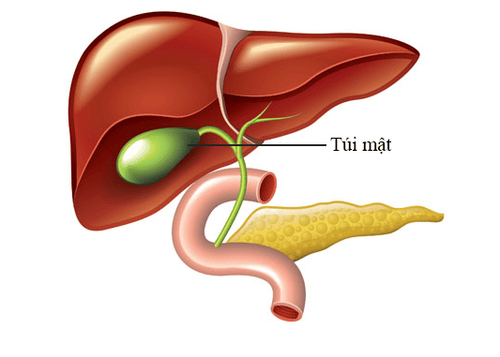
3. Túi mật và các biến đổi
Thường thì túi mật nằm dưới gan, bên phải ống mật chủ, ngoại lệ túi mật nằm bên trong gan, cao hơn và gần ống gan P. Để phát hiện thương tổn túi mật thì không được có quá nhiều thuốc cản quang túi mật hay quá đậm đặc trên 60%.
Vị trí khác thường của túi mật thường là do bẩm sinh. Thực hiện nội soi MTND trên những trường hợp này là một thử thách, thường phải đặt ngược vị trí bệnh nhân (xoay đầu, nghiêng P). Nếu không có tìm hiểu những thông tin trước thủ thuật thì rất khó khăn để thực hiện tình huống này.

4. Các bất thường của ống túi mật
Ống túi mật là nhánh phụ của đường mật chính, đường đi của nó khác nhau ở từng người và nó có thể đổ vào bất cứ nơi nào trên đường mật.
Trong khi tiến hành thủ thuật bơm thuốc cản quang có thể quan sát được dòng thuốc chảy đầy vào túi mật. Có khiếm khuyết trong quá trình đổ đầy này là do sỏi mật, điều này không thể khảo sát hay đánh giá được thông qua SA, CT hay chụp đường mật uống (oral cholecystogram).
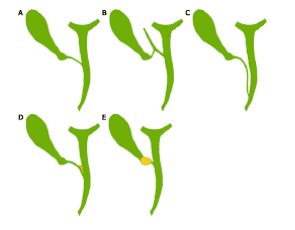
Ống túi mật có nhiều dạng khác nhau khi đổ vào ống mật chủ, dạng bọc lấp nghĩa là ôm quanh ống mật chủ hay gây triệu chứng đau quặn mật sau khi ăn. Xoay trở tư thế bệnh nhân giúp đánh giá toàn diện ống túi mật trong lúc chụp tự thế động. Có 4 dạng khác nhau của túi mật, bao gồm túi mật hình mũ (phrygian cap) và túi mật đội, Các dạng này hiếm gặp tuy nhiên không thể phát hiện được qua CT hay siêu âm, các dạng này mặc dù là lành tính nhưng có thể gây rối loạn chức năng co bóp tống xuất do đó thường gây triệu chứng.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.