Một cặp vợ chồng không có khả năng thụ thai sau khi quan hệ tình dục thường xuyên, liên tục trong vòng 1 năm mà không sử dụng bất kỳ biện pháp tránh thai nào thì được coi là vô sinh. Những cặp vợ chồng bị vô sinh có thể lựa chọn các biện pháp điều trị dưới đây để làm tăng khả năng sinh sản.
1. Vô sinh là gì? Điều trị như thế nào?
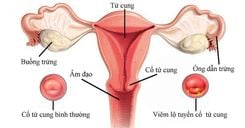
Không có khả năng thụ thai sau khi quan hệ tình dục thường xuyên trong 1 năm mà không sử dụng bất kỳ biện pháp tránh thai nào được gọi là vô sinh. Nguyên nhân gây vô sinh có thể do vợ hoặc chồng hoặc do cả hai người.
Các nghiên cứu đã chỉ ra rằng các vấn đề của phụ nữ góp phần vào hơn một nửa số trường hợp vô sinh. Trong khi đó phần lớn các nguyên nhân gây vô sinh ở nam là chất lượng tinh trùng.
Việc điều trị vô sinh phụ thuộc vào các yếu tố sau đây:
- Nguyên nhân gây vô sinh
- Thời gian vô sinh
- Tuổi tác của cả hai vợ chồng
- Sở thích cá nhân

Việc điều trị vô sinh không chỉ đòi hỏi nhiều về tài chính mà nó còn đòi hỏi các cặp vợ chồng phải có tâm lý tốt, thể chất và cả thời gian.
Ở nam giới, điều trị vô sinh được thực hiện khi thiếu tinh trùng khỏe mạnh hoặc gặp các vấn đề về tình dục nói chung. Các phương pháp điều trị bao gồm:
- Thuốc
- Phẫu thuật
- Thay đổi lối sống
- Lấy lại tinh trùng
Đối với phụ nữ, mặc dù có thể phục hồi khả năng sinh sản chỉ bằng cách sử dụng một hoặc hai liệu pháp, nhưng cũng có thể cần một số liệu pháp trước khi có thể thụ thai. Một số phương pháp điều trị vô sinh nữ bao gồm:
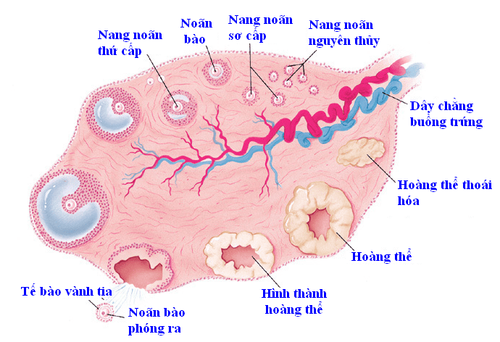
- Kích thích rụng trứng bằng thuốc hỗ trợ sinh sản
- Phẫu thuật để phục hồi khả năng sinh sản
- Thụ tinh trong tử cung (IUI)
Trong các trường hợp mà việc mang thai không xảy ra một cách tự nhiên, các cặp vợ chồng có thể sử dụng công nghệ hỗ trợ sinh sản (ART) để mang thai. Đây là một hình thức điều trị khả năng sinh sản bao gồm việc xử lý tinh trùng và trứng.

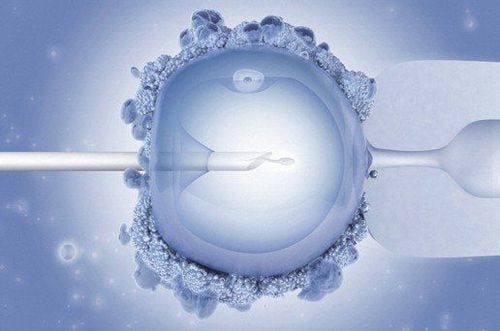
Một kỹ thuật ART phổ biến là thụ tinh trong ống nghiệm (IVF). Đây là một quá trình mà trứng và tinh trùng được kết hợp trong phòng thí nghiệm, sau đó chuyển phôi vào tử cung. Một số biện pháp liên quan đến thụ tinh trong ống nghiệm như:
- Tiêm tinh trùng vào bào tương (ICSI)
- Hỗ trợ nở
- Trứng hoặc tinh trùng của người hiến tặng
- Mang thai hộ
2. Các phương pháp điều trị vô sinh
2.1. Thuốc hỗ trợ sinh sản
Một số loại thuốc hỗ trợ sinh sản được sử dụng phổ biến như là Clomiphene, Gonadotropins. Những loại thuốc này giúp điều chỉnh hormone sinh sản của phụ nữ và kích hoạt sự phóng thích của một hoặc nhiều trứng trong mỗi chu kỳ kinh nguyệt.
Hầu hết phụ nữ bị hiếm muộn đều sử dụng các loại thuốc hỗ trợ sinh sản trong vòng từ 3 đến 6 tháng trước khi thụ thai hoặc sử dụng một biện pháp điều trị khác.

Ưu điểm của phương pháp này đó là:
- Dễ sử dụng
- Giá thành rẻ hơn so với các phương pháp điều trị khác
Nhược điểm và một số tác dụng phụ của phương pháp này đó là:
- Các loại thuốc hỗ trợ sinh sản làm tăng tỷ lệ sinh đôi, bởi nó có thể kích thích phóng thích nhiều trứng trong một chu kỳ.
- Thuốc Clomiphene có thể gây ra các tác dụng phụ như nóng bừng, thay đổi tâm trạng, đau vùng chậu, căng ngực, u nang buồng trứng, buồn nôn, chất nhầy cổ tử cung dày và khô, đau đầu, trầm cảm nhẹ và các triệu chứng về thị giác.
- Thuốc Gonadotropin có thể gây ra các tác dụng phụ như phát ban hoặc sưng tấy tại vị trí tiêm; thay đổi tâm trạng, căng tức ngực, chướng bụng và đau đầu. Khoảng 10 - 20% phụ nữ sử dụng thuốc Gonadotropin phát triển một của hội chứng quá kích buồng trứng nhẹ, khiến cho các buồng trứng mở rộng và tích tụ chất lỏng trong bụng.
Tỷ lệ thành công của phương pháp sử dụng thuốc hỗ trợ sinh sản:
- Clomiphene: khoảng 80% phụ nữ sử dụng thuốc này sẽ rụng trứng trong ba tháng đầu điều trị. Trong số này có 30 - 40% trường hợp thụ thai vào chu kỳ điều trị thứ ba.
- Gonadotropins: Phụ nữ sử dụng loại thuốc này có tỷ lệ mang thai với điều kiện giao hợp đúng thời điểm là 15% mỗi chu kỳ.
Chi phí: Chi phí phụ thuộc vào liều lượng và nhà sản xuất. Ngoài tiền thuốc, các bạn có thể phát sinh thêm các chi phí khác như thăm khám, siêu âm buồng trứng, xét nghiệm,....
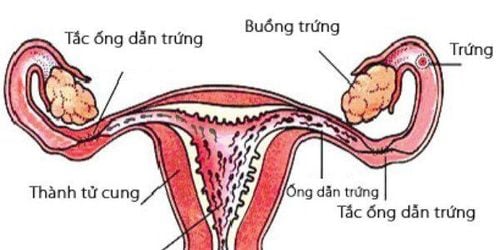
2.2. Phẫu thuật
Phương pháp phẫu thuật được áp dụng trong điều trị hiếm muộn do các nguyên nhân sau gây ra:
- Khiếm khuyết di truyền
- Tắc ống dẫn trứng: phẫu thuật để mở ống dẫn trứng bị tắc, giúp trứng có thể di chuyển về phía tử cung và kết hợp với tinh trùng.
- U xơ
- Lạc nội mạc tử cung
- Hội chứng buồng trứng đa nang
Có 2 phương pháp phẫu thuật thường được áp dụng để điều trị các bệnh phụ khoa gây hiếm muộn đó là:
- Phẫu thuật nội soi: Sử dụng các dụng cụ nhỏ và với một máy ảnh nhỏ đưa qua một vết rạch nhỏ ở bụng, qua đó giúp bác sĩ quan sát bên trong và tiến cách các thủ thuật cần thiết một cách chính xác.
- Phẫu thuật mở ổ bụng: Với phẫu thuật này, bác sĩ sẽ rạch một đường lớn ở bụng để có thể quan sát và tiến hành các thao tác trực tiếp.
Các tác dụng phụ và nhược điểm của phương pháp phẫu thuật bao gồm:
- Bạn có thể cảm thấy khó chịu ở lưng hoặc vai sau khi phẫu thuật nội soi. Nguyên nhân của tình trạng này đó là do khí carbon dioxide được sử dụng trong quá trình phẫu thuật để làm phồng bụng của bạn, qua đó giúp bác sĩ dễ dàng quan sát các cơ quan bên trong của bạn.
- Nếu bạn được gây mê toàn thân, ống thở dùng trong gây mê có thể khiến bạn bị đau họng trong vài ngày sau phẫu thuật. Ngoài ra, bạn có thể cảm thấy buồn ngủ trong vài giờ và có thể buồn nôn.
- Bạn có thể bị đau nhức trong vài ngày tại các vết mổ.
Tỷ lệ thành công của phương pháp này phụ thuộc vào tình trạng bệnh và loại phẫu thuật được sử dụng để điều trị.
- Trường hợp phụ nữ bị lạc nội mạc tử cung nhẹ sẽ có 40% cơ hội mang thai trong vòng 8 - 9 tháng sau khi điều trị bằng phẫu thuật nội soi.
- Phụ nữ bị tắc ống dẫn trứng, sau khi phẫu thuật mở ống dẫn trứng sẽ có 21 - 59% có thể thụ thai.
- Với những phụ nữ bị hội chứng buồng trứng đa nang được phẫu thuật có tới 50% cơ hội có thai trong vòng một năm sau đó.
Chi phí phẫu thuật phụ thuộc vào loại phẫu thuật, loại bệnh, loại gây mê được sử dụng.
2.3. Thụ tinh trong tử cung (IUI)

Thụ tinh trong tử cung là phương pháp đưa một lượng tinh trùng đậm đặc vào trong tử cung của người phụ nữ thông qua một ống thông được đưa qua cổ tử cung.
Phương pháp này có một số tác dụng phụ và nhược điểm sau đây:
- Bạn có thể bị chuột rút trong một vài ngày.
- Nhiều phụ nữ sẽ phải sử dụng thuốc hỗ trợ sinh sản trước khi làm thủ thuật thụ tinh trong tử cung. Những trường hợp này có thể gặp phải một số tác dụng phụ như:
- Tăng nguy cơ sinh đôi
- Tăng nguy cơ phát triển hội chứng quá kích buồng trứng (OHSS).
- Có thể gây ra các tác dụng phụ như căng tức ngực hoặc thay đổi tâm trạng.
Đối với các cặp vợ chồng bị vô sinh không rõ nguyên nhân, khi sử dụng phương pháp này có tỷ lệ có thai là 7 - 16% cho mỗi lần.
2.4. Thụ tinh trong ống nghiệm (IVF)
Phương pháp thụ tinh trong ống nghiệm (IVF) đó là trứng sẽ được lấy ra khỏi buồng trứng của người phụ nữ sau đó được kết hợp với tinh trùng trong phòng thí nghiệm. Nếu quá trình thụ tinh thành công, phôi thai sau đó sẽ được chuyển vào tử cung của người phụ nữ.
Phương pháp thụ tinh trong ống nghiệm có một số tác dụng phụ và nhược điểm sau đây:
- Nếu bác sĩ đưa nhiều hơn một phôi vào trong tử cung, nguy cơ sinh đôi sẽ tăng lên từ 9 - 29%.
- Hầu hết phụ nữ đều sử dụng thuốc Gonadotropins trước khi tiến hành thụ tinh trong ống nghiệm. Thuốc gây tác dụng phụ như phát ban hoặc sưng tấy tại chỗ tiêm, đau ngực, thay đổi tâm trạng, đau đầu, đầy hơi, làm tăng nguy cơ mắc hội chứng quá kích buồng trứng (OHSS).
- Bạn có thể bị chuột rút sau khi lấy trứng
- Bạn có thể bị chuột rút và ra máu sau khi phôi được chuyển vào tử cung. Hầu hết phụ nữ sẽ cảm thấy tốt hơn sau một hoặc hai ngày.
Tỷ lệ thành công của phương pháp này phụ thuộc vào nhiều yếu tố, trong đó đặc biệt là tuổi của người phụ nữ. Theo số liệu thống kê những năm gần đây ở Hoa Kỳ, tỷ lệ thành công của phương pháp thụ tinh trong ống nghiệm như sau:
- Phụ nữ từ 34 tuổi trở xuống có tỷ lệ thành công là: 40%
- Phụ nữ từ 35 đến 37 tuổi có tỷ lệ thành công là: 31%
- Phụ nữ từ 38 đến 40 tuổi có tỷ lệ thành công là: 21%
- Phụ nữ từ 41 đến 42 tuổi có tỷ lệ thành công là: 11%
- Phụ nữ từ 43 tuổi trở lên có tỷ lệ thành công là: 5%
Chi phí cho mỗi lần thụ tinh trong ống nghiệm là tương đối cao từ 70 - 90 triệu.
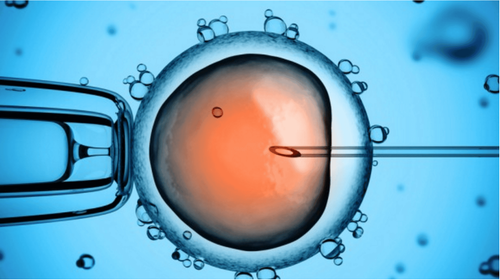
2.5. Tiêm tinh trùng vào bào tương (ICSI)
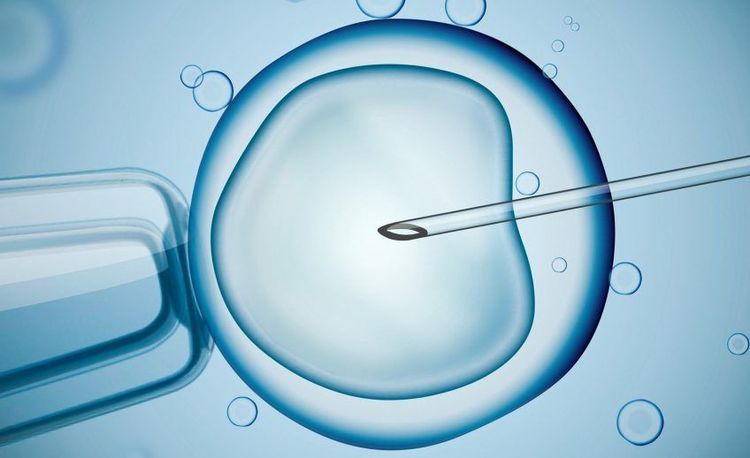
Phương pháp tiêm tinh trùng vào bào tương (ICSI) thường được sử dụng cùng với phương pháp thụ tinh trong ống nghiệm IVF để khắc phục các tình trạng về khả năng sinh sản của nam giới hoặc để hỗ trợ quá trình thụ tinh khi nó có thể gặp phải một thách thức nào đó.
Trong phương pháp này, sẽ có một tinh trùng duy nhất được tiêm vào bào tương một trứng. Sau đó phôi thai sẽ được chuyển vào tử cung của người phụ nữ.
Tác dụng phụ và hạn chế của phương pháp tiêm tinh trùng vào bào tương đó là:
- Tinh trùng có thể được lấy từ tinh hoàn bằng kim siêu nhỏ hoặc sinh thiết phẫu thuật, do đó có thể gây đau mặc dù đã được gây tê cục bộ.
- Sau khi lấy tinh trùng, bạn cần tránh các hoạt động gắng sức trong 5 - 10 ngày.
Phương pháp này có tỷ lệ thụ tinh thành công là từ 50 - 80%. Sau khi thụ tinh, cơ hội có con của bạn sẽ giống với các cặp vợ chồng sử dụng phương pháp thụ tinh trong ống nghiệm mà không cần tiêm tinh trùng vào bào tương. Cụ thể như sau:
- Phụ nữ từ 34 tuổi trở xuống có tỷ lệ thành công là: 40%
- Phụ nữ từ 35 đến 37 tuổi có tỷ lệ thành công là: 31%
- Phụ nữ từ 38 đến 40 tuổi có tỷ lệ thành công là: 21%
- Phụ nữ từ 41 đến 42 tuổi có tỷ lệ thành công là: 11%
- Phụ nữ từ 43 tuổi trở lên có tỷ lệ thành công là: 5%
Chi phí cho phương pháp tiêm tinh trùng vào bào tương sẽ cao hơn chi phí thụ tinh trong ống nghiệm.
2.6. Chuyển giao tử trong vòi trứng (GIFT)

Chuyển giao tử trong vòi trứng là phương pháp trứng được trộn với tinh trùng trong phòng thí nghiệm. Sau đó sẽ tiến hành phẫu thuật nội soi đưa hỗn hợp này vào ống dẫn trứng để quá trình thụ tinh có thể diễn ra một cách tự nhiên bên trong cơ thể người phụ nữ.
Phương pháp chuyển giao tử trong vòi trứng có các tác dụng phụ và nhược điểm sau:
- Có nhiều khả năng sinh đôi hoặc sinh ba hơn vì thường có nhiều hơn một trứng được đặt vào trong ống dẫn trứng.
- Thời gian hồi phục lâu hơn phương pháp thụ tinh trong ống nghiệm.
- Đau quanh vết mổ nội soi.
- Hầu hết phụ nữ phải sử dụng thuốc Gonadotropins trước khi sử dụng phương pháp này, do đó có thể gặp phải các tác dụng phụ của thuốc.
Tỷ lệ thành công của phương pháp này là khoảng 26,5% mỗi lần.
Tuy nhiên, kể từ khi phương pháp thụ tinh trong ống nghiệm và phương pháp bơm tinh trùng vào bào tương ra đời, phương pháp chuyển giao tử trong vòi trứng hiếm khi được sử dụng.
2.7. Chuyển giao hợp tử trong vòi trứng (ZIFT)
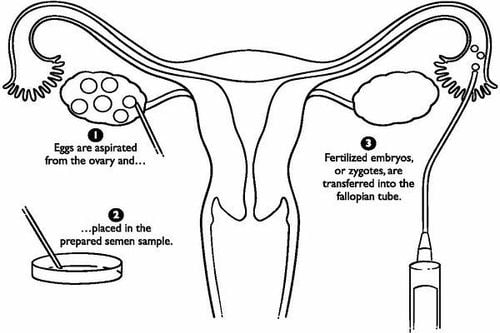
Cũng giống như chuyển giao tử trong vòi trứng, phương pháp chuyển giao hợp tử trong vòi trứng sẽ cho trứng và tinh trùng trộn lẫn với nhau trong phòng thí nghiệm.
Khác với phương pháp chuyển giao tử, hỗn hợp sau khi trộn sẽ được bơm vào vòi trứng qua phẫu thuật nội noi; còn trong phương pháp chuyển giao hợp tử, bác sĩ sẽ đảm bảo rằng trứng đã được thụ tinh và trở thành phôi một tế bào, còn được gọi là hợp tử trước khi bơm vào ống dẫn trứng qua phẫu thuật nội soi.
Phương pháp chuyển giao hợp tử vào trong vòi trứng có một vài tác dụng phụ và nhược điểm như sau:
- Làm tăng khả năng sinh đôi, vì thông thường sẽ có nhiều hơn một hợp tử được đưa vào vòi trứng.
- Do phải phẫu thuật nội soi nên thời gian phục hồi lâu hơn IVF.
- Bạn có thể cảm thấy đau nhức xung quanh vết mổ.
- Hầu hết phụ nữ phải sử dụng thuốc hỗ trợ sinh sản Gonadotropins trước khi làm thủ thuật, do đó có thể gặp phải các tác dụng phụ của thuốc.
Phương pháp này có tỷ lệ thành công khoảng 22%.Tuy nhiên, kể từ khi phương pháp thụ tinh trong ống nghiệm và phương pháp bơm tinh trùng vào bào tương ra đời, phương pháp chuyển giao hợp tử trong vòi trứng hiếm khi được sử dụng.
2.8. Trứng và phôi của người hiến tặng
Phương pháp này sẽ sử dụng kỹ thuật thụ tinh trong ống nghiệm với một quả trứng của một người phụ nữ khác cho được trộn với tinh trùng của người chồng sau đó đưa vào tử cung của người vợ. Người vợ sẽ phải sử dụng thuốc để kích thích niêm mạc tử cung phát triển trước khi phôi được chuyển vào tử cung.
Phương pháp này có một số tác dụng phụ và nhược điểm như:
- Bạn có thể cảm thấy buồn khi không có một đứa con mang gen di truyền của mình.
- Việc chọn người cho trứng có thể là một quá trình lâu dài.
- Nguy cơ sinh đôi tăng lên nếu chuyển nhiều phôi trong một lần.
Tỷ lệ thành công của phương pháp trứng và phôi của người hiến tặng cụ thể như sau:
- Với trứng tươi: 50%
- Với phôi đông lạnh từ chu kỳ trứng của người hiến tặng, tỷ lệ thành công là : 38%.
- Với phôi được tạo ra từ trứng hiến tặng đông lạnh, tỷ lệ thành công là khoảng 43%.
- Với phôi đông lạnh của người hiến tặng, tỷ lệ thành công khoảng 37%.
2.9. Mang thai hộ
Mang thai hộ đó là người phụ nữ sẽ mang thai với phôi của cặp vợ chồng này hoặc phôi của người hiến tặng cho đến khi sinh xong. Người này sẽ bị tước bỏ mọi quyền làm mẹ.
Một số tác dụng phụ và nhược điểm của phương pháp mang thai hộ, gồm có:
- Phức tạp về mặt pháp lý.
- Ảnh hưởng đến tinh thần.
- Chi phí cao.
Tỷ lệ thành công của phương pháp mang thai hộ:
- Phụ nữ từ 34 tuổi trở xuống có tỷ lệ thành công là: 49%
- Phụ nữ từ 35 đến 37 tuổi có tỷ lệ thành công là: 33%
- Phụ nữ từ 38 đến 40 tuổi có tỷ lệ thành công là: 29%
- Phụ nữ từ 41 đến 42 tuổi có tỷ lệ thành công là: 19%
- Phụ nữ từ 43 tuổi trở lên có tỷ lệ thành công là: 11%
Một cặp vợ chồng được cho là hiếm muộn không có nghĩa là họ hoàn toàn không có con. Việc sử dụng một hoặc nhiều phương pháp điều trị hiếm muộn trên đây sẽ giúp làm tăng khả năng thụ thai, có con.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Nguồn tham khảo: babycenter.com, blog.lybrate.com