Viêm loét đại tràng nặng cấp tính là tình trạng nguy hiểm và đòi hỏi phải có sự can thiệp y tế khẩn cấp. Khi bệnh tiến triển đến giai đoạn nặng, các triệu chứng có thể trở nên nghiêm trọng, tăng nguy cơ biến chứng cao và ảnh hưởng lớn đến chất lượng cuộc sống của người bệnh. Việc điều trị viêm loét đại tràng nặng cấp tính cần được thực hiện theo một phác đồ điều trị chặt chẽ và toàn diện, bao gồm sử dụng thuốc, can thiệp ngoại khoa nếu cần và các biện pháp hỗ trợ khác.
Bài viết này được viết dưới sự hướng dẫn chuyên môn của Thạc sĩ, Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
1. Tổng quan về bệnh viêm ruột và viêm loét đại tràng
Việc chẩn đoán một cách chính xác bệnh viêm ruột đang là vấn đề ngày càng trở nên quan trọng. Vì vậy, hướng dẫn chẩn đoán bệnh viêm ruột đã được thành lập do Nhóm Nghiên cứu bệnh viêm ruột của Hiệp hội Nghiên cứu Bệnh đường ruột Hàn Quốc vào năm 2009.
Theo hướng dẫn, đối với trường hợp viêm loét đại tràng nặng phải nhập viện, bệnh nhân cần được chăm sóc bởi một đội ngũ y tế đa chuyên khoa với trọng tâm là áp dụng sớm các liệu pháp điều trị mạnh và cân nhắc phẫu thuật kịp thời.
2. Viêm loét đại tràng nặng là gì?
Viêm loét đại tràng nặng là một trường hợp cần phải nhập viện và cấp cứu y tế, có các bác sĩ tiêu hoá và bác sĩ phẫu thuật đại trực tràng tham gia vào ca bệnh. Theo báo cáo, khoảng 18 đến 25% số bệnh nhân mắc viêm loét đại tràng sẽ trải qua ít nhất một đợt bùng phát bệnh nặng tới mức cần nhập viện.
Tình trạng này được xác định khi bệnh nhân có các dấu hiệu sau:
- Đi ngoài ra máu từ sáu lần một ngày trở lên.
- Nhịp tim nhanh, sốt.
- Thiếu máu (chỉ số hemoglobin dưới 10 g/dL)
- Tốc độ lắng hồng cầu cao (ESR trên 30).
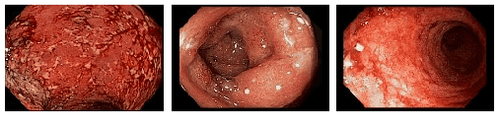
Corticosteroid tĩnh mạch là phương pháp điều trị ban đầu cho các trường hợp bị viêm loét đại tràng nặng cấp tính nội trú. Tuy nhiên, chỉ có khoảng ⅔ số bệnh nhân đáp ứng điều trị bằng phương pháp này.
Các yếu tố chỉ ra bệnh nhân đang không đáp ứng với việc corticosteroid tĩnh mạch là:
- Tiêu phân có máu (từ 3-8 lần/ngày hoặc từ 8 lần trở lên/ngày)
- CRP tăng cao vào ngày thứ 3 ( CRP lớn hơn 45 mg/L).
Có tới 30% bệnh nhân cần phải cắt bỏ đại tràng khi mắc viêm loét đại tràng nặng. Do đó, việc điều trị y tế sớm và tư vấn phẫu thuật đã được chứng minh là giúp giảm tỷ lệ tử vong ở những bệnh nhân mắc tình trạng này.
3. Đánh giá và điều trị trong ngày đầu tiên
Khi có các biểu hiện của viêm loét đại tràng nặng, bệnh nhân cần được hồi sức huyết động khi thích hợp. Ngoài ra, người bệnh còn được đánh giá tình trạng dựa trên một số phương pháp như sau:
3.1 Đánh giá phân
Người bệnh cần được thực hiện xét nghiệm phân để tìm ra vi khuẩn Clostridium difficile (C. difficile) hoặc tìm ra các loại vi khuẩn gây bệnh. Bệnh nhân mắc viêm ruột và đồng nhiễm C.diff phải nhập viện lâu hơn. Không chỉ vậy, tỷ lệ tử vong và nhu cầu cắt bỏ tạng cũng sẽ cao hơn thông thường.
Mẫu phân nên được lấy trước khi bệnh nhân được tiến hành điều trị. Nếu bệnh nhân bị nghi ngờ lâm sàng nhiễm C.diff cao, có thể bắt đầu cho bệnh nhân dùng vancomycin uống dự phòng. Nếu C.diff âm tính, bệnh nhân có thể ngừng uống thuốc này.

Nếu bệnh nhân không bị viêm đại tràng nhiễm trùng, dùng kháng sinh thường xuyên sẽ không phù hợp. Nên lấy mẫu phân trước và nghi ngờ lâm sàng về nhiễm C. difficile cao, có thể bắt đầu sử dụng vancomycin uống dự phòng. Nên ngừng dùng vancomycin uống nếu C. difficle âm tính. Sử dụng kháng sinh thường xuyên trong trường hợp không bị viêm đại tràng nhiễm trùng là không phù hợp.
3.2 Đánh giá phòng thí nghiệm
Khi bệnh nhân nhập viện, các xét nghiệm cần thực hiện bao gồm công thức máu toàn phần (CBC), bảng chuyển hóa cơ bản (BMP) và kiểm tra mức albumin.
Để đánh giá mức độ nghiêm trọng của bệnh, bệnh nhân có thể sẽ được chỉ định xét nghiệm Protein phản ứng C (CRP) hoặc tốc độ lắng hồng cầu (ESR). Lưu ý rằng một số bệnh nhân có thể có kết quả CRP bình thường mặc dù tình trạng viêm nhiễm nghiêm trọng vẫn được phát hiện qua nội soi.
Để chuẩn bị cho liệu pháp sinh học, bệnh nhân cần thực hiện các xét nghiệm bao gồm kiểm tra bệnh lao (QuantiFERON-TB Gold và chụp X-quang phổi), viêm gan B (xét nghiệm kháng nguyên bề mặt viêm gan B, kháng thể bề mặt viêm gan B và kháng thể lõi viêm gan B) và HIV (xét nghiệm kháng thể HIV). Một số xét nghiệm này có thể mất vài ngày mới có kết quả, vì vậy tốt nhất là thực hiện ngay khi bệnh nhân viêm loét dạ dày nặng nhập viện.
3.3 Chụp X-quang bụng
Khi bệnh nhân viêm loét đại tràng nặng nhập viện, cần thực hiện chụp X-quang bụng để phát hiện các tình trạng cần can thiệp phẫu thuật ngay lập tức như phình đại tràng, viêm đường ruột do khí hoặc thủng ruột.
Nếu tình trạng lâm sàng của bệnh nhân thay đổi trong quá trình nằm viện, việc chụp lại X-quang bụng và so sánh với hình ảnh ban đầu là điều rất quan trọng.
3.4 Đánh giá kết quả nội soi
Bệnh nhân viêm loét đại tràng nặng nên được thực hiện nội soi đại tràng chậu hông và sinh thiết trong vòng 48 giờ đầu tiên kể từ khi nhập viện. Điều này nhằm đánh giá mức độ nghiêm trọng của bệnh và kiểm tra sự hiện diện của cytomegalovirus (CMV).
Sinh thiết CMV nên được thực hiện từ mẫu mô lấy tại trung tâm của vết loét và tiêu chuẩn vàng trong chẩn đoán chính là hoá mô miễn dịch. CMV được coi là đáng kể nếu như có nhiều hơn 5 cá thể trên mỗi quang trường. Nếu người bệnh bị viêm đại tràng do virus CMS, cách điều trị ưu tiên chính là ganciclovir IV.
3.5 Chế độ ăn
Bệnh nhân nên ăn khẩu phần như bình thường trong suốt thời gian nằm viện. Không có bằng chứng nào cho thấy việc nghỉ ngơi hoàn toàn của ruột hoặc tiêm dịch dinh dưỡng qua đường tĩnh mạch giúp cải thiện tình trạng viêm hoặc thay đổi kết quả bệnh.
Nếu bệnh nhân không thể ăn bình thường, ống mở nuôi ăn sẽ được bác sĩ chỉ định.
3.6. Dự phòng huyết khối tĩnh mạch sâu
Người mắc viêm loét đại tràng khi nhập viện sẽ có nguy cơ cao bị huyết khối tĩnh mạch sâu do tình trạng viêm. Ngoài ra, trong một phân tích tổng hợp của tám thử nghiệm ngẫu nhiên có đối chứng, các bệnh nhân bùng phát viêm loét đại tràng nặng cấp tính không có sự gia tăng đáng kể nào về tình trạng xuất huyết khi được điều trị bằng heparin trong thời gian nhập viện.
Do đó, mặc dù có biểu hiện máu trong phân hay không, tất cả bệnh nhân bị viêm loét đại tràng khi nhập viện nên được điều trị dự phòng huyết khối tĩnh mạch sâu.
3.7. Điều trị nội khoa bước đầu
Khi nhập viện, bệnh nhân sẽ được điều trị bằng Corticosteroid IV (40mg / ngày). Các nghiên cứu chỉ ra rằng, không nên vượt qua 60 mg / ngày khi điều trị bằng methylprednisolon. Cùng với đó, khi vượt quá 40 mg Corticosteroid/ngày, lợi ích sẽ bị giảm sút đáng kể.
Đối với các bệnh nhân viêm loét đại tràng không đáp ứng điều trị corticosteroid tiêm tĩnh mạch vào ngày thứ 3 cần được đánh giá để phẫu thuật hoặc điều trị y tế. Không đáp ứng điều trị corticosteroid được định nghĩa là đi ngoài nhiều hơn 8 lần/ngày hoặc từ 3-8 lần/ngày. Cùng với đó là chỉ số CRP lớn hơn 45mg/L vào ngày thứ 3.
3.8. Các loại thuốc cần tránh và / hoặc ngừng khi nhập viện
- Aminosalicylate: Đây là loại thuốc mà bệnh nhân viêm loét đại tràng nặng cần phải ngưng khi nhập viện. Thuốc này đã được chứng minh là gây ra viêm đại tràng nghịch ở khoảng 3% người bệnh.
- Thuốc chống viêm không steroid có thể gây loét, tăng nguy cơ xuất huyết tiêu hoá. Ngoài ra, nhóm thuốc này có thể làm trầm trọng thêm các cơn bùng phát của bệnh.
- Morphin: Thuốc này làm tăng tỷ lệ mắc bệnh và tử vong ở những bệnh nhân bị viêm ruột. Ngoài ra, morphin còn làm tăng nguy cơ mắc phình đại tràng.
- Thuốc chống tiêu chảy: Đây là loại thuốc có thể làm thay đổi nhu động ruột kết và không có vai trò gì trong điều trị viêm loét đại tràng.
- Ngoài ra, bệnh nhân tốt nhất cũng nên tránh sử dụng ma tuý và các chất gây nghiện.
4. Đánh giá và điều trị cho bệnh nhân trong ngày thứ 2
4.1. Đánh giá lâm sàng và đánh giá trong phòng thí nghiệm
Đáp ứng lâm sàng nên được đánh giá dựa trên xu hướng số lượng phân, máu trong phân và CRP.
4.2. Tư vấn phẫu thuật đại trực tràng
Việc tư vấn phẫu thuật đại trực tràng sớm là một điều rất quan trọng. Việc phẫu thuật nên được coi là một lựa chọn để điều trị, đặc biệt là khi bệnh nhân không đáp ứng với phương pháp tiêm corticosteroid qua đường tĩnh mạch.
Người bệnh có thể thảo luận sớm với bác sĩ về tất cả các lựa chọn điều trị có thể thực hiện. Nói chuyện với bác sĩ phẫu thuật đại trực tràng và bác sĩ tiêu hoá sẽ giúp việc chăm sóc bệnh nhân được tối ưu nhất. Người bệnh có thể được tư vấn phẫu thuật đại trực tràng.
5. Đánh giá và điều trị cho bệnh nhân trong ngày thứ 3
5.1. Đánh giá lâm sàng và trong phòng thí nghiệm
Vào ngày thứ 3, khả năng đáp ứng với corticosteroid tĩnh mạch sẽ giúp xác định xem liệu cấp cứu nội khoa hoặc phẫu thuật có cần thiết hay không. Những bệnh nhân đáp ứng với corticosteroid tĩnh mạch sẽ có các biểu hiện như:
- Đi ngoài ít hơn 8 lần mỗi ngày.
- Chỉ số CRP giảm dần.
Lúc này, bệnh nhân sẽ được chuyển sang uống prednisone (40mg/ngày). Người bệnh cũng có thể xuất viện và tiếp tục uống prednisone với liều lượng tương tự và được theo dõi chặt chẽ về tiêu hoá, tốt nhất là trong vòng 1 tuần.
Khi theo dõi, bệnh nhân có thể bắt đầu điều trị duy trì (sinh học hoặc điều hoà miễn dịch) kèm theo đó là giảm liều lượng prednisone dần dần.
Những bệnh nhân không đáp ứng điều trị bằng corticosteroid tĩnh mạch vào ngày thứ 3 sẽ được cân nhắc điều trị nội khoa thay vì phẫu thuật. Mức không đáp ứng điều trị được biểu thị bằng việc đi ngoài nhiều hơn 8 lần/ngày hoặc từ 3-8 lần/ngày. Cùng với đó, chỉ số CRP của bệnh nhân lớn hơn 45mg/L.
5.2. Điều trị cứu vãn
Nếu bệnh nhân thất bại trong điều trị bằng corticosteroid IV vào ngày thứ 3-5, Cyclosporine IV hoặc infliximab là lựa chọn thích hợp làm liệu pháp cứu nguy cho những bệnh nhân này.
Việc lựa chọn loại thuốc nào sẽ phụ thuộc vào chuyên môn và điều kiện hiện có của trung tâm y tế. Việc đáp ứng điều trị phải được đánh giá sau 5-7 ngày kể từ khi điều trị bằng liệu pháp cứu nguy. Nếu bệnh nhân vẫn không đáp ứng điều trị, phẫu thuật sẽ được tiến hành.
Bệnh nhân viêm loét đại tràng nặng có đáp ứng với cyclosporin IV nên được chuyển sang thiopurine đường uống để điều trị duy trì. Bệnh nhân có thể cần điều trị kết hợp với sinh phẩm.
Những bệnh nhân đáp ứng với một lần truyền infliximab nên hoàn thành các liều khởi phát vào tuần thứ 2 và tuần thứ 6, sau đó là điều trị duy trì mỗi 8 tuần một lần. Điều trị kết hợp với máy điều hòa miễn dịch là phương pháp nên được xem xét.
Nồng độ CRP cao và albumin thấp có liên quan đến nồng độ infliximab trong huyết thanh vì thuốc này có độ thanh thải nhanh. Các nghiên cứu cũng phát hiện ra rằng, infliximab bị mất trong phân khi người bệnh bị viêm loét đại tràng nặng. Từ đó, nồng độ infliximab trong huyết thanh sẽ thấp hơn.
Vì thế, cần phải dùng infliximab liều cao hơn và thường xuyên hơn ở những bệnh nhân bị viêm loét đại tràng nặng, cấp tính khi có biểu hiện albumin thấp và nồng độ CRP cao.
Một nghiên cứu gần đây cho thấy rằng dùng liều infliximab tăng tốc (infliximab 5mg / kg, 3 liều trong vòng trung bình 24 ngày) có liên quan đến tỷ lệ cắt bỏ tử cung thấp hơn so với việc dùng liều infliximab khởi phát tiêu chuẩn (infliximab 5mg / kg ở tuần 0, 2 và 6).

5.3. Chỉ định phẫu thuật
Chỉ định phẫu thuật đối với bệnh nhân viêm loét đại tràng nặng khi người bệnh có các triệu chứng sau:
- Phình đại tràng nhiễm độc.
- Thủng đại tràng, chảy máu ồ ạt.
- Không đáp ứng điều trị với corticosteroid tiêm tĩnh mạch vào ngày thứ 3.
- Không đáp ứng điều trị với cyclosporin hoặc infliximab.
Phẫu thuật thường được lựa chọn là phẫu thuật cắt bỏ toàn bộ đại tràng, mở hồi tràng ra da và tạo túi Hartmann ở tiểu khung. Từ 3 đến 6 tháng sau khi cắt bỏ đại tràng lần đầu, tái lập lưu thông ruột có thể được thực hiện.
Tất cả bệnh nhân khi bùng phát viêm loét đại tràng nặng, cấp tính cần nhập viện đều nên được tiêm corticosteroid tĩnh mạch. Nguyên nhân chính gây ra tình trạng này chính là nhiễm C.diff và cần được điều trị bằng vancomycin đường uống.
Việc tiếp cận nhóm đa ngành từ sớm là rất quan trọng để đảm bảo kết quả tối ưu nhất cho người bệnh. Các liệu pháp cấp cứu y tế sớm hoặc phẫu thuật sẽ được chỉ định nếu như bệnh nhân không đáp ứng corticosteroid tiêm tĩnh mạch vào ngày thứ 3.
Các liệu pháp sinh học khác để điều trị viêm loét đại tràng nặng chưa được nghiên cứu kỹ lưỡng như các liệu pháp cấp cứu. Các nghiên cứu trong tương lai nên hướng tới việc mô tả đặc điểm của việc sử dụng các chất tương tự sinh học hoặc các chất sinh học trong trường hợp bùng phát viêm loét đại tràng nặng, cấp tính cần phải nhập viện.
Bệnh viện Đa khoa Quốc tế Vinmec với hệ thống cơ sở vật chất, trang thiết bị y tế hiện đại và đội ngũ các chuyên gia, bác sĩ nhiều năm kinh nghiệm trong khám điều trị, bệnh nhân hoàn toàn có thể yên tâm khi thăm khám và điều trị tại Bệnh viện.
Tài liệu tham khảo:
- Dinesen LC, Walsh AJ, Protic MN, et al. The pattern and outcome of acute severe colitis. J Crohns Colitis. 2010;4(4):431- 437.
- Edwards FC, Truelove SC. The course and prognosis of ulcerative colitis. Gut. 1963;4:299-315.
- Turner D, Walsh CM, Steinhart AH, Griffiths AM. Response to corticosteroids in severe ulcerative colitis: A systematic review of the literature and a meta-regression. Clin Gastroenterol Hepatol. 2007;5(1):103-110.
- Travis SP, Farrant JM, Ricketts C, et al. Predicting outcome in severe ulcerative colitis. Gut. 1996;38(6):905-910.
- Stephanie O. Eschete và cộng sự, A Practical Approach to Managing Inpatient Acute Severe Ulcerative Colitis, Practical gastroenterology • october 2017
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.