Bài viết được viết bởi Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội Khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Túi thừa đại tràng là bệnh lý thường gặp ở người lớn tuổi, thường không biểu hiện triệu chứng, trừ khi những túi thừa này bị viêm hay còn gọi là viêm túi thừa đại tràng (VTTDT).
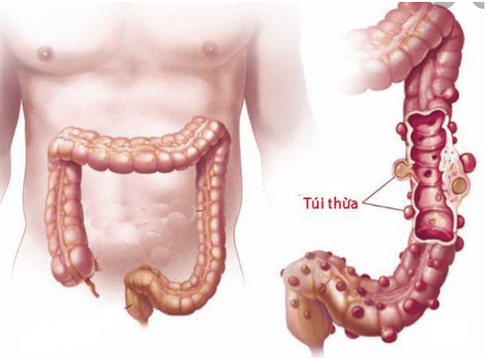
1. Túi thừa đại tràng là gì?
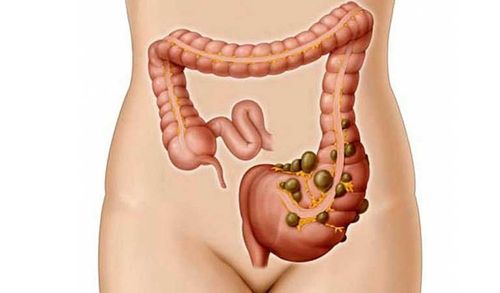
Túi thừa là những túi nhỏ, phồng, có thể được hình thành ở bất cứ nơi nào của ống tiêu hóa, từ thực quản đến dạ dày, ruột non và ruột già. Tuy nhiên, chúng thường được tìm thấy trong ruột già. Túi thừa là bệnh lý khá phổ biến, thường gặp ở bệnh nhân trên 40 tuổi.
Khi có túi thừa trong hệ tiêu hóa, tình trạng này được gọi là bệnh túi thừa. Người bệnh có thể chẳng bao giờ biết sự tồn tại của chúng trong cơ thể vì chúng hiếm khi gây ra bất kỳ vấn đề gì, trừ khi các túi thừa này bị viêm.
Túi thừa đại tràng là những cấu trúc dạng túi phát triển trong thành của đại tràng, thường gặp ở đại tràng sigma và đại tràng trái, cũng có thể gặp ở toàn bộ đại tràng. Khi các túi thừa này bị viêm nhiễm gây ra bệnh lý viêm túi thừa.
2. Chẩn đoán viêm túi thừa đại tràng
- Dựa vào bệnh sử và khám lâm sàng (phát hiện đau ở hố chậu trái);
- Xét nghiệm máu để phát hiện bạch cầu tăng - dấu hiệu cho thấy có hiện tượng nhiễm trùng;
- Chụp X-quang đại tràng: Xác định mức độ lan rộng của bệnh;
- Chụp CT: Phân biệt túi thừa viêm hoặc nhiễm trùng;
- Nội soi đại tràng bằng ống mềm thực hiện qua ngã hậu môn: Quan sát mặt trong của đại tràng, cung cấp thông tin bổ sung cho chẩn đoán và điều trị.
Bệnh viện Đa khoa Quốc tế Vinmec là một trong những bệnh viện không những đảm bảo chất lượng chuyên môn với đội ngũ y bác sĩ, hệ thống trang thiết bị công nghệ hiện đại. Bệnh viện cung cấp dịch vụ khám, tư vấn và chữa bệnh toàn diện, chuyên nghiệp, không gian khám chữa bệnh văn minh, lịch sự, an toàn và tiệt trùng tối đa. Khách hàng khi chọn thực hiện các xét nghiệm tại đây có thể hoàn toàn yên tâm về độ chính xác của kết quả xét nghiệm.

Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
3. Điều trị bệnh viêm túi thừa đại tràng
Điều trị viêm túi thừa đại tràng chủ yếu là điều trị nhiễm khuẩn, cho đại tràng nghỉ ngơi và giảm tối đa biến chứng. Cụ thể là:
a, Với bệnh viêm túi thừa nhẹ, không có biến chứng
- Điều trị ngoại trú bằng thuốc kháng sinh, giảm đau và chống co thắt theo chỉ định của bác sĩ;
- Để đại tràng nghỉ ngơi bằng cách bệnh nhân nhịn ăn hoặc ăn ít trong vài ngày, sau đó dùng thức ăn lỏng, nhiều chất xơ (ngũ cốc nguyên hạt, trái cây và rau củ) cho tới khi hết đau hẳn.Với bệnh viêm túi thừa nặng, thường xuyên tái phát
b, Nếu viêm túi thừa đại tràng nặng, cơn đau nhiều, bệnh nhân cần được điều trị nội trú tại viện:
- Truyền nước, kháng sinh vào tĩnh mạch và theo dõi diễn tiến, biến chứng của bệnh;
- Nếu không giảm bệnh sau 3 ngày dùng kháng sinh, bị viêm ruột, có túi mủ, viêm phúc mạc thì cần phẫu thuật cắt bỏ đoạn đại tràng có túi thừa bị viêm. Có 2 loại phẫu thuật là cắt ruột một thì và cắt ruột hai thì + làm hậu môn nhân tạo. Với cắt ruột một thì, bác sĩ sẽ cắt phần ruột chứa túi thừa, sau đó nối lại các đoạn ruột già không bị viêm, cho phép nhu động ruột bình thường. Còn cắt ruột 2 thì và làm hậu môn nhân tạo được chỉ định cho bệnh nhân viêm đại tràng nặng, bác sĩ không thể nối đại tràng và trực tràng trong lần mổ đầu tiên. Khi phẫu thuật bác sĩ sẽ mở một lỗ trên thành bụng, nối ruột già vào đó để đưa chất thải ra ngoài. Sau vài tháng, khi tình trạng viêm đã lành, bác sĩ sẽ phẫu thuật lần 2 để nối lại phần ruột đã cắt.
4. Điều trị ngoại khoa trong viêm túi thừa đại tràng
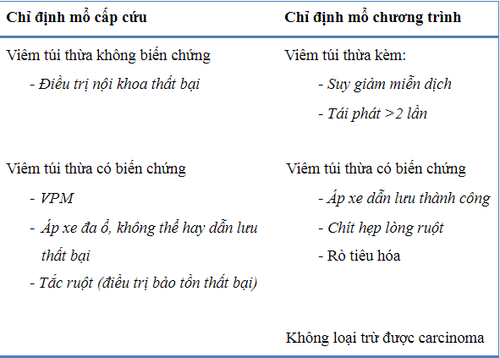
Tỷ lệ chung VTTĐT cần can thiệp phẫu thuật khoảng 10 - 20%. Chỉ định mổ đa số thuộc phân nhóm II và III theo hội Phẫu Thuật Nội Soi châu Âu và thuộc phân độ III và IV theo Hinchey. Chỉ một tỷ lệ nhỏ VTTĐT đơn giản cần phẫu thuật là những bệnh nhân không đáp ứng với điều trị nội (không cải thiện hoặc triệu chứng xấu hơn) sau 3 ngày điều trị.
Mục tiêu của phẫu thuật là giải quyết ổ nhiễm trùng (cắt túi thừa, cắt đoạn đại tràng, dẫn lưu áp xe, rửa bụng...), điều trị biến chứng liên quan như tắc ruột, rò tiêu hóa và phục hồi lưu thông của ruột với tỉ lệ biến chứng và tử vong thấp nhất.
Phương pháp mổ có thể thực hiện một thì hoặc hai thì với các biến thể khác nhau tùy vào mổ cấp cứu hay chương trình và độ nặng của bệnh. Quá trình chuẩn bị trước mổ cũng rất quan trọng. Nếu không cần mổ cấp cứu, bệnh nhân cần được chuẩn bị đại tràng, sử dụng kháng sinh nhằm giảm tỷ lệ nhiễm trùng vết mổ.
Bệnh nhân cần được thông báo về khả năng có thể phải thực hiện hậu môn nhân tạo và vị trí hậu môn nhân tạo cũng cần được chú ý để thuận lợi nhất cho bệnh nhân. Đối với phẫu thuật Hartmann, bệnh nhân cũng cần được cảnh báo khả năng đóng hậu môn nhân tạo chỉ đạt 60%.
Với phẫu thuật cấp cứu, mổ mở với đường mổ giữa là một lựa chọn thích hợp. Đánh giá những tiêu chí như tình trạng nhiễm trùng ổ bụng, mức độ và vị trí tắc ruột, lượng phân còn lại trong lòng đại tràng trong lúc mổ giúp xác định khả năng thực hiện miệng nối ngay trong mổ.
Tài liệu tham khảo:
- Lê Huy Lưu, Nguyễn Văn Hải (2010), "Kết quả phẫu thuật túi thừa đại tràng phải bằng phẫu thuật nội soi", Y học Thành phố Hồ Chí Minh, tập 14 (phụ bản của số 4), p.12-15.
- Lý Minh tùng, Nguyễn Văn Hài (2011), Đặc điểm lâm sàng, hình ảnh, và kết quả phẫu thuật viêm túi thừa đại tràng.
- Aldoori W.H., Giovannucci E.L., Rockett H.R., et al. (1998), "A prospective study of dietary fiber types and symptomatic diverticular disease in men", J Nutr, Vol.128 (4), p.714-719.
- Ambrosetti P., Robert J.H., Witzig J.A., et al. (1994), "Acute left colonic diverticulitis: a prospective analysis of 226 consecutive cases", Surgery, Vol.115 (5), p.546-550.