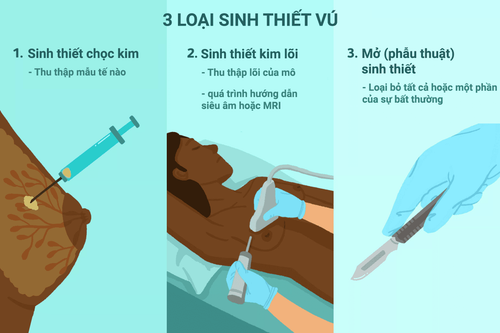
Bài viết bởi Bác sĩ Bùi Thị Hồng Khang - Khoa Xét nghiệm - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
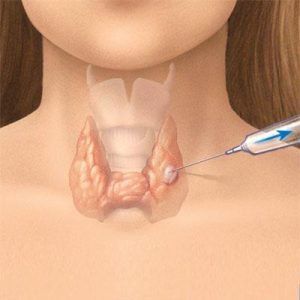
Chọc hút bằng kim nhỏ (FNA) là phương tiện chẩn đoán tế bào học tuyến vú được sử dụng rộng rãi trên thế giới. FNA hữu dụng vì đây là một kỹ thuật chẩn đoán đơn giản, nhanh chóng, rẻ tiền, ít biến chứng nhưng lại có độ chính xác cao (độ nhạy 80-100%, độ đặc hiệu trên 99%).
1. Giới thiệu
Tế bào học tuyến vú bao gồm Tế bào học dịch tiết núm vú và Tế bào học chọc hút bằng kim nhỏ (Fine Needle Aspiration – FNA).
Tiết dịch núm vú ngoài giai đoạn có thai hoặc cho con bú là một triệu chứng bất thường, có thể do một tổn thương thực thể ở vú (ví dụ: U nhú trong ống hoặc ung thư) hoặc do bất thường về nội tiết (ví dụ: U tuyến yên gây tăng tiết prolactin). Dịch tiết núm vú thường nghèo tế bào, và cũng chỉ có một tỉ lệ nhỏ bệnh nhân có triệu chứng tiết dịch núm vú, nên tế bào học dịch tiết núm vú ít có giá trị trong chẩn đoán các bệnh lý tuyến vú và tầm soát ung thư vú. Khảo sát dịch tiết núm vú thường chỉ được chỉ định trong những trường hợp có tiết dịch bất thường nhưng không sờ thấy hoặc không nhìn thấy được tổn thương trên nhũ ảnh và siêu âm. Chọc hút bằng kim nhỏ (FNA) là phương tiện chẩn đoán tế bào học tuyến vú được sử dụng rộng rãi trên thế giới. FNA hữu dụng vì đây là một kỹ thuật chẩn đoán đơn giản, nhanh chóng, rẻ tiền, ít biến chứng nhưng lại có độ chính xác cao (độ nhạy 80-100%, độ đặc hiệu trên 99%). Để có được chẩn đoán chính xác nhất, cần có sự đối chiếu giữa thăm khám lâm sàng, hình ảnh học (nhũ ảnh/siêu âm) và FNA. Khi có bất tương hợp của một trong ba yếu tố trên, phải thực hiện thêm các phương pháp chẩn đoán khác (chẳng hạn như sinh thiết lõi kim hoặc sinh thiết mở). Chỉ định FNA tuyến vú bao gồm: Các tổn thương vú sờ thấy; các tổn thương không sờ thấy nhưng thấy được qua siêu âm/nhũ ảnh; các bọc vú; các tổn thương nghi ngờ tái phát.
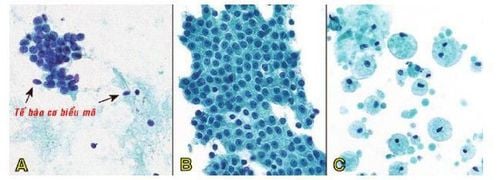
2. Tế bào học chọc hút bằng kim nhỏ các tổn thương tuyến vú
2.1 Hệ thống trả lời kết quả
Tiêu chuẩn hóa cách trả lời kết quả tế bào học giúp bác sĩ lâm sàng dễ dàng quyết định hướng xử trí tiếp theo cho bệnh nhân. Các kết quả chẩn đoán tế bào học thường được phân thành 5 nhóm như trong bảng sau.
Nhóm 1 - không đủ tiêu chuẩn chẩn đoán:
Khi phết có quá ít tế bào biểu mô; phết quá dày, tế bào bị hồng cầu che lấp; hoặc tế bào không được bảo tồn tốt (bị nghiền nát, cố định kém). Đủ tiêu chuẩn chẩn đoán khi trên 2 lam kính có ít nhất 6 cụm, mỗi cụm 15 tế bào biểu mô.
Nhóm 2 - lành tính:
Khi phết đủ tiêu chuẩn chẩn đoán và không có đặc điểm ác tính. Nhóm này bao gồm các tổn thương lành tính như viêm, hoại tử mỡ, biến đổi sợi bọc, bọc, u sợi tuyến, ... Tuy nhiên, không phải lúc nào cũng có thể chẩn đoán được từng thực thể bệnh riêng biệt.
Nhóm 3 - không điển hình/ không xác định được ý nghĩa:
Khi phết có hình ảnh lành tính nhưng có thêm một số đặc điểm không điển hình lành tính như tế bào phân bố rời rạc, một vài tế bào có nhân hơi to và méo mó. Một số trường hợp phết có những cấu trúc dạng nhú hoặc giàu chất nhầy cũng được xếp vào nhóm này.
Nhóm 4 - nghi ngờ ác tính:
Khi phết có các đặc điểm hướng tới nhưng chưa đủ để chẩn đoán ác tính. Thí dụ tế bào ác tính rõ nhưng quá ít hoặc bị che lấp; hoặc tế bào có tình trạng nhân không điển hình nặng hơn nhóm 3 nhưng chưa đủ để xếp vào nhóm 5.
Nhóm 5 - ác tính:
Khi phết có hình ảnh ác tính rõ ràng. Xác định loại tổn thương ác tính là carcinôm, sarcôm hay limphôm. Đối với carcinôm tuyến vú, có thể hướng tới một số loại mô học đặc biệt, chẳng hạn như carcinôm tiểu thùy xâm nhập, carcinôm dạng nhầy, dạng ống nhỏ, ..
2.2 Viêm tuyến vú (Mastitis):
Viêm tuyến vú ít gặp, gồm nhiều loại: viêm cấp tính, viêm mãn tính, viêm hạt; do các nguyên nhân khác nhau như nhiễm trùng, chấn thương hoặc không rõ nguyên nhân. FNA có thể chẩn đoán xác định các tổn thương viêm nhiễm, tránh được phẫu thuật, đồng thời cũng là một phương thức góp phần điều trị (ví dụ: chọc hút mủ trong viêm tuyến vú cấp tính áp xe hóa).
2.3 Biến đổi mô tuyến vú do chế tiết sữa và u tuyến tiết sữa (Lactating adenoma)
FNA hữu ích hơn hẳn các phương tiện khác trong chẩn đoán các tổn thương vú trong giai đoạn mang thai và cho con bú vì bệnh nhân không phải tiếp xúc với tia xạ do chụp nhũ ảnh hoặc thuốc gây tê do sinh thiết.
3. Biến đổi sợi bọc tuyến vú (Fibrocystic changes)
Là tổn thương thường gặp nhất (50-90% phụ nữ trưởng thành), liên quan với tình trạng mất cân bằng hormone (tăng quá mức estrogen hoặc thiếu hụt progesteron). Hình thái tổn thương chính của biến đổi sợi bọc là tạo bọc và hóa xơ, có hoặc không kèm theo tăng sản biểu mô ở những mức độ khác nhau. Một số trường hợp biến đổi sợi bọc có thể làm tăng nguy cơ ung thư vú. Bọc lành tính xẹp hoàn toàn sau chọc hút. Đôi khi một tổn thương ác tính có thể nằm kế cận và bị che khuất bởi một bọc lành tính; vi vậy nếu sau chọc hút vẫn còn sờ thấy một khối hoặc một mảng sượng, nên chọc hút lại tổn thương này.
Tăng sinh kèm không điển hình tế bào được xếp vào nhóm 3, cần phải đối chiếu với lâm sàng và hình ảnh học để xem xét chỉ định sinh thiết và xét nghiệm mô bệnh học. Khoảng 1/3 các trường hợp tăng sinh kèm không điển hình tế bào có kết quả chẩn đoán mô bệnh học là tổn thương ác tính như carcinôm tại chỗ, carcinôm xâm nhiễm grad thấp.
4. Các u sợi - biểu mô
Là những u cấu tạo bởi hai thành phần biểu mô và mô đệm tăng sinh, gồm u sợi tuyến và u diệp thể.
U sợi tuyến (Fibroadenoma):
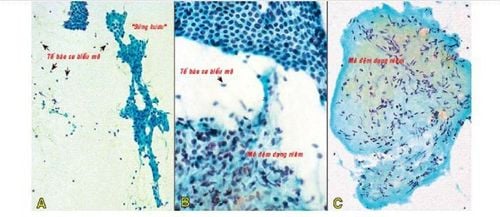
U diệp thể (Phyllodes tumors):
Đặc điểm lâm sàng:
U diệp thể chỉ chiếm khoảng <1% các u vú. Tuổi trung bình của bệnh nhân châu Á khoảng 25 đến 30 tuổi, thấp hơn bệnh nhân Âu Mỹ. U diệp thể thường là một khối đơn độc, một bên vú, chắc, không dính da, lớn nhanh, kích thước trung bình khoảng 4 - 5cm. U có thể đạt kích thước 10 - 20cm, da trên u căng bóng, các tĩnh mạch nổi phồng trên bề mặt u. Đa số u diệp thể là lành tính, phần còn lại là u giáp biên và u ác tính. Khả năng tái phát và di căn khác biệt nhau giữa u lành, giáp biên và ác. Cần chẩn đoán phân biệt với u sợi tuyến trước phẫu thuật, vì đối với u sợi tuyến thì chỉ cần bóc u nhưng với u diệp thể, phải được cắt rộng để tránh tái phát.
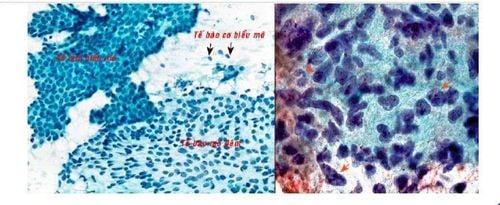
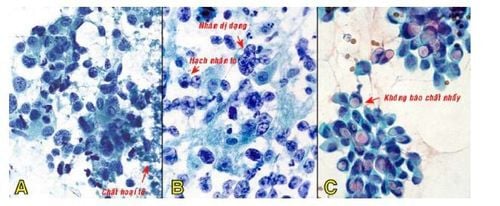
5. Tổn thương dạng nhú
Chỉ chiếm một tỉ lệ nhỏ trong các bệnh lý tuyến vú, nhưng là một nhóm rất phức tạp gồm nhiều thực thể khác nhau, từ lành tính đến ác tính, và có chung đặc điểm là tăng sinh tạo nhú. Tổn thương nhú lành tính là các u nhú trong ống, tổn thương nhú ác tính gồm các carcinôm nhú tại chỗ và xâm nhiễm. Chẩn đoán phân biệt giữa tổn thương nhú lành tính và ác tính gặp nhiều khó khăn trên phết tế bào học; vì trong u nhú lành tính, có thể gặp tế bào không điển hình; ngược lại, trong carcinôm nhú, tế bào biểu mô có khi đồng dạng hoặc rất ít dị dạng. Do đó, đối với một tiêu bản giàu tế bào và có một mạng lưới các cấu trúc nhú, người đọc tế bào chỉ có thể trả lời là tổn thương dạng nhú và xếp vào nhóm 3; kết quả này đòi hỏi phải sinh thiết và xét nghiệm mô bệnh học để phân biệt giữa lành tính và ác tính.
6. Carcinom tuyến vú
Carcinôm tuyến vú chiếm khoảng 99% các u ác tính của vú, là ung thư đứng hàng thứ nhất ở phụ nữ Việt Nam. Đỉnh tuổi mắc bệnh là 40-50 tuổi. U có thể có kích thước rất nhỏ, không sờ thấy, chỉ phát hiện được bằng nhũ ảnh; nhưng thường vào thời điểm chẩn đoán, u là một khối có kích thước khoảng 2-3 cm, giới hạn tương đối rõ; mật độ cứng chắc.
Nhìn chung, kỹ thuật FNA có ưu điểm nhanh, chính xác và ít tốn kém, nhưng cũng có những mặt hạn chế nhất định. Trước hết, các tế bào chọc hút phết trên lam không còn giữ các đặc điểm cấu trúc mô học, do đó chẩn đoán tế bào học nhóm 5 không thể phân biệt được giữa carcinôm tại chỗ và carcinôm xâm nhập, là 2 thực thể có cách điều trị khác nhau. Vì vậy, với các chẩn đoán tế bào học thuộc nhóm 4 và 5, bắt buộc phải sinh thiết để có chẩn đoán mô bệnh học.
Thứ hai, với kết quả tế bào học thuộc nhóm 3, vẫn phải sinh thiết để loại trừ khả năng ác tính. Có lẽ đây chính là lý do vì sao các bệnh viện ở Châu Âu và Mỹ gần đây có xu hướng thay thế kỹ thuật FNA bằng sinh thiết lõi mô (core biopsy) trong chẩn đoán bệnh lý ác tính của tuyến vú. Tuy nhiên, FNA vẫn rất hiệu quả trong việc khẳng định tính chất lành tính của các tổn thương vú đã được chẩn đoán qua khảo sát lâm sàng và hình ảnh học; cũng như trong chẩn đoán các tổn thương tái phát tại chỗ của ung thư vú; nhờ vậy bệnh nhân khỏi phải sinh thiết, tiết kiệm được thời gian và chi phí.
Hiện nay, Bệnh viện Đa Khoa Quốc tế Vinmec là một trong rất ít bệnh viện trên cả nước áp dụng kỹ thuật sinh thiết vú bằng kim có hút chân không hỗ trợ dưới định vị Stereotactic. Kỹ thuật này hiệu quả hơn so với phương pháp sinh thiết kim lõi: Nhờ sử dụng kim sinh thiết có kích thước lớn từ 12 G trở lên, kết hợp với lực hút chân không nên giúp lấy được nhiều bệnh phẩm hơn, từ đó khả năng thành công cao hơn. Bên cạnh đó, kỹ thuật này cũng ít xâm lấn hơn so với phương pháp sinh thiết mở: Vị trí rạch da không cần khâu phục hồi, không cần chăm sóc đặc biệt, người bệnh có thể trở lại cuộc sống sinh hoạt bình thường ngay ngày hôm sau. Ngoài ra, việc đặt marker đánh dấu vị trí can thiệp được tiến hành ngay trong thủ thuật giúp việc quản lý tổn thương sau khi có kết quả xét nghiệm được thuận lợi hơn.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo: Giáo trình GPB Bộ môn GPB Đại học Y khoa Phạm Ngọc Thạch TPHCM.