Bài viết được thực hiện bởi bác sĩ khoa Xét nghiệm - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Có nhiều sự so sánh những kỹ thuật huyết thanh học được kể ra trong bài viết, có lẽ là thừa nhận những cái chung có thể làm, nhưng bổ sung bất kỳ kỹ thuật nào thì tùy thuộc rất nhiều vào tác nhân cụ thể và tình huống gây ra bệnh. Nói chung, có xu hướng tiến tới sự chuẩn hóa, thực hiện tự động với số lượng lớn bệnh phẩm và point-of-care testing.
Có những tiến bộ trong trong những thử nghiệm chẩn đoán huyết thanh cả đơn giản và phức tạp dựa trên sự phát triển của khoa học. Rõ ràng những kinh nghiệm tạo ra những mô hình phương pháp sử dụng trong chẩn đoán huyết thanh cho những tác nhân xảy ra tiếp sau. Có sự ảnh hưởng đáng kể từ sự phát triển của chẩn đoán huyết thanh bệnh do vi rút vì lĩnh vực này vốn rất khó phát hiện được virus. Xu hướng và vấn đề được minh họa bằng việc xem xét chi tiết việc chẩn đoán huyết thanh cho Mycoplasma pneumoniae làm khuôn mẫu cho sự phát triển của những lĩnh vực khác trong chẩn đoán vi khuẩn (34).
1. Ngưng kết vi khuẩn
Phương pháp này là dễ nhất trong số những phương pháp đơn giản. Huyền trọc vi khuẩn nguyên thể bị bất hoạt và mật độ được chuẩn hóa để có thể xem bằng mắt thường sau khi phản ứng với dãy pha loãng huyết thanh bệnh nhân. Ngưng kết có thể thực hiện trong tube hay trong trong giếng (35). Màu của huyền trọc vi khuẩn có thể tăng cường sự quan sát phản ứng. Sự ngưng kết là do tương tác giữa kháng thể và kháng nguyên trên bề mặt vi khuẩn. Phức hợp kháng nguyên-kháng thể là khá lớn khi vi khuẩn nguyên thể bị thu hút.
Phương pháp này được áp dụng đối với vi khuẩn phát triển ngoại tế bào và đủ kích thước để có thể thấy đục trong huyền trọc. Phương pháp thì không nhạy cảm khi so sánh với hầu hết - nếu không muốn nói là tất cả - những phương pháp hiện nay. Tuy nhiên, sự chuẩn hóa tốt những thử nghiệm loại này có thể giảm thiểu điều này (36).
2. Thử nghiệm khuếch tán (khuếch tán miễn dịch) stable
Phương pháp này có bản chất là dạng thử nghiệm ngưng kết nhưng thuận tiện do sự ổn định trên môi trường cứng (như agarose) để xem phản ứng. Kháng nguyên được khuếch tán từ điểm bắt đầu ( như giếng), và nhất thiết khác với ngưng kết vi khuẩn đặc trưng bởi vì kháng nguyên phải nhỏ hơn để di chuyển qua giá cứng. Kháng nguyên có thể xuất phát từ nhiều sản phẩm của vi khuẩn, từ vách tế bào tới những sản phẩm nội bào. Sự tương tác kháng nguyên-kháng thể được biểu hiện bằng băng kết tủa trên thạch giữa điểm bắt đầu kháng nguyên và điểm bắt đầu kháng thể. Sự khuếch tán kháng nguyên và kháng thể là thụ động và như thế sự di chuyển xảy ra trong tất cả các hướng từ giếng ban đầu. Khi di chuyển kháng thể sẽ kết hợp với kháng nguyên, nhưng nhiều kháng nguyên và kháng thể có một phần không tương tác nhau và chúng di chuyển theo lực ly tâm. Điều này làm giảm độ nhạy của thử nghiệm và nó ít được sử dụng trong chẩn đoán vi khuẩn. Bản chất của phản ứng cũng không định lượng được phản ứng kháng nguyên-kháng thể, mặc dù trên đường chạy, cường độ của dải băng là thể hiện số lượng của sự tương tác này. Thử nghiệm này đòi hỏi thời gian từ 18-24 giờ và băng phản ứng sẽ thấy được sau khi nhuộm.
Sự tương tác giữa kháng nguyên và kháng thể có thể hội tụ (focused) bằng cách sử dụng dòng điện nhẹ sẽ đưa những thành phần đó đối diện trực tiếp (điện di miễn dịch đối lưu: counter immunoelectrophoresis; CIE) (37). Điều này làm cho tốc độ phản ứng nhanh, đảm bảo rằng sự tiếp xúc kháng nguyên-kháng thể là tối đa. Tuy nhiên, CIE cũng chưa nhạy cảm bằng các phương pháp hiện tại (38) và hiện nay chỉ sử dụng để phát hiện kháng nguyên hơn là phát hiện kháng thể.
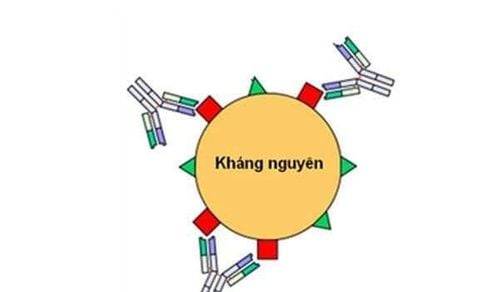
3. Ngưng kết phân tử mang (Carrier particle agglutination)
Những phương pháp trên dựa vào quan sát bằng mắt sự tương tác kháng nguyên-kháng thể mà điều này là không dễ thấy, do đó có khuynh hướng tạo ra một số dạng làm gia tăng biểu hiện của phản ứng. Việc gắn kháng nguyên vào những giá đỡ lớn để dễ quan sát phản ứng hơn.
Có nhiều giá đỡ cứng cho mục đích này, gồm có hạt latex, phân tử gelatin, tế bào hồng cầu (huyền dịch 3-5%)...(39-41). Thông thường, kháng nguyên kết hợp với giá đỡ một cách thụ động, trong trường hợp sử dụng tế bào hồng cầu sự kết hợp có thể là chủ động nếu như làm thay đổi bề mặt hồng cầu (như xử lý với tannic acid). Hạt Latex sử dụng ở đây có kích thước <10 μm. Tất cả những giá đỡ đó và sự gắn của nó với kháng thể thì tương đối ổn định, thuốc thử có thể giữ trong nhiều tháng. Thử nghiệm có thể thực hiện trên lam hoặc những giá cứng tương đương hay là trên tube hoặc giếng. Bản chất những thử nghiệm này là thử nghiệm nhanh, chỉ cần pha loãng huyết thanh trước khi thử.
Phản ứng có thể phát hiện được cả IgG và IgM, dù trong thử nghiệm ngưng kết hồng cầu gián tiếp (indirect hemagglutination (IHA) thường là phát hiện IgM hơn. Hiệu giá của thử nghiệm IHA thì nhất thiết là theo mức độ đáp ứng tối đa của IgM, và đáp ứng tốt hơn ở bệnh nhân trẻ, như trẻ em và thanh niên, hơn là người lớn tuổi ít có đáp ứng IgM. Thử nghiệm này là phương pháp có khả năng cho chẩn đoán nhanh. Độ nhạy của IHA gần bằng những phương pháp khác, như là EIA.
Tuy nhiên, phản ứng không đặc hiệu có thể xảy ra, do ngưng kết với những phần tử làm giá đỡ hơn là với kháng nguyên của vi khuẩn, điều này xảy ra trong khoảng 5-10% các thử nghiệm (42). Chẳng hạn, kháng thể có thể nhận nhiều kháng nguyên khác nhau trên bề mặt hồng cầu. Do đó cũng cần phải kiểm soát vấn đề này. Hơn nữa, phản ứng ngưng kết tự nó cũng khó đọc trong một số nồng độ pha loãng, nhất là ở điểm gãy sự tương tác kháng nguyên-kháng thể (nghi ngờ). Khi chỉ sử dụng một nồng độ pha loãng, kết quả nghi ngờ có thể xảy ra trong khoảng 1-5% trường hợp tùy thuộc vào phân tử mang kháng nguyên được sử dụng.
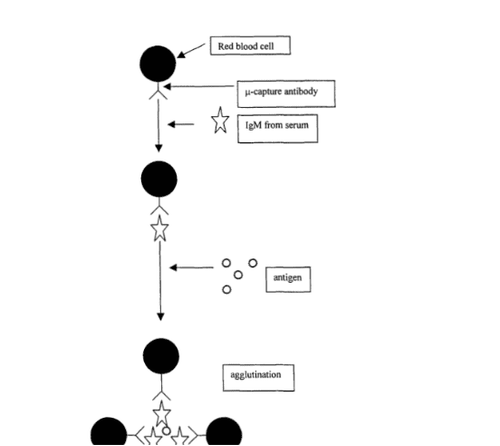
Một biến thể của phương pháp này là thử nghiệm hồng cầu tóm bắt IgM (the red blood cell-IgM capture assay). Ở thử nghiệm kiểu này, kháng thể đối với chuỗi μ của IgM kết hợp với tế bào hồng cầu . Tế bào hồng cầu là giá mang có thể nhìn thấy được. Dãy huyết thanh pha loãng được hòa với phân tử mang kết hợp với IgM, và kháng nguyên chuẩn được thêm vào sau cùng (43).
4. Ức chế hoặc trung hòa tăng trưởng
Kháng thể ức chế hoạt tính enzym của vi khuẩn hoặc sự tăng trưởng của vi khuẩn, cả 2 điều này có thể được khai thác cho mục đích chẩn đoán huyết thanh. Đối với vấn đề trước, enzyme của vi khuẩn hoặc ngoại độc tố có thể được trung hòa bằng dãy huyết thanh pha loãng trước khi làm thử nghiệm phát hiện. Thử nghiệm Anti-streptolysin O và antiDNAase huyết thanh trong bệnh nhiễm Streptococcus pyogenes hầu hết áp dụng phương pháp này (6, 44). Ở đây đòi hỏi những thành phần vi khuẩn tinh khiết một phần hay hoàn toàn. Phương pháp này rõ ràng là dựa vào cơ sở tất cả những chủng vi khuẩn gây nhiễm khuẩn có khả năng tạo ra sản phẩm mà tạo ra đáp ứng kháng thể với những sản phẩm đó như là yếu tố độc lực.
Sự trung hòa tác nhân nhiễm khuẩn là đồng nghĩa với ức chế sự tăng trưởng. Dãy huyết thanh pha loãng được cho phản ứng với tác nhân nhiễm khuẩn, và các tác nhân này sau đó được đem đi cấy. Nhiều phương pháp thường được áp dụng trong chẩn đoán virus học, nhưng cũng dùng đo kháng thể bảo vệ trong một số mục đích (45). Kháng thể có thể ức chế vi khuẩn khi có hoặc không có sự hiện diện của bổ thể. Đo lường độ ức chế bằng cách theo dõi trực tiếp hoặc theo dõi gián tiếp sự thiếu những sản phẩm của vi khuẩn, như ức chế chuyển hóa và thay đổi màu chất chỉ thị độ pH (46). Phương pháp này phát hiện IgG tốt hơn là phát hiện IgM, mặc dù IgG, IgM và IgA đều ức chế những thành phần vi khuẩn và như thế nồng độ đỉnh của kháng thể thường xuất hiện muộn hơn diễn tiến bệnh so với những phương pháp chủ yếu phát hiện IgM. Những thử nghiệm này thường cần thời gian thực hiện hơn một ngày. Có thể có hiệu giá thấp do phản ứng chéo kháng thể được tạo ra do đáp ứng với những vi khuẩn khác. Nếu bệnh nhân có sử dụng thuốc kháng vi khuẩn, có thể có hiệu giá cao giả do thuốc ức chế hay diệt vi khuẩn.
5. Cố định bổ thể (Complement fixation)
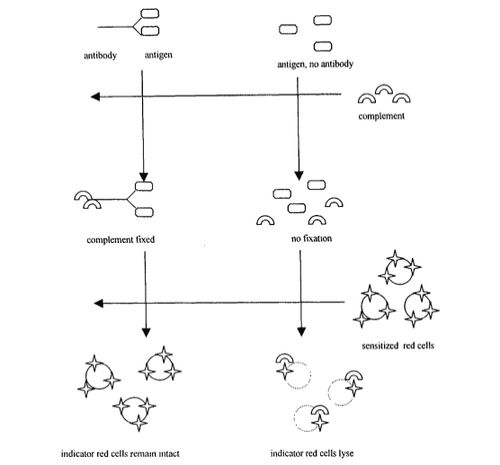
Với mong muốn gia tăng độ nhạy của những thử nghiệm chẩn đoán huyết thanh, và điều này đã đạt được một phần nào bởi sự gia tăng những hệ thống phát hiện phản ứng kháng nguyên-kháng thể. Hơn nữa, những xu hướng trong chẩn đoán huyết thanh học cung cấp những cơ sở cho mối quan tâm này. Trong phương pháp cố định bổ thể (CF), sự cố định bổ thể của phản ứng kháng nguyên-kháng thể được khai thác (47). Khi lượng kháng thể tăng lên do hậu quả của nhiễm khuẩn, có khả năng hơn để cố định bổ thể với sự hiện diện của lượng kháng nguyên bị cố định. Sự cố định bổ thể được xác định bằng hệ thống phát hiện sử dụng bổ thể đạt được hiệu quả sinh học. Trong thử nghiệm CF cổ điển, tế bào hồng cầu nhạy cảm được dùng như là chỉ thị sự không cố định bổ thể (gợi ý sự hiện diện ít kháng thể) được kết hợp với kháng thể ly giải phản ứng với tế bào hồng cầu và gây ly giải hồng cầu. Nếu bổ thể kết hợp với phức hợp kháng nguyên-kháng thể, nó sẽ không làm ly giải hồng cầu. Sự quan sát tế bào hồng cầu còn nguyên và bị ly giải trong giếng thử sẽ cho biết nồng độ pha loãng kháng thể cuối cùng có phản ứng (hình 2).
Thử nghiệm CF cần phải được chuẩn hóa và kiểm tra nghiêm ngặt, nhưng thuốc thử chất lượng tốt cũng có ở dạng thương mại (48). Những thay đổi then chốt trong thực hiện thử nghiệm đặc biệt là nguồn bổ thể, chất lượng và nguồn hemolysin, tế bào hồng cầu thích hợp và kháng nguyên. Sự chuẩn bị những thành phần cũng như thực hiện thử nghiệm mất hơn một ngày. Tuy nhiên, thử nghiệm CF có thể định hình cho sự đánh giá phản ứng với hơn một kháng nguyên trong hình thức của thử nghiệm panel và bằng cách sử dụng cùng hệ thống phát hiện. Thử nghiệm CF thường được thực hiện trong phòng xét nghiệm tham chiếu.
Thử nghiệm CF truyền thống thường được sử dụng như là chuẩn để so sánh các phương pháp thử nghiệm khác. Thường là phát hiện kháng thể, nhất là IgM, trong giai đoạn bệnh cấp mặc dù cả IgM và IgG đều cố định bổ thể (48). Hiệu giá cao trên ngưỡng hay là gia tăng gấp bốn lần giữa huyết thanh giai đoạn cấp và huyết thanh giai đoạn lui bệnh được sử dụng cho chẩn đoán. Độ nhạy của thử nghiệm CF gần giống như thử nghiệm EIA nhưng EIA được ưa thích hơn do thực hiện đơn giản. Đối với một số nhiễm khuẩn, độ nhạy có thể gần tối ưu (suboptimal), như thử nghiệm CF đối với chlamydiae.
Một số huyết thanh có thể có hoạt tính kháng bổ thể gây rắc rối cho thử nghiệm, và điều này sẽ được phát hiện bằng sự kiểm soát thích hợp. Kháng bổ thể trong huyết thanh có thể thỉnh thoảng gặp trong sốt Q (49).
Mời Quý vị theo dõi bộ tài liệu về Chẩn đoán huyết thanh bệnh nhiễm trùng của Bác sĩ Trần Thị Ngọc Anh bao gồm:
- Chẩn đoán huyết thanh bệnh nhiễm trùng
- Kháng nguyên và sự biến đổi kháng nguyên
- Mối liên hệ kháng nguyên
- Tính không đặc hiệu của đáp ứng miễn dịch thể dịch
- Sơ lược những phương pháp chẩn đoán huyết thanh - Phần 1
- Sơ lược những phương pháp chẩn đoán huyết thanh - Phần 2
- Những khía cạnh của sự sử dụng (General aspects of utilization) trong chẩn đoán huyết thanh
- Tình huống phức tạp trong chẩn đoán huyết thanh
Nguồn: Nevio Cimolai
Children’s and Women’s Health Centre of British Columbia, Vancouver, British Columbia, Canada