Bài viết của Bác sĩ chuyên khoa II Phan Phi Tuấn - Trưởng Khoa Ngoại tổng hợp -Bệnh viện Đa khoa Quốc tế Vinmec Phú Quốc.
Nhiễm khuẩn da, mô mềm là một nhiễm khuẩn rất thường gặp, với nhiều biểu hiện khác nhau do sự xâm nhập của vi khuẩn vào da và các tổ chức dưới da.
1. Nguyên nhân nhiễm khuẩn da – mô mềm
Mức độ nặng khi bị nhiễm khuẩn da, mô mềm (Skin and soft tissue infections – SSTIs) liên quan chặt chẽ với độ sâu cấu trúc da tại vị trí đó. Vị trí nhiễm khuẩn càng sâu, bệnh cảnh càng nặng. Mỗi hình thái nhiễm khuẩn thường do những tác nhân nhiễm khuẩn tương ứng.
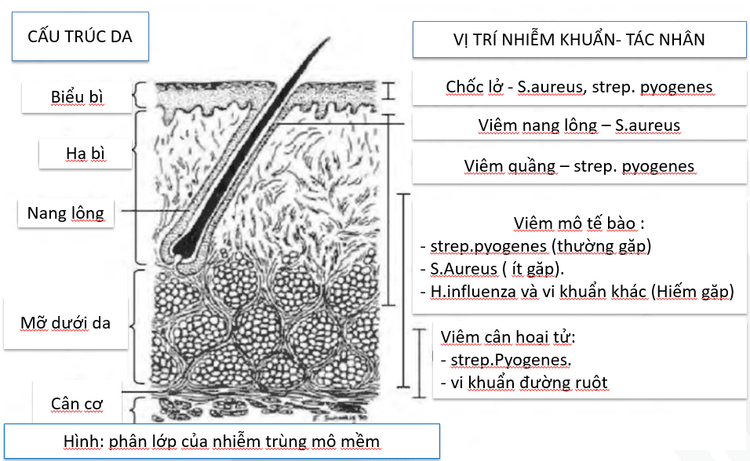
- Ở lớp biểu bì (trên cùng) thường bị chốc lở, tác nhân là S.aureus, strep.pyogenes
- Ở lớp hạ bì thường viêm nang lông, do vi khuẩn S.aureus
- Tại nang lông thường bị viêm quầng, tác nhân vi khuẩn strep.pyogenes
- Với lớp mỡ dưới da, thường gặp là viêm mô tế bào, tác nhân là các vi khuẩn strep.pyogenes (thường gặp nhất), S.aureus (ít gặp hơn) và H.influenza (hiếm gặp)
- Tại lớp cân cơ thường gặp viêm gân hoại tử, tác nhân là do các vi khuẩn strep.pyogenes và vi khuẩn đường ruột.
Ngoài ra, tùy tình huống có thể gặp một số vi khuẩn ít gặp khác:
- Vết thương hoặc xây xát da trong nước ngọt hay nước lợ: Aeromonas hydrophila.
- Vết thương trong nước mặn hay hải sản bị nhiễm bẩn: Vibrio species.
- Bị chó, mèo cắn: pasteurella multocida, capnocytophaga canimorsus, đa vi khuẩn kỵ khí.
- Bị người cắn: Streptococci, Eikenella spp, đa vi khuẩn kỵ khí.
2. Phương pháp điều trị các loại nhiễm khuẩn da – mô mềm thường gặp
2.1. Viêm mô tế bào
Viêm mô tế bào là nhiễm khuẩn cấp tính ở da và mô dưới da thường gặp nhất. Vết thương nhỏ thường do Streptococci và vết thương lớn hay áp xe thường do Staphylococci.
Triệu chứng và dấu hiệu khi viêm mô tế bào là đau, nóng, đỏ lan nhanh và phù nề da. Trường hợp nhiễm trùng nặng, bệnh nhân có thể sốt và các hạch bạch huyết quanh khu vực này sưng to.
Chẩn đoán dựa vào các triệu chứng lâm sàng. Việc nuôi cấy có thể giúp cho chẩn đoán, nhưng tỷ lệ (+) chỉ khoảng 20%. Do vậy, nên không nên trì hoãn điều trị bằng kháng sinh ngay. Ở những bệnh nhân được chẩn đoán viêm mô tế bào và cấy (-), phần lớn đáp ứng với điều trị chống liên cầu tán huyết. Có thể nghi ngờ các nguyên nhân ít gặp hơn của viêm mô tế bào dựa trên tiền sử của bệnh nhân hoặc các bệnh lý đi kèm.
2.2.Viêm cân cơ hoại tử
Viêm cân cơ hoại tử là một loại nhiễm khuẩn da – mô mềm hiếm gặp liên quan đến cân cơ sâu, luôn cần can thiệp phẫu thuật, nuôi cấy vi khuẩn và dùng kháng sinh tĩnh mạch phổ rộng. Tỷ lệ nhiễm bệnh rất khác nhau tùy theo khu vực (0,18 -15,5/ 100.000 dân) và có xu hướng ngày càng tăng. Viêm cân cơ hoại tử loại I là thể đa khuẩn, bao gồm cả vi khuẩn hiếu khí và kỵ khí. Viêm cân cơ hoại tử loại II do Streptococcus pyogenes gây ra về mặt cổ điển, mặc dù S. aureus cũng thuộc loại này.
Các triệu chứng thường gặp khi bị viêm cân cơ hoại tử:
- Đau không tương xứng với triệu chứng thực thể
- Mọng nước
- Nhiễm độc toàn thân
- Natri huyết thanh < 135 mmol/l
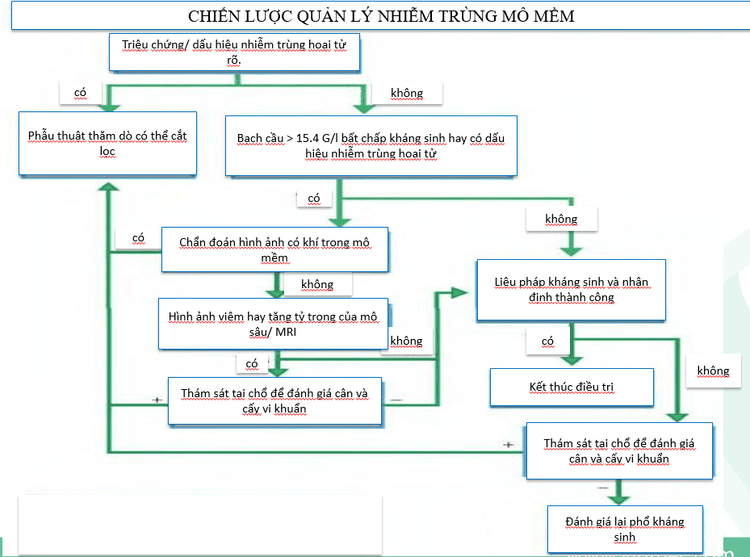
- Xét nghiệm bạch cầu >15.4 G/l
- Ấn đau nhiều vùng tấy đỏ
- Tiếng lép bép dưới da
- Viêm mô tế bào không đáp ứng liệu pháp kháng sinh.
Tuy nhiên, triệu chứng đau đôi khi không xuất hiện do đầu tận thần kinh bị hoại tử. Dấu hiệu tụ khí trong mô trên hình ảnh cận lâm sàng khá đặc hiệu nhưng độ nhạy thấp, không phải là yếu tố chỉ điểm sớm cho tổn thương.
Viêm cân cơ hoại tử chủ yếu xảy ra ở chi dưới và liên quan đến một số bệnh lý như tiểu đường, bất thường về hồi lưu tĩnh mạch hoặc suy động mạch, và sử dụng thuốc tiêm tĩnh mạch.
Do bệnh khá hiếm gặp, không đồng nhất của các nguyên nhân vi sinh và mức độ nghiêm trọng của bệnh, không có thử nghiệm lâm sàng nào để hướng dẫn thời gian điều trị. Tuy nhiên, các hướng dẫn và khuyến cáo dựa trên ý kiến chuyên gia đề nghị: Tiếp tục điều trị theo hướng chống lại các vi sinh vật gây bệnh ít nhất 48 - 72 giờ sau khi bệnh nhân ổn định về mặt lâm sàng và không cần can thiệp phẫu thuật thêm.
2.3.Viêm cơ / Viêm cơ mủ / Hoại thư sinh hơi
2.3.1.Viêm cơ
Viêm cơ liên quan đến nhiễm trùng và thường được phân biệt thành viêm cơ hoại tử hoặc viêm cơ mủ. Viêm cơ hoại tử có liên quan đến chứng hoại thư sinh hơi và nhiễm khuẩn clostridial, và viêm cơ mủ hầu như là do S. aureus. Phân biệt là rất quan trọng, vì viêm cơ hoại tử cần phải phẫu thuật ngay lập tức, trong khi viêm cơ mủ có thể thích ứng với kháng sinh và dẫn lưu qua da.
2.3.2.Viêm cơ mủ
Viêm cơ mủ được đặc trưng bởi cơn đau khu trú ở một nhóm cơ đơn lẻ kết hợp với sốt. Chụp cộng hưởng từ (MRI) là chẩn đoán hình ảnh được lựa chọn để chẩn đoán viêm cơ mủ, mặc dù siêu âm tại giường có thể là một phương pháp thay thế chẩn đoán nhanh và hữu ích.
2.3.4. Hoại thư sinh hơi hoặc viêm cơ hoại tử
Hoại thư sinh hơi hoặc viêm cơ hoại tử do tác nhân Cfostridium gây ra. Cfostridium perfringens có liên quan cổ điển với tổn thương do chấn thương; C. septicum với bệnh nhân giảm bạch cầu hoặc được chọn với các khối u ác tính hoặc bất thường ở dạ dày-ruột; C. sordetlii với sinh con và phá thai "tại nhà"; và C. perfringens, C. novyi, và C. sordetlii với những người lạm dụng thuốc. Mặc dù hiếm gặp, nhưng nhiễm
C.sordeffii đáng chú ý vì chúng có thể liên quan đến hội chứng giống như sốc nhiễm độc, đặc biệt ở những người vừa mới sinh mổ hoặc nạo thai gần đây.
2.4. Nhiễm khuẩn hoại tử
Chẩn đoán nhiễm khuẩn hoại tử là một thách thức, bởi biểu hiện trên lâm sàng thường không đáng tin cậy. Những bệnh nhân này thường có biểu hiện da bên ngoài bình thường. Dấu hiệu tiếng lép bép khi ấn, chỉ xảy ra ở 30% ca bệnh.
Các bất thường sinh hóa, bao gồm CRP, hemoglobin, natri, creatinine, mức đường huyết và số lượng bạch cầu, đã được sử dụng để xây dựng điểm số nguy cơ, nhưng các chỉ số này không được sử dụng rộng rãi. Chụp X-quang có thể hỗ trợ chẩn đoán nhiễm trùng mô mềm hoại tử. Tuy nhiên, hình ảnh X-quang đơn giản cho thấy khí mô mềm chỉ trong 15% - 30% trường hợp. Chụp CT và siêu âm có thể giúp xác định khí mô mềm hoặc mô hoại tử. MRI có thể khảo sát mức độ nhiễm trùng và có độ nhạy cao để phát hiện nhiễm trùng mô mềm hoại tử, tuy nhiên, độ đặc hiệu hơi thấp.
Trong các trường hợp phức tạp - không rõ ràng, sinh thiết với tiêu bản đông lạnh được khuyến cáo để chẩn đoán xác định, nhưng không phù hợp trong tình trạng cấp cứu.
Một phương pháp khác là rạch một đường tại chỗ sang thương dưới gây tê tại chỗ và thăm khám các mặt phẳng mô. Sự tách biệt dễ dàng của mô dưới da khỏi cân cơ là dấu hiệu bệnh lý cho nhiễm trùng mô mềm hoại tử. Nếu nghi ngờ nhiễm trùng hoại tử cao, cần chụp chiếu cận lâm sàng hình ảnh ngay để thăm dò phẫu thuật.
Kháng sinh chống liên cầu và tụ cầu thường được sử dụng để điều trị ban đầu cho các trường hợp nhiễm trùng mô mềm không hoại tử. Tuy nhiên, 1/3 số chủng phân lập từ những bệnh nhân bị nhiễm trùng mô mềm là vi khuẩn gram âm, vì vậy có thể cần điều trị bổ sung kháng sinh chống lại các vi khuẩn gram âm phổ biến, đặc biệt với các trường hợp nhiễm trùng liên quan đến vùng nách hoặc đáy chậu. Kháng sinh Gram âm cũng được khuyến cáo ở những bệnh nhân bị nhiễm trùng nặng và những bệnh nhân suy giảm miễn dịch.
Việc quản lý kháng sinh đối với các trường hợp nhiễm trùng không hoại tử khá phức tạp do sự gia tăng tỷ lệ vi khuẩn kháng thuốc như S. aureus kháng methicillin (MRSA), trong đó có cả những vi khuẩn dương tính với leukocidin Panton-Valentine. Thống kê cho thấy, vi khuẩn S. aureus kháng methicillin là nguyên nhân gây ra 59% trường hợp nhiễm khuẩn da - mô mềm ở bệnh nhân đến khám tại Khoa Cấp cứu tại 11 bệnh viện trên toàn quốc. Do vậy, cần sử dụng ít nhất 1 loại kháng sinh có hoạt tính chống lại tác nhân này. Vancomycin thường được sử dụng, nhưng linezolid, daptomycin và ceftaroline có thể là những lựa chọn thay thế cho những bệnh nhân nặng.
Nhiễm trùng mô mềm hoại tử là bệnh lý có nguy cơ tử vong cao từ 20 -70%. Bệnh nhân cần phẫu thuật ngay lập tức và dùng kháng sinh phổ rộng chống lại cầu khuẩn gram dương, trực khuẩn gram âm và vi khuẩn kỵ khí. Đối với những bệnh nhân bị nhiễm trùng đơn do S. pyogenes hoặc clostridia, sử dụng penicillin + clindamycin là phương pháp điều trị chọn lựa. Các tác nhân có thể làm giảm sản xuất độc tố, chẳng hạn như clindamycin hoặc linezolid, cũng có thể hữu ích ở những bệnh nhân được lựa chọn với nhiễm trùng mô mềm hoại tử.
Tóm lại, nhiễm khuẩn da – mô mềm có nhiều biểu hiện khác nhau và có thể nặng đến mức cần nhập hồi sức cấp cứu. Các bác sĩ lâm sàng nên làm quen với các biểu hiện lâm sàng đối với nhiễm khuẩn da – mô mềm, và khi cần có thể yêu cầu phẫu thuật khẩn cấp để tránh chậm trễ trong phẫu thuật tránh các diễn biến xấu cho người bệnh. Kiểm soát ổ nhiễm tích cực và kháng sinh phổ rộng là cần thiết cho tất cả các trường hợp nhiễm khuẩn da – mô mềm nặng. Kháng sinh được chọn lựa theo kinh nghiệm dựa trên cơ địa bệnh nhân và các chủng vi khuẩn thường gặp ở địa phương.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.