Bài viết được tư vấn chuyên môn bởi Thạc sĩ, Bác sĩ Bùi Tiến Đạt - Bác sĩ Hồi sức cấp cứu - Tim mạch - Khoa Hồi sức cấp cứu - Bệnh viện đa khoa Quốc tế Vinmec Hải Phòng. Bác sĩ đã có hơn 12 năm kinh nghiệm trong lĩnh vực hồi sức cấp cứu – tim mạch.
Cấp cứu tim mạch chiếm tỉ lệ cao bên cạnh các cấp cứu khác về hô hấp và đột quỵ não. Cấp cứu tim mạch luôn là những ca cấp cứu nặng, đòi hỏi bác sĩ cấp cứu phải chẩn đoán nhanh và xử trí kịp thời, chính xác các hội chứng thường gặp trong cấp cứu tim mạch nhằm cứu được tính mạng bệnh nhân và đạt hiệu quả cao trong điều trị.
1. Hội chứng trụy tim mạch
1.1 Nguyên nhân trụy tim mạch
Trụy tim mạch là do rơi vào tình trạng suy giảm nhanh, đột ngột chức năng tuần hoàn bao gồm cả:
- Ngừng tuần hoàn, ngừng tim
- Shock mất bù hoặc shock còn bù
1.2 Xử lý trụy tim mạch trong cấp cứu tim mạch
Tiếp cận điều trị theo các hướng dẫn đã có:
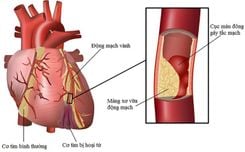
- Can thiệp động mạch vành qua da được khuyến cáo ở bệnh nhân ngừng tim được cứu sống và điện tâm đồ có nhồi máu cơ tim ST chênh.
- Kiểm soát thân nhiệt được chỉ định cho bệnh nhân ngừng tim được cứu sống nhưng không cải thiện chức năng thần kinh.
- Cần thiết thiết lập một hệ thống chăm sóc sức khỏe với đội ngũ nhân viên chuyên nghiệp có thể phát hiện bệnh nhân nhồi máu cơ tim ST chênh lên và nhanh chóng chuyển bệnh nhân đến đến trung tâm có khả năng tái tưới máu 24/7.
- Tất cả các nhân viên y tế chăm sóc bệnh nhân nghi ngờ nhồi máu cơ tim cần được tiếp cận với thiết bị khử rung tim và đào tạo về cấp cứu ngừng tuần hoàn cơ bản.
- Chụp động mạch vành cấp cứu (và can thiệp nếu có chỉ định) cho những bệnh nhân ngừng tim được cứu sống mà điện tâm đồ không có nhồi máu cơ tim ST chênh lên nhưng có nguy cơ cao tình trạng thiếu máu cơ tim.
- Truyền tĩnh mạch một lượng lớn và nhanh dung dịch lạnh không được khuyến cáo ở bệnh nhân sau tái lập được tuần hoàn tự nhiên.
1.3 Những lưu ý trong xử lý hội chứng trụy tim
Ưu tiên: Duy trì đường thở và cung cấp oxy đầy đủ; đảm bảo đủ tưới máu duy trì cơ quan trọng yếu là tim và não.
Khi ổn định được tình hình: nhanh chóng tìm và giải quyết sớm các nguyên nhân.
Tái tưới máu được chỉ định ở tất cả các bệnh nhân khởi phát triệu chứng thiếu máu cơ tim ≤ 12 giờ và ST còn chênh lên dai dẳng

2. Hội chứng đau ngực cấp
2.1 Nguyên nhân gây hội chứng đau ngực cấp
Những tình trạng nặng, đe dọa tính mạng:
- Hội chứng động mạch vành cấp;
- Tách thành động mạch chủ;
- Nhồi máu phổi;
- Tràn khí màng phổi;
- Tràn dịch màng tim ép tim;
- Bệnh lý trung thất (vd. vỡ thực quản...).
Tình trạng thông thường:
- Nguyên nhân từ tim, màng tim;
- Nguyên nhân từ phổi, màng phổi;
- Thành ngực, cơ, xương;
- Tiêu hóa.
Một số nguyên nhân khác: bệnh hệ thống, cận ung thư, herpes zoster...
2.2 Thăm khám lâm sàng
Đánh giá các dấu hiệu sinh tồn bao gồm: huyết áp, nhịp tim, nhịp thở...
Xác định các dấu hiệu tim mạch: tiếng cọ màng tim, tiếng tim, tiếng thổi bất thường, mất mạch hoặc mạch yếu.
Đánh giá tình trạng phổi: các tiếng rales bất thường, các dấu hiệu tràn khí, tràn dịch màng phổi.
Các dấu hiệu bất thường thành ngực
Các dấu hiệu thần kinh: liệt khu trú (tách thành động mạch chủ....)
Các thăm dò tiếp cận chẩn đoán:
- Điện tâm đồ 12 chuyển đạo;
- Xét nghiệm máu: Marker sinh học cơ tim (TnT; CK-MB...), D-Dimer, BNP;
- X-quang tim phổi;
- Siêu âm tim cấp;
- Chụp CT.
2.3 Xử lý đau ngực cấp trong cấp cứu tim mạch
Thăm khám chi tiết về bệnh sử, tiền sử. Nhanh chóng đánh giá và ổn định các chức năng sống.
- Mắc monitor theo dõi điện tim;
- Điện tâm đồ 12 chuyển đạo, theo dõi trong vòng 10 phút;
- Thở oxy;
- Giảm đau;
- Đặt đường truyền tĩnh mạch;
- Thực hiện lấy máu làm xét nghiệm troponin, đường máu, điện giải đồ, đánh giá chức năng thận;
- Có thể cân nhắc cho sử dụng: aspirin, nitroglycerin, thuốc giảm đau: morphin.
2.4 Lưu ý khi xử lý đau ngực cấp trong cấp cứu tim mạch
- Nếu có nhồi máu cơ tim thất phải không nên dùng các thuốc morphin hay giãn mạch như nitroglycerin.
- Cho thuốc giảm đau sớm, sử dụng thang điểm đau 0-10 điểm. Yêu cầu bệnh nhân tự xác định mức độ đau từ 0 (không đau) tới 10 (đau dữ dội nhất).
- Theo dõi Sp02, điện tim, đo huyết áp nhiều lần.
3. Hội chứng khó thở cấp
3.1 Nguyên nhân khó thở cấp
Nguyên nhân liên quan đến tim mạch:
- Suy thất trái cấp;
- Phù phổi cấp huyết động;
- Hội chứng mạch vành cấp;
- Bệnh lý van tim nặng mất bù;
- Rối loạn nhịp trầm trọng;
- Bệnh màng tim cấp (ép tim);
- Bệnh cơ tim;
- Nhồi máu phổi;
- Tăng áp động mạch phổi (đợt cấp).
Nguyên nhân không phải tim mạch:
- Bệnh hệ hô hấp: dị vật, viêm thanh quản cấp... Bệnh phổi: đợt cấp COPD, hen, viêm phổi, tràn khí, dịch màng phổi;
- Bệnh hệ thần kinh: tai biến mạch máu não, liệt cơ, liệt tủy;
- Bệnh lý chuyển hóa liên quan đến ngộ độc;
- Một số nguyên nhân khác.
3.2 Thăm khám lâm sàng
Dấu hiệu sinh tồn (chú ý tần số thở)
Lồng ngực/phổi
Khám tim: tiếng thổi, cọ màng tim
Các dấu hiệu toàn thân khác:
- Tím tái
- Ngón tay dùi trống.
Thăm dò cận lâm sàng:
- X-quang tim phổi thẳng
- Điện tâm đồ 12 chuyển đạo
- Marker sinh học cơ tim (TnT)
- Xét nghiệm: ProBNP để loại trừ nhanh khó thở do suy tim hay bệnh lý khác (phổi)
- Các xét nghiệm tùy theo khác: D-Dimer; khí máu;
- Siêu âm tim; Chụp CT...
3.3 Xử lý khó thở cấp trong cấp cứu tim mạch
Nguyên tắc xử lý khó thở cấp trong cấp cứu tim mạch:
- Cung cấp Oxygen đầy đủ, tối ưu;
- Chỉ định và sẵn sàng hỗ trợ hô hấp khi cần thiết (khống chế đường thở và thông khí nhân tạo);
- Nhanh chóng đánh giá nguyên nhân để có hướng xử lý kịp thời.
Các bước xử lý khó thở cấp trong cấp cứu tim mạch:
- Cung cấp đầy đủ Oxygen;
- Thiết lập đường thông tĩnh mạch để truyền thuốc và xét nghiệm;
- Theo dõi tình trạng bão hòa oxy và các các thông số tim mạch;
- Chuẩn bị sẵn sàng các thiết bị kiểm soát đường thở;
- Nhanh chóng đánh giá tình trạng cũng như nguyên nhân có thể giải quyết nhanh được (ép tim cấp; tràn khí màng phổi; dị vật đường hô hấp trên...).
Chú ý đến các nguyên nhân gây khó thở cấp trong cấp cứu tim mạch có thể gây nguy hiểm đến tính mạng.
4. Hội chứng ngất

4.1 Nguyên nhân gây ngất
Ngất do tim mạch:
- Rối loạn nhịp: Nhịp nhanh thất; Long QT syndrome; HC Brugada; Nhịp chậm: bloc nhĩ thất Mobitz II hoặc BAV 3; ngừng xoang dưới 3 giây;
- Bệnh Tim thiếu máu cục bộ: hội chứng mạch vành cấp; nhồi máu cơ tim;
- Bệnh cấu trúc tim mạch: Van tim (HC; HHL); Bệnh cơ tim (phì đại, giãn); U nhầy NT; Ép tim cấp; Tách thành động mạch chủ...;
- Nhồi máu phổi.
Ngất không do Tim mạch:
- Mất máu nhiều;
- Nhồi máu phổi;
- Xuất huyết dưới nhện.
Nguyên nhân gây ngất trong cấp cứu tim mạch thường gặp nhất là:
- Nguyên nhân liên quan hệ thần kinh giao cảm: Cường phế vị (vasovagal). Ngất tình huống do ho, nuốt, đi tiểu (rặn đái). Hội chứng quá nhạy xoang cảnh.
- Do hạ huyết áp tư thế dẫn đến suy nhược khả năng tự điều hòa: tiên phát, thứ phát (đái tháo đường). Một số thuốc (hạ huyết áp). Mất thể tích tuần hoàn.
4.2 Thăm khám lâm sàng
Dấu hiệu sinh tồn
Đo huyết áp, nhịp tim tư thế đứng và ngồi
Thăm khám các cơ quan:
- Khám tim kỹ;
- Hệ thần kinh;
- Phổi (suy tim);
- Các dấu hiệu chảy máu trong.
Thăm dò cận lâm sàng:
- Điện tâm đồ 12 chuyển đạo;
- Xét nghiệm sinh hóa máu;
- Holter điện tâm đồ;
- Siêu âm tim;
- Nghiệm pháp xoa xoang cảnh;
- Nghiệm pháp bàn nghiêng;
- Thăm dò điện sinh lý tim.
4.3 Xử lý ngất trong cấp cứu tim mạch
Ngất do cường phế vị: Mất ý thức thường dưới 30 giây. Thường không liên quan đến bệnh lý tim mạch, có yếu tố gây khởi phát, có thể có tiền triệu hoặc vận động (xoay đầu).
- Tiến hành thăm dò bằng nghiệm pháp xoa xoang cảnh, NF bàn nghiêng.
- Điều trị: tiến hành HC xoang cảnh sử dụng máy tạo nhịp 2 buồng. Ngất cường phế vị khác: Thay đổi lối sống; tập luyện tư thế... Một số thuốc: chẹn beta giao cảm; fludrocortisone, midodrine, and fluoxetine.
Ngất do hạ huyết áp tư thế:
- Định nghĩa: huyết áp tư thế giảm dưới 20 mmHg sau 3 phút khi đứng dậy hoặc giảm xuống < 90 mmHg.
- Điều trị: Cắt các thuốc gây tụt huyết áp; giáo dục sức khỏe; tập luyện. sử dụng thuốc: Fludrocortisone; Midodrine. Dùng café buổi sáng; erythropoietin... NSAID.
5. Hội chứng hồi hộp trống ngực
5.1 Nguyên nhân hồi hộp trống ngực
Do tim mạch:
- Rối loạn nhịp tim nhanh: Rung nhĩ, Cuồng nhĩ, nhịp nhanh kịch phát trên thất, nhịp nhanh thất;
- Ngoại tâm thu thất hoặc nhĩ;
- Không phải tim mạch;
- Nhịp tim nhanh do: lo lắng quá, gắng sức quá mức, thiếu oxy, nhiễm trùng, đau, thiếu máu, mất nước...;
- Cường giáp, ngộ độc giáp trạng;
- Hội chứng trào ngược;
- Lo lắng/xúc động;
- Sử dụng thuốc có chứa cafein, cocain.
5.2 Thăm dò cận lâm sàng
- Điện tâm đồ 12 chuyển đạo;
- Xét nghiệm máu: thiếu máu; tuyến giáp, RL điện giải;
- Siêu âm tim;
- Holter điện tâm đồ; loop record; event record;
- Các thăm dò đặc biệt khác: EP study.
5.3 Xử lý hồi hộp trống ngực trong cấp cứu tim mạch
Cần nhanh chóng nhận định rối loạn nhịp và xử trí thích hợp (theo phác đồ) nhất là rối loạn nhịp nguy hiểm.
Đa số chỉ cần theo dõi điều trị ngoại trú
Nhập viện điều trị nếu có triệu chứng và thay đổi điện tâm đồ:
- Đau ngực nhiều;
- Khó thở nhiều;
- Ngất/xỉu.
5.4 Lưu ý khi xử lý hồi hộp trống ngực trong cấp cứu tim mạch
Xác định chính xác nguyên nhân là do tim mạch hay tâm lý. Đa số trường hợp là lành tính, tuy nhiên, cần chú ý nguy cơ cao ở bệnh nhân có tiền sử bệnh tim mạch, triệu chứng đi kèm nặng.

Cần khai thác bệnh sử kỹ lưỡng, điện tâm đồ 12 chuyển đạo, xét nghiệm cơ bản và hormon tuyến giáp, thiếu máu... Bệnh nhân có nhiều cơn, tái phát: các theo dõi chẩn đoán (holter điện tâm đồ).
Nếu triệu chứng tồn tại, dai dẳng, khó khống chế: nên thăm dò điện sinh lý tim. Với trường hợp rối loạn nhịp thất hoặc trên thất dai dẳng cần được điều trị bởi các bác sĩ tim mạch chuyên về rối loạn nhịp (thuốc, qua đường ống thông).
Những hội chứng trong cấp cứu tim mạch thường rất nguy hiểm. Vì vậy cần phải được chẩn đoán nhanh và chính xác giúp tăng khả năng sống sót cho bệnh nhân.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.