Việc thành công hay thất bại khi đỡ đẻ từ sinh đôi trở lên tùy thuộc vào chẩn đoán chính xác các ngôi, thế của hai thai, sự chuẩn bị tốt các phương tiện chăm sóc, hồi sức cho mẹ và thai nhi, vào kiến thức, kỹ năng cũng như kinh nghiệm của người đỡ đẻ.
1. Khi nào có chỉ định, chống chỉ định cho đỡ đẻ từ sinh đôi trở lên?
1.1 Chỉ định
Thai phụ được chỉ định đỡ đẻ từ sinh đôi trở lên và được đánh giá cuộc chuyển dạ tiến triển thuận lợi.
1.2 Chống chỉ định
Với những trường hợp dưới đây không được chỉ định cho đỡ đẻ từ sinh đôi trở lên để đảm bảo an toàn nhất trong quá trình sinh nở của cả mẹ và con:
- Sinh đôi hai thai dính nhau
- Sinh đôi hai thai mắc nhau: Thai thứ nhất là ngôi mông, thai thứ hai ngôi đầu do đó khi xuống hai thai có thể mắc nhau
- Thai 1 ngôi bất thường, ngôi vai có dấu hiệu suy thai, sa dây rốn...
- Tử cung có sẹo mổ cũ, rau tiền đạo, sản phụ sinh con đầu nhưng lớn tuổi.
- Mẹ bị mắc các bệnh lý không được đẻ đường âm đạo: Bệnh tim mạch, cao huyết áp, tiền sản giật nặng...
- Nơi không có phòng mổ, không có đầy đủ phương tiện y tế đảm bảo để theo dõi, hồi sức cho sản phụ và trẻ sơ sinh.

2. Quy trình trong đỡ đẻ từ sinh đôi trở lên
2.1 Chuẩn bị
Chỉ được tiến hành theo dõi từ tuyến huyện trở lên. Nếu trường hợp cấp cứu không kịp chuyển tuyến hoặc chưa chẩn đoán được khả năng mang đa thai từ trước thì tất cả các tuyến đều bắt buộc phải xử trí để đảm bảo an toàn sức khỏe cho cả mẹ và thai nhi
- Kíp đỡ đẻ đa thai cần có 3 người: Một bác sĩ khoa Sản, một bác sĩ gây mê, điều dưỡng viên để hỗ trợ bác sĩ, đồng thời chăm sóc và hồi sức.
- Sản phụ: Sản phụ đã được tư vấn trước sinh về những thuận lợi và khó khăn trong cuộc đẻ thường. Sản phụ trước khi sinh sẽ được thụt tháo, thông tiểu, vệ sinh âm hộ âm đạo.
- Thai phụ được đặt một đường truyền tĩnh mạch điều chỉnh cơn co tử cung và hồi sức ngay khi cần.
2.2 Tiến hành đỡ đẻ từ sinh đôi trở lên
Đảm bảo luôn theo dõi sức khỏe của mẹ và thai nhi liên tục, phát hiện nguy cơ suy thai và xử trí thích hợp, kịp thời.
2.2.1 Đỡ đẻ thai nhi đầu tiên
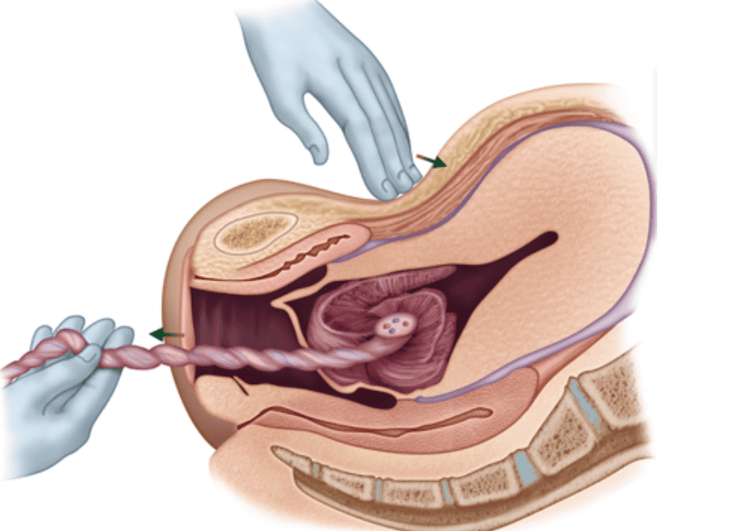
Đây thường là thai có ngôi thuận đôi khi là ngôi mông, cơn co lúc này còn yếu. Nếu là ngôi chỏm thì đỡ đẻ như bình thường. Ối vỡ dễ gây sa dây rốn nên cần chú ý. Sau khi thai ra, kẹp chặt dây rốn về phía bánh rau trước khi cắt ngăn ngừa sự mất máu của thai thứ 2 nếu có tuần hoàn nối thông.
2.2.2 Kiểm tra ngay ngôi, thế, tim thai của thai nhi thứ 2
Thai thứ 2 luôn có nguy cơ bị thiếu oxy. Nguyên nhân do sau khi thai 1 ra, buồng tử cung mở quá rộng khiến cho thai tiếp theo không kịp điều chỉnh tốt, dễ sinh ngôi bất thường, bị ngôi ngược, ngôi vai. Chính vì thế cần kiểm tra kỹ ngôi, thế, kiểu thế của thai trong bụng.
Trong trường hợp truyền oxytocin mà tử cung co mạnh, khó xác định được ngôi, cần tạm thời ngừng truyền theo dõi tử cung, xác định được ngôi thai và xoay thai trong trường hợp ngôi bất thường.
2.2.3 Đỡ đẻ thai nhi thứ hai
Nếu là ngôi đầu thì tiếp tục truyền oxytocin, bấm ối nếu có cơn co tử cung, cố định ngôi và đỡ đẻ như bình thường. Nếu là ngôi bất thường chẳng hạn ngôi trán, ngôi vai, thì bấm ối ngay và nội xoay thai thành ngôi mông. Đỡ đẻ như bình thường.
Việc xoay thai lúc này khá thuận lợi vì thai thường nhỏ, thêm nữa là khi 1 thai ra ngoài thì buồng tử cung rộng. Thao tác này cần thực hiện nhanh chóng vì nếu thao tác quá chậm sẽ khiến cổ tử cung co lại, bong rau khiến cho thai thứ hai dễ bị suy.
Cần lưu ý chỉ tiến hành xoay thai với điều kiện ối còn, thai nhỏ, tử cung không bóp chặt phần thai. Nếu không đủ điều kiện thì tốt nhất là mổ lấy thai. Còn không dễ xảy ra tai biến vỡ tử cung, bong rau, thai bị sang chấn, suy thai...
Tiếp tục thực hiện tương tự với thai còn lại (nếu còn)
Sổ rau: Sau khi thai đã được ra hết, tiến hành xử trí tích cực trong thời kỳ sổ nhau dễ có biến chứng chảy máu do đờ tử cung, phải dùng thuốc co bóp tử cung ngay và duy trì nhỏ giọt tĩnh mạch.
2.3 Theo dõi đỡ đẻ từ sinh đôi trở lên
- Nguy cơ sau khi thai sổ là tình trạng bị đờ tử cung, cần dự phòng bằng các cho thai phụ sử dụng thuốc tăng co tử cung, xoa tử cung đảm bảo tử cung co an toàn.
- Cần theo dõi sát sản phụ sau đẻ vì dễ xảy ra chảy máu do thứ phát đờ tử cung . Bảo đảm tốt dinh dưỡng tạo cho sản phụ khả năng nhanh chóng phục hồi sức khỏe.
- Nếu phát hiện thai phụ bị tử cung vỡ, phải hồi sức mổ cấp cứu nha chóng, tùy tình trạng tổn thương để giải quyết. Nếu sản phụ đã có đủ con, vết nứt nhỏ, không nhiễm trùng thì thực hiện khâu phục hồi còn nếu sản phụ đã đủ con, vết vỡ rộng, nhiễm trùng thì nên cắt tử cung.
- Mọi việc can thiệp buồng tử cung cần dùng kháng sinh toàn thân để phòng nhiễm trùng.
Trong quá trình đẻ vô cùng nguy hiểm, đau đớn cho sản phụ cũng như thai nhi, đỡ đẻ từ sinh đôi trở lên còn nguy hiểm hơn rất nhiều. Vì vậy, thai phụ thường cần xuyên đi khám để được theo dõi sát sao, đặc biệt những ngày cuối trước khi “lâm bồn”.
XEM THÊM