Bài viết được tư vấn chuyên môn bởi Thạc sĩ, Bác sĩ Tống Văn Hoàn - Bác sĩ Hồi sức Cấp cứu - Khoa Hồi sức Cấp cứu - Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng. Bác sĩ có kinh nghiệm 10 năm trong lĩnh vực Hồi sức cấp cứu.
Kiểm soát đường thở là bước được ưu tiên thực hiện đầu tiên khi cấp cứu ở mọi bệnh nhân, bao gồm cả bệnh nhân chấn thương hàm mặt. Bởi nếu không được cấp cứu kịp thời bệnh nhân có thể nguy hiểm đến tính mạng.
1. Dấu hiệu chấn thương hàm mặt
Chấn thương hàm mặt được định nghĩa là một chấn thương được giới hạn từ phần dưới bởi xương hàm dưới, phần trên tới da đầu và hai bên tai. Dấu hiệu chấn thương hàm mặt rất đa dạng, tùy thuộc vào loại chấn thương. Chấn thương hàm mặt có thể là:
- Chấn thương phần mềm như: Chấn thương má, môi, lưỡi với các tổn thương có độ nông sâu, độ dài khác nhau. Phần mềm hàm mặt có nhiều nhóm cơ bám nên khó xử trí vết thương, nếu không chú ý các điểm mốc có thể làm xáo trộn khuôn mặt. Bên cạnh đó, vùng hàm mặt có dây thần kinh và ống dẫn nước bọt, nếu không xử lý đúng có thể gây các biến chứng về sau như tê mặt, dò nước bọt ra da,...
- Chấn thương xương hàm:Có thể chấn thương xương hàm trên hoặc xương hàm dưới. Trong đó, xương hàm trên là xương xốp mềm hơn xương hàm dưới nên dễ bị chấn thương, tuy nhiên lại dễ lành hơn.
- Chấn thương răng: Có thể để lại hậu quả là các răng bị chết tủy dẫn đến viêm chóp răng, áp-xe răng, phải nhổ bỏ răng.
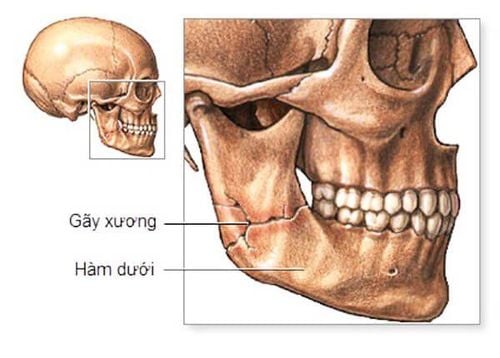
Cùng với sự phát triển của giao thông đô thị, dân cư đông đúc, các chấn thương hàm mặt ngày càng phổ biến. Chấn thương hàm mặt như gãy xương hàm có thể gây sập các tổ chức phần mềm vùng họng miệng, chấn thương thanh quản gây tắc nghẽn đường thở. Ngoài ra, khi chấn thương có thể gây khối máu tụ hoặc rơi dị vật vào đường thở. Để xử trí các chấn thương răng hàm mặt, kiểm soát đường thở là bước được thực hiện đầu tiên, sau đó mới điều trị choáng (sốc) nếu có và xử trí các tổn thương cụ thể. Việc đánh giá đường thở sẽ được thực hiện kỹ càng và nhanh chóng. Bác sĩ sẽ khám, nắm rõ tất cả các chi tiết của chấn thương để chọn phương pháp kiểm soát đường thở tốt nhất cho bệnh nhân.
2. Kiểm soát đường thở bệnh nhân chấn thương hàm mặt
Kiểm soát đường thở an toàn và tối ưu cho bệnh nhân chấn thương hàm mặt cần phải đánh giá kĩ bản chất của chấn thương. Có một số tổn thương hàm mặt nặng cần điều trị ngay lập tức, đặc biệt là tổn thương đường thở trên cấp tính và/hoặc chảy máu nhiều. Có sáu tình huống cụ thể phối hợp với chấn thương hàm mặt, chúng có thể ảnh hưởng xấu đến đường thở (Hutchison I, 1990):
(1) Gãy hàm trên di lệch ra sau và xuống dưới song song với mặt phẳng nghiêng của sàn sọ có thể làm tắc nghẽn đường thở mũi hầu (nasopharyngeal airway).
(2) Gãy xương phần trước hàm dưới hai bên có thể gây gãy đường giữa cằm (fractured symphysis) và trượt lưỡi ra sau và làm tắc nghẽn miệng hầu (oropharynx) ở bệnh nhân nằm ngửa.
(3) Mất/rụng răng hoặc gãy răng, gãy xương, nôn ói, máu, chất tiết cũng như dị vật như răng giả, mảnh vụn, và mảnh sắc có thể làm tắc nghẽn đường thở ở bất cứ đâu dọc theo miệng hầu và thanh quản.
(4) Chảy máu từ những mạch máu trong các vết thương hở hoặc chảy máu mũi nặng do nguồn cung cấp máu phức tạp của mũi cũng có thể góp phần làm tắc nghẽn đường thở.
(5) Sưng và phù nề mô mềm do chấn thương đầu và cổ có thể dẫn đến biến chứng đường thở muộn.
(6) Chấn thương thanh quản và khí quản có thể gây phù nề và đẩy lệch các cấu trúc như nắp thanh môn (epiglottis), sụn phễu (arytenoid cartilages) và dây thanh, do đó làm tăng nguy cơ tắc nghẽn đường thở vùng cổ.
Đặt nghi ngờ cao, khám tỉ mỉ và theo dõi sát bệnh nhân có thể giúp phát hiện sớm các tình huống như vậy và tạo điều kiện thuận lợi để kiểm soát đúng và kịp thời nhằm tránh các biến chứng trong tương lai. Một khi đã kiểm soát được đường thở và kiểm soát chảy máu ở tất cả các vị trí, nên chụp CT đầu và cổ cho bệnh nhân với thuốc cản quang, nhằm khảo sát các cấu trúc mạch máu xung quanh các vị trí tổn thương và cung cấp thông tin chi tiết về loại và mức độ chấn thương, để kiểm soát triệt để các tổn thương xương và mô mềm. Hình ảnh học và phẫu thuật hàm mặt triệt để có thể phải trì hoãn cho đến khi tất cả những tổn thương đe dọa tính mạng và/hoặc cơ quan đều đã được kiểm soát tốt.
2.1. Các kỹ thuật khai thông đường thở
- Điều chỉnh tư thế bệnh nhân (khi bệnh nhân trong tình trạng không đáp ứng): Nếu bệnh nhân đang nằm nghiêng hoặc sấp thì dùng kỹ thuật lật đồng thời cả đầu, thân và tay chân cùng lúc (kỹ thuật lật khúc gỗ) để đưa bệnh nhân về tư thế nằm ngửa. Mở đường thở bằng cách ngửa đầu hoặc ấn giữ hàm tùy theo tổn thương cụ thể. Thụt lưỡi là một trong các nguyên nhân thường gặp gây tắc nghẽn đường thở, áp dụng các cách điều chỉnh tư thế giúp kéo lưỡi về phía trước và mở thông đường thở.
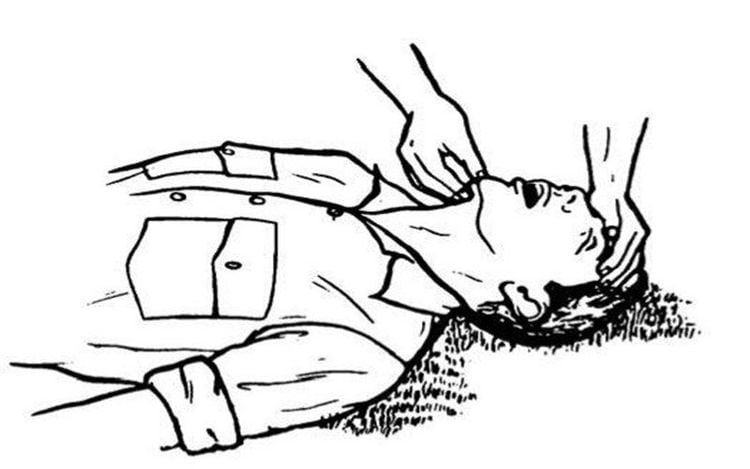
- Nếu bệnh nhân bị tắc nghẽn đường thở một phần, vẫn tỉnh táo và ho được, động viên bệnh nhân ho để làm sạch đường thở.
- Nếu người bệnh không thể nói, ho, thở, việc điều chỉnh tư thế thất bại hoặc thấy có dị vật ở miệng, hầu thì áp dụng biện pháp ép bụng (nghiệm pháp Heimlich) hoặc kỹ thuật vỗ lưng và ép ngực.
- Nghiệm pháp Heimlich: Dùng lực ép vào vùng thượng vị để đẩy cơ hoành lên trên gây tăng áp lực lồng ngực, tạo một luồng khí mạnh tống dị vật ra khỏi đường thở.
- Vỗ lưng và ép ngực: Thường được sử dụng cho trẻ nhỏ. Đặt trẻ nằm trên tay tư thế sấp dọc theo trục của tay và đầu trẻ ở thấp. Dùng phần thắng của bàn tay vỗ nhẹ và nhanh 5 cái lên vùng giữa hai xương bả vai. Nếu vỗ lưng ko đẩy được dị vật, lật trẻ nằm ngửa và ép ngực. Giữa những lần vỗ lưng và ép ngực, quan sát khoang miệng để lấy dị vật nếu thấy.
2.2. Một số kỹ thuật bảo vệ giúp kiểm soát đường thở ở bệnh nhân chấn thương hàm mặt
- Đặt Canuyn: Giúp duy trì sự thông thoáng của đường thở bằng cách tách lưỡi ra khỏi thành họng. Canuyn giúp thông khí đầy đủ đặc biệt khi dùng bóng Ambu và mask. Canuyn đặt đúng còn giúp hút đờm dãi dễ dàng hơn. Có hai loại canuyn là canuyn miệng hầu và canuyn mũi hầu. Canuyn mũi hầu được chỉ định khi không đặt được canuyn miệng hầu, chống chỉ định ở trẻ em (do lỗ mũi nhỏ) và các trường hợp có chấn thương, dị vật vùng mũi.
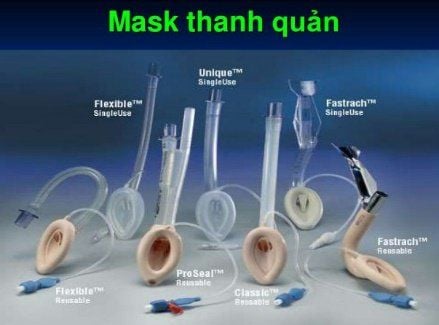
- Mặt nạ thanh quản: Là phương tiện làm thông đường thở trên với cấu tạo gồm một ống nòng to, đầu dưới có một bóng chèn hình elip. Sau khi đặt mặt nạ thanh quản cho bệnh nhân và bơm hơi, bóng chèn sẽ úp kín qua lối vào thanh quản,tạo thành một lớp giống như mặt nạ. Mặt nạ thanh quản tiện lợi, dễ thực hiện hơn so với đặt ống nội khí quản.
- Đặt nội khí quản kiểm soát đường thở ở bệnh nhân chấn thương hàm mặt: đặt nội khí quản là phương pháp hiệu quả giúp duy trì sự thông thoáng của đường thở, cung cấp oxy nồng độ cao, thuận tiện cho việc hút đàm nhớt, chất tiết và giúp ngăn ngừa hít sặc các chất tiết từ dạ dày, họng, miệng. Tuy nhiên, đặt nội khí quản là một kỹ thuật khó, cần được thực hiện bởi bác sĩ có kinh nghiệm.
- Phẫu thuật đường thở: Phẫu thuật đường thở được xem là lựa chọn cuối cùng trong kiểm soát đường thở. Mở sụn nhẫn giáp hoặc mở khí quản dưới gây tê tại chỗ là thủ thuật cứu sống bệnh nhân trong tình huống “không thể đặt NKQ cũng không thể thông khí” nhất là trong đường thở có dịch mà BN lại đang trong tình trạng hôn mê cần phải mở khí quản cấp cứu khẩn cấp để vừa thông khí vừa hút dịch đường thở.
Khi cần có thể chủ động cho hô hấp có điều khiển (thở máy hay bóp bóng). Trong quá trình cấp cứu cần lưu ý bảo vệ cột sống cổ.và phối hợp với các chuyên khoa cùng cấp cứu điều trị cho người bệnh một cách toàn diện nhất khi có các tổn thương phối hợp.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.