Bệnh đường tiêu hóa hiện nay thường rất phổ biến và gặp ở mọi lứa tuổi, tùy vào mức độ nặng nhẹ mà các phương pháp điều trị cũng khác nhau. Một số trường hợp cần phải có sự can thiệp của các kĩ thuật ngoại khoa. Với những bệnh nhân phẫu thuật đường tiêu hóa cần có chế độ dinh dưỡng riêng, phù hợp.
1. Tổng quát đường tiêu hóa
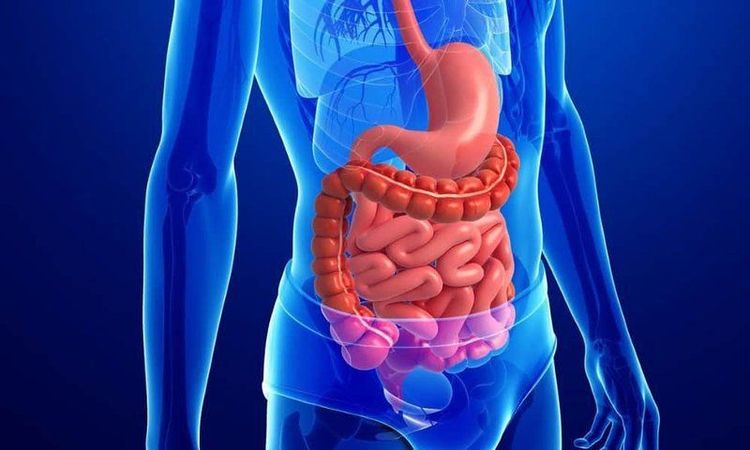
Đường tiêu hóa là một hệ thống gồm nhiều cơ quan trong cơ thể, có vai trò rất quan trọng. Đây là nơi cung cấp thức ăn, nước uống cần thiết cho cơ thể và hấp thu các chất dinh dưỡng, nhờ đó cơ thể mới có thể phát triển được.
Hệ tiêu hóa gồm rất nhiều cơ quan, bao gồm: miệng, hầu, thực quản, dạ dày, ruột non, đại tràng, trực tràng, ruột thừa. Nhờ hoạt động của các cơ quan trên mà thức ăn đưa vào cơ thể được xử lý, hấp thu và đào thải các chất cặn bã ra ngoài.
Bệnh đường tiêu hóa là nhóm bệnh phổ biến. Nguyên nhân là do hệ tiêu hóa phải tiếp xúc trực tiếp với thức ăn, nước uống có thể chứa vi sinh vật gây bệnh hay hóa chất độc hại. Tùy vào mức độ bệnh mà có các phương pháp điều trị khác nhau. Bệnh nhẹ thì chỉ cần uống thuốc, ăn kiêng. Bệnh nặng có thể tiến hành các thủ thuật ngoại khoa như phẫu thuật, nội soi...
2. Chế độ dinh dưỡng cho bệnh nhân sau phẫu thuật đường tiêu hóa
Bệnh nhân sau phẫu thuật nói chung và phẫu thuật đường tiêu hóa nói riêng cần được chăm sóc cẩn thận. Những bệnh nhân này có chế độ dinh dưỡng rất khắt khe. Việc duy trì một chế độ ăn hợp lý sẽ giúp vết thương mau lành, nâng cao sức đề kháng cho người bệnh. Ngoài ra, dinh dưỡng hợp lý cho bệnh nhân phẫu thuật đường tiêu hóa còn giúp tránh các bệnh nhiễm trùng.
Tùy từng loại phẫu thuật mà chế độ dinh dưỡng cho người bệnh sẽ có sự khác nhau:
Bệnh nhân không có can thiệp phẫu thuật lên hệ tiêu hóa: mổ nội soi, sinh thiết, mổ chấn thương chỉnh hình,...
- Với những bệnh nhân này vết mổ nhỏ, ít chảy máu và hạn chế được mức độ đau.
- Ngày đầu sau mổ, dinh dưỡng qua dịch truyền là chủ yếu.
- Sau mổ một ngày, cho bệnh nhân ăn đồ ăn mềm lỏng như sữa, nước cháo.
- Sau khi bệnh nhân trung tiện trở lại, cho ăn uống bình thường, tăng dần số lượng và mức độ đặc của đồ ăn, ăn chất dễ tiêu, dễ hấp thu.
- Bệnh nhân có can thiệp lên hệ tiêu hóa: mổ cắt đoạn dạ dày, cắt đoạn ruột, khâu các lỗ thủng,...
- Với những bệnh nhân này, vết mổ to, mất máu nhiều và gây đau đớn hơn. Ngoài ra, việc dùng thuốc gây mê, gây tê còn ảnh hưởng đến nhu động ruột. Chính vì vậy ngay sau mổ cần cung cấp dinh dưỡng cho bệnh nhân qua tĩnh mạch.
- Sau khi bệnh nhân phẫu thuật đường tiêu hóa đánh hơi được thì có thể cho ăn đồ ăn mềm loãng. Các đồ ăn có thể ăn như nước cháo, sữa. Sau đó tăng dần số lượng, chất lượng và độ rắn của thức ăn. Cùng với đó là việc giảm dần dịch truyền cho bệnh nhân.
3. Chế độ dinh dưỡng theo từng giai đoạn sau phẫu thuật đường tiêu hóa
- Giai đoạn đầu: 1 - 2 ngày sau khi phẫu thuật đường tiêu hóa
Giai đoạn này nhiệt độ cơ thể tăng, dưới tác động của thuốc gây mê vẫn còn tác dụng dẫn đến liệt ruột, mất nhu động ruột. Ngoài ra, người bệnh còn chướng hơi, mệt mỏi. Hiện tượng này tăng thêm do cơ thể bị mất kali và nitơ do tăng bài tiết.
Vì vậy, với những bệnh nhân phẫu thuật đường tiêu hóa giai đoạn này chủ yếu bù nước, điện giải, glucid và năng lượng cần thiết. Có thể truyền đường và điện giải và truyền cho bệnh nhân các loại dịch như glucose 5%, glucose 30%, NaCl 0,9% , KCl 1 hoặc 2 ống. Nếu bệnh nhân bị chướng bụng nên hạn chế lượng nước, có thể ngừng uống nước nếu bị nặng. Ngoài ra còn có thể truyền bổ sung thêm plasma và máu cho bệnh nhân tùy thể trạng.
- Giai đoạn sau: Từ ngày thứ 3 - 5 sau mổ
Giai đoạn này, nhu động ruột đã xuất hiện trở lại và bệnh nhân đã có thể trung tiện. Do thuốc mê đã hết nên bệnh nhân tỉnh táo hơn, có cảm giác đói nhưng vẫn chán ăn. Cân bằng nitơ trở lại bình thường do giảm bài tiết. Đồng thời bài tiết kali cũng giảm.
Giai đoạn này cần tăng dần lượng thức ăn cho bệnh nhân nhưng vẫn ăn đồ lỏng, giảm dần truyền tĩnh mạch. Cung cấp đồ ăn giàu năng lượng và protein và vitamin, hạn chế chất xơ.
Bệnh nhân phẫu thuật đường tiêu hóa giai đoạn này có thể ăn 4 đến 6 bữa. Khi bệnh nhân không dùng được sữa có thể dùng nước thịt ép để thay thế. Mỗi bữa chỉ cho bệnh nhân ăn từng ít một, không ăn quá nhiều.
- Giai đoạn hồi phục
Giai đoạn này bệnh nhân phẫu thuật đường tiêu hóa đã có thể đi đại, tiểu tiện bình thường. Vết mổ đã liền, kali máu dần trở lại bình thường. Tình trạng bệnh nhân tốt hơn rất nhiều. Bệnh nhân đã có cảm giác đói trở lại, do đó, có thể tăng lượng thức ăn và tăng độ rắn của thức ăn để bệnh nhân hồi phục tốt hơn. Đặc biệt cần bổ sung thêm protein và calo vào khẩu phần ăn cho người bệnh.
Bổ sung chất đạm cho bệnh nhân thông qua thịt, cá, trứng, sữa, đậu đỗ. Ngoài ra cần cho bệnh nhân ăn nhiều hoa quả, đặc biệt là các loại quả chứa nhiều vitamin C và vitamin B.
Có thể cho bệnh nhân ăn 5 đến 6 bữa một ngày. Cung cấp đầy đủ dưỡng chất cho bệnh nhân. Cho bệnh nhân ăn nhiều rau xanh, hoa quả để tránh tình trạng táo bón. Ngoài ra, rau xanh còn giúp nhanh lành vết mổ, tăng sức đề kháng và giảm nguy cơ nhiễm khuẩn.
Cần sớm cho bệnh nhân ăn thức ăn thay vì nuôi dưỡng bằng tĩnh mạch. Điều này vừa giúp hệ tiêu hóa sớm hồi phục và còn tiết kiệm chi phí. Nếu việc bổ sung thức ăn qua đường tiêu hóa không đáp ứng đủ nhu cầu cho bệnh nhân. Khi đó có thể sử dụng ống thông.
Chú ý: Với các bệnh nhân phẫu thuật đường tiêu hóa cần cho ăn nhiều bữa. Mỗi bữa không cho bệnh nhân ăn nhiều.
Như vậy, với những bệnh nhân phẫu thuật đường tiêu hóa cần phải có chế độ ăn hợp lý. Cần cung cấp đầy đủ dinh dưỡng để bệnh nhân mau chóng khỏe mạnh, vết mổ mau lành. Thêm vào đó cần thực hiện đầy đủ các chỉ dẫn của bác sĩ để người bệnh hồi phục nhanh hơn.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.