Bài viết được viết bởi Bác sĩ chuyên khoa II Nguyễn Đình Tời - Bác sĩ sản phụ khoa, Khoa Sản - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
FIGO khuyến cáo tỷ lệ mổ lấy thai khoảng 20%, tỷ lệ mổ lấy thai có xu hướng đang tăng cao ở các nước đang phát triển. Sinh mổ sẽ tăng rất nhiều nguy cơ nặng nề cho mẹ và con, nên chỉ định mổ không nên mở rộng nếu không cần thiết. Tuy nhiên, trong một số trường hợp, mổ lấy thai là chỉ định bắt buộc.
1. Khung chậu bất thường
- Làm nghiệm pháp lọt nếu là ngôi chỏm - khung giới hạn.
- Mổ lấy thai nếu khung chậu hẹp tuyệt đối, khung chậu méo, khung chậu giới hạn làm nghiệm pháp lọt ngôi chỏm thất bại.
- Mổ lấy thai với các trường hợp khung chậu bất thường không phải ngôi chỏm.
2. Đường ra của thai bị cản trở
- Khối u tiền đạo: thường hay gặp là u xơ tử cung hay cổ tử cung, u nang buồng trứng, các khối u khác nằm trên đường thai đi ra.
- Rau tiền đạo trung tâm hay các trường hợp rau tiền đạo chảy máu cần mổ cấp cứu để cứu mẹ.
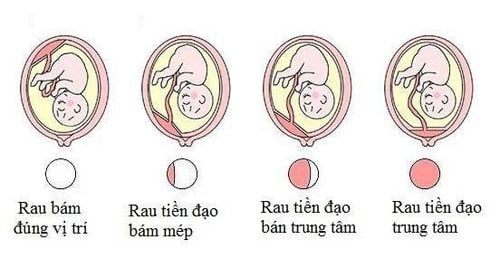
3. Tử cung có sẹo mổ trong trường hợp sau
- Các sẹo mổ ở thân tử cung: sẹo bóc u xơ, sẹo của phẫu thuật tạo hình tử cung, sẹo khâu chỗ vỡ, chỗ thủng tử cung, sẹo của phẫu thuật cắt xén góc tử cung, sừng tử cung.
- Sẹo của phẫu thuật mổ ngang đoạn dưới tử cung từ 2 lần trở lên, cân nhắc nếu lần mổ lấy thai trước cách chưa được 24 tháng.
4. Chỉ định mổ vì nguyên nhân của người mẹ
- Mẹ bị các bệnh lý toàn thân mạn tính hay cấp tính nếu sinh đường dưới có nguy cơ ảnh hưởng đến tính mạng (bệnh tim nặng, tiền sản giật nặng và sản giật...).
- Các bất thường ở đường sinh dục dưới: hẹp âm đạo (bẩm sinh hay mắc phải), Vách ngăn ngang âm đạo tiền sử mổ rò âm đạo trực tràng, mổ sa sinh dục, tiền sử sinh trước có rách tầng sinh môn độ 4.
- Các dị dạng của tử cung như: tử cung đôi (tử cung không có thai thường trở thành khối u tiền đạo), tử cung hai sừng... đặc biệt là khi kèm theo ngôi thai bất thường, vách ngăn tử cung ảnh hưởng đến đường ra của thai nhi.

5. Nguyên nhân về phía thai
- Thai bị suy dinh dưỡng/chậm tăng trưởng trong tử cung nặng
- Thai thiếu máu: bất đồng nhóm máu với mẹ có nguy cơ thai chết lưu trong tử cung
- Các ngôi bất thường: ngôi vai/ngang, ngôi trán, ngôi thóp trước, ngôi mặt cằm sau.
- Đa thai: nếu thai thứ nhất không phải là ngôi đầu.
- Chuyển dạ có diễn tiến suy thai khi chưa đủ điều kiện sinh đường dưới.
6. Chỉ định mổ lấy thai vì các diễn biến bất thường trong chuyển dạ
- Cổ tử cung mở hết đầu không lọt.
- Suy thai cấp.
- Chuyển dạ kéo dài, cổ tử cung không tiến triển đã có can thiệp nhưng không hiệu quả.
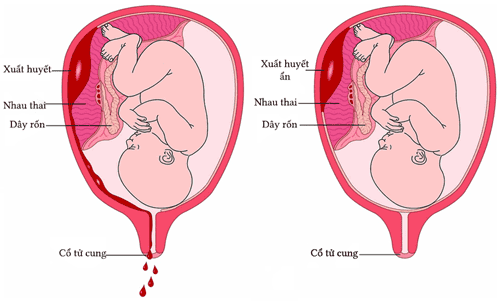
- Chảy máu vì rau tiền đạo, rau bong non.
- Dọa vỡ và vỡ tử cung.
- Sa dây rốn khi thai còn sống.
- Sa chi sau khi đã thử đẩy lên nhưng không thành công
Mang thai và chuyển dạ sinh là quá trình “động”, do đó, các chỉ định mổ lấy thai có thể chủ động có thể bán cấp cứu, cấp cứu hoặc tối cấp. Tuỳ thuộc vào từng trường hợp cụ thể để có chỉ định phù hợp.
7. Các nguy cơ khi mổ lấy thai
Sinh đường âm đạo luôn được khuyến cáo nếu không có các chỉ định mổ lấy thai tuyệt đối, các nguy cơ có thể gặp khi mổ lấy thai như sau:
7.1 Về phía mẹ
Tai biến gần
- Chảy máu: băng huyết trong hay sau mổ do đờ tử cung; chảy máu do rách đoạn dưới tử cung xé vào động mạch.
- Nguy cơ tử vong cho mẹ cao hơn: có thể do thuyên tắc mạch do ối hoặc do huyết khối, chảy máu không cầm được hoặc do không có đủ máu khi người mẹ thuộc nhóm máu hiếm.
- Tai biến do phẫu thuật như chạm phải các cơ quan lân cận (bàng quang, ruột, niệu quản), rò bàng quang – tử cung/ bàng quang – âm đạo.
- Nhiễm trùng: nhiễm trùng vết mổ, nhiễm trùng đường tiết niệu, viêm phổi. Thường gặp là nhiễm trùng vết mổ; viêm phúc mạc
- Liệt ruột.
- Bung vết mổ, thoát vị thành bụng.
- Các tai biến do gây mê – hồi sức: có thể có những biến chứng do vô cảm như hội chứng hít (trong trường hợp gây mê nội khí quản); tụt huyết áp, nhức đầu sau mổ (trong trường hợp gây tê tủy sống), phản ứng thuốc (choáng phản vệ).
Tai biến xa
- Dính ruột, tắc ruột.
- Tắc ống dẫn trứng, sẹo khuyết vết mổ gây vô sinh thứ phát
- Lạc nội mạc tử cung tại sẹo mổ lấy thai hay sẹo mổ thành bụng
- Chửa vết mổ, rau tiền đạo, rau cài răng lược ở các lần có thai sau
- Sẹo trên thân tử cung có thể bị nứt trong những lần có thai sau (nứt khi chưa vào chuyển dạ hoặc khi đã vào chuyển dạ)
- Trong những lần có thai sau, khả năng sẽ phải mổ lại tăng và nếu sanh ngã âm đạo phải giúp sinh thủ thuật, thai ở sẹo mổ cũ...
7.2 Về phía con
- Thai nhi có thể bị ảnh hưởng bởi thuốc mê.
- Bị chạm thương trong khi phẫu thuật.
- Sơ sinh có nguy cơ suy hô hấp, chậm tiêu dịch phổi cao hơn và có thể đe dọa tính mạng của trẻ đặc biệt khi mẹ chưa chuyển dạ, nhất là trẻ được can thiệp sanh mổ ở thời kỳ thai chưa đủ tháng.
- Tử vong chu sinh (trong vòng 28 ngày sau khi sinh) ở trường hợp mổ lấy thai cao hơn so với sinh thường.

8. Lưu ý trước khi mổ lấy thai
- Tất các thông tin về cuộc mổ, chỉ định và các nguy cơ trong và sau mổ của cả mẹ và con cần được tư vấn, thảo luận rõ ràng với thai phụ và gia đình trước cuộc mổ.
- Hoàn tất các thủ tục pháp lý bắt buộc.
- Mổ chương trình – chủ động: Chuẩn bị từ đêm trước mổ
- Nhịn ăn
- Thụt tháo
- Vệ sinh vùng bụng hạn chế nguy cơ nhiễm khuẩn
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.