Bài viết được viết bởi ThS, Bs.Nguyễn Quốc Tuấn, Khoa Nội tổng hợp, Bệnh viện Đa khoa Quốc tế Vinmec Times City
Phụ nữ có thai với những thay đổi về giải phẫu cũng như sinh lý dễ dẫn đến tổn thương ở hệ thống thận - tiết niệu. Tổn thương thận (đặc biệt khi có tăng huyết áp) là một yếu tố nguy cơ đôi khi đe dọa tính mạng cả mẹ lẫn con. Rất nhiều trường hợp khám sức khỏe quản lý thai kỳ chính là dịp phát hiện ra các bệnh thận tiềm tàng.
1. Thay đổi giải phẫu và sinh lý của hệ thống thận - tiết niệu ở phụ nữ mang thai
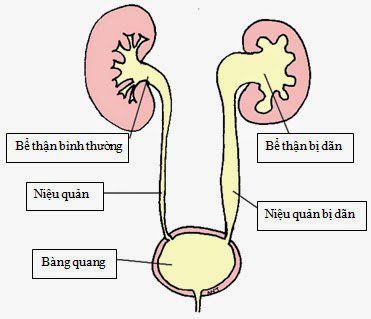
Ở phụ nữ có thai thận tăng thể tích, dài thêm khoảng 1cm và nặng thêm khoảng 4,5g do tăng tưới máu nhu mô thận và tổ chức kẽ. Hệ thống dẫn nước tiểu bao gồm đài thận, bể thận và niệu quản cả 2 bên hơi giãn, đặc biệt ở thận phải. Nguyên nhân giãn đài bể thận là do thay đổi về nội tiết khi mang thai và do tử cung mang thai nhi chèn ép vào hệ thống dẫn nước tiểu (niệu quản, bàng quang).
Ở phụ nữ khi thai nghén trong 3 tháng đầu có hiện tượng huyết áp giảm do giảm sức cản ngoại vi, sau đó mới trở lại giới hạn bình thường cho đến khi đẻ. Ngoài ra còn có hiện tượng ứ nước và muối, thể tích huyết tương tăng từ 30-50% (tương đương 1,5 lít). Ngược lại, nước của dịch kẽ tăng ít. Vì vậy, thường gặp phù sinh lý ở phụ nữ có thai bình thường.
Khi mang thai thận của người phụ nữ được tăng cường tưới máu làm lưu lượng máu qua thận tăng từ 30-50% làm tăng mức lọc cầu thận (có thể đạt đến 180ml/phú dẫn đến giảm nồng độ ure, creatinin, a.uric trong máu. Sự bất thường của tổng hợp các nội tiết tố có tác dụng co mạch hay các thụ thể của vỏ thận (renin, prostaglandin ...) được cho là nguyên nhân chính của các thay đổi huyết động tại thận.
2. Bệnh lý Thận – Tiết niệu khi mang thai
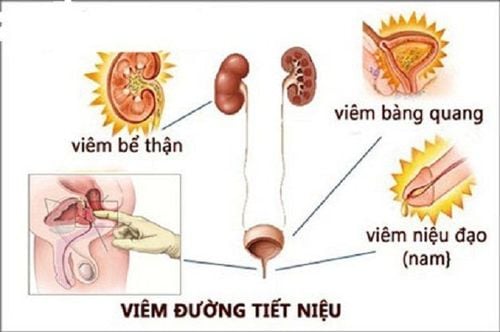
2.1. Nhiễm khuẩn tiết niệu (NKTN)
Khoảng 1-2% phụ nữ có thai bị nhiễm khuẩn tiết niệu bao gồm viêm bàng quang (NKTN thấp) và viêm thận – bể thận cấp (NKTN cao). Yếu tố thuận lợi là do chậm lưu thông nước tiểu do hệ thống dẫn niệu bị giãn và chèn ép. Các loại vi khuẩn thường gặp là E.Coli, ít gặp các loại Enterobacter khác: Proteus, Klebsiella, Enterococcus, liên cầu... Nhiễm khuẩn tiết niệu có nguy cơ dẫn đến các tai biến sản khoa: đẻ non, thai chết lưu, thai bé... do nhiễm khuẩn máu.
Viêm bàng quang cấp
- Dấu hiệu lâm sàng thường gặp là hội chứng bàng quang: đau dưới gò mu, đái buốt, đái rắt, đái đục, đái khó ...
- Trong nước tiểu có ít protein nhưng nhiều bạch cầu (> 10 BC/mm3) và vi khuẩn > 105 /ml nước tiểu.
- Điều trị chủ yếu kháng sinh đường uống từ 7-10 ngày ( không dùng kháng sinh nhóm Aminosid và nhóm Quinolon).

Viêm thận bể thận cấp tính
- Dấu hiệu lâm sàng: sốt cao, đau hông lưng, hội chứng bàng quang, có thể có các triệu chứng khác: đau bụng, rối loạn tiêu hóa ...
- Cận lâm sàng cần làm: cấy máu, cấy nước tiểu, sinh hóa và tế bào niệu, siêu âm hệ tiết niệu tìm triệu chứng và nguyên nhân tắc nghẽn.
- Điều trị: là một biến chứng nặng có thể ảnh hưởng đến tính mạng mẹ và con nên cần nhập viện để điều trị kháng sinh tĩnh mạch trong 7-10 ngày.
- Cần theo dõi các biến chứng: nhiễm khuẩn máu, sốc nhiễm khuẩn, áp xe thận, viêm tấy quanh thận, sẩy thai, thai lưu ...
2.2. Tăng huyết áp khi có thai
Tăng huyết áp khi có thai được chia ra làm các loại sau:
- Tăng huyết áp do mang thai bao gồm tiền sản giật (nhiễm độc thai nghén) và sản giật;
- Tăng huyết áp mạn tính hoặc tăng huyết áp có từ trước do bất cứ nguyên nhân nào;
- Tiền sản giật xuất hiện trên tăng huyết áp mạn tính.
2.2.1 Tăng huyết áp do mang thai
Nếu trước khi mang thai huyết áp bình thường, huyết áp khi có thai trên 140/90 mmHg và không có protein niệu được gọi là tăng huyết áp do có thai.
2.2.2.Tiền sản giật
Là một trong những bệnh lý thận hay gặp ở phụ nữ có thai thường liên quan đến những bất thường ở rau thai như giảm tưới máu hoặc thiếu máu ở bánh rau. Các yếu tố thuận lợi để xuất hiện tiền sản giật ở phụ nữ có thai là: nhiễm độc thai nghén (NĐTN) ở những lần mang thai trước, tiền sử gia đình có người bị tiền sản giật, con so, đa thai, chửa trứng, cao tuổi, béo phì, bệnh thận và/hoặc tăng huyết áp có từ trước, đái tháo đường.
Tiền sản giật được xác định khi có tăng huyết áp (>=140/90 mmHg) kèm protein niệu thường xuất hiện sau tuần thứ 20 của thời kỳ thai nghén. Ngoài ra bệnh nhân có phù (cả mặt, tay , chân – khác với phù sinh lý khi mang thai) và tăng a.uric máu. Tuy a.uric không nằm trong tiêu chuẩn chẩn đoán nhưng khi a.uric >325 μmol/l cần hướng tới chẩn đoán nhiễm độc thai nghén đặc biệt là những người có bệnh thận hoặc tăng huyết áp từ trước
NĐTN được coi là nặng khi số lượng protein niệu nhiều (tỉ lệ protein/creatinin nước tiểu >5 ), huyết áp >= 160/110 mmHg. Thông thường các biểu hiện của NĐTN thường mất đi sau đẻ vài ngày cho đến vài tuần, hãn hữu có những trường hợp protein niệu kéo dài tới 6 tháng (nếu protein niệu kéo dài hơn 6 tháng cần sinh thiết thận để xác định nguyên nhân). Tuy nhiên NĐTN có thể tiến triển nặng lên với các biến chứng nặng cho mẹ ( sản giật, hội chứng HELLP, suy thận cấp, rau bong non, tụ máu bánh rau) và con ( Thai teo bé lại, Thai lưu).
Điều trị chủ yếu là theo dõi chặt chẽ diễn biến bệnh (đặc biệt là huyết áp và protein niệu), nghỉ ngơi,khống chế huyết áp, cho các thuốc chống ngưng tập tiểu cầu (Aspirin).

2.2.3.Sản giật
Là biến chứng nặng và đột ngột của NĐTN. Các dấu hiệu: huyết áp > 160/110 mmHg, tỉ lệ protein/creatinin nước tiểu >5, thiểu niệu < 500 ml/24giờ, suy thận cấp nhanh, rối loạn thị lực, nhức đầu nhiều, giảm tiểu cầu, đái huyết cầu tố, sản phụ co giật toàn thân sau đó hôn mê. Cần phải xử trí cấp cứu bằng các thuốc chống co giật (Diazepam, Magne Sulfat), thuốc hạ áp đường tĩnh mạch, bảo đảm chức năng hô hấp và tuần hoàn (đặt nội khí quản, thở máy, truyền dịch ...) và nhanh chóng mổ lấy thai kịp thời để cứu cả mẹ lẫn con.
2.2.4 Hội chứng HELLP (Hemolysis Elevate Liver enzymes Low Platelet count)
Tuy hiếm gặp nhưng đây là một trong những thể biến chứng rất nặng của NĐTN. Bệnh lý liên quan đến tổn các tổn thương mạch máu của mẹ. Trên nền NĐTN bệnh nhân xuất hiện tan máu, tăng men gan, số lượng tiểu cầu giảm, rất hãn hữu có thể gặp chảy máu dưới bao gan thậm chí vỡ gan. Diễn biến bệnh nhanh chóng đưa đến suy thận cấp .

2.3.Tổn thương thận cấp tính (suy thận cấp) ở phụ nữ có thai
Thường xảy ra từ tuần thứ 35 mang thai cho đến trước, trong và sau đẻ. Tổn thương thận cấp tính là hậu quả của nhiều quá trình rối loạn trong khi mang thai (NĐTN, Hội chứng HELLP...) hoặc liên quan đến chảy máu do bong bánh rau hoặc các chảy máu do các tai biến sản khoa khác. Trên lâm sàng bệnh nhân có đái ít hoặc vô niệu, chán ăn, buồn nôn hoặc nôn. Xét nghiệm: urê và creatinin máu tăng cao, rối loạn điện giải và thăng bằng kiềm toan.
2.4.Các bệnh thận có sẵn
Như viêm cầu thận mạn, viêm thận bể thận mạn, lupus ban đỏ hệ thống, bệnh cầu thận do đái đường, bệnh thận do tăng huyết áp.. thường tiến triển nặng lên khi mang thai hoặc ảnh hưởng trực tiếp lên sức khỏe của người mẹ cũng như thai nhi (dễ bị NĐTN).
Phụ nữ có thai có nhiều yếu tố dễ dẫn đến bệnh lý ở hệ thống thận tiết niệu đôi khi đe dọa tính mạng cả mẹ lẫn con. Tuy nhiên nếu phát hiện sớm theo dõi chặt chẽ thì có thể khống chế hoặc ngăn ngừa được các biến chứng nặng nề vì vậy vai trò của khám thai định kỳ với đo huyết áp, thử nước tiểu tìm protein niệu, định lượng a.uric máu, siêu âm thai... là hết sức quan trọng. Người đã có bệnh thận mạn tính vẫn có thể mang thai và sinh con tuy nhiên cần tư vấn bác sĩ trước khi quyết định mang thai và theo dõi chặt chẽ khi có thai.
Để bảo vệ sức khỏe thai phụ và bé trong suốt thai kỳ, Bệnh viện Đa khoa Quốc tế Vinmec cung cấp dịch vụ thai sản trọn gói như một giải pháp giúp mẹ bầu an tâm vì đã có sự đồng hành của đội ngũ y bác sĩ trong suốt thai kỳ. Khi lựa chọn Thai sản trọn gói, thai phụ được:
- Quá trình mang thai được theo dõi bởi đội ngũ bác sĩ có trình độ chuyên môn cao
- Thăm khám đều đặn, phát hiện sớm các vấn đề bất thường
- Thai sản trọn gói giúp thuận tiện cho quá trình sinh đẻ
- Trẻ sơ sinh được chăm sóc toàn diện
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.