Tiêm tĩnh mạch: Chỉ định khi nào?
Bài viết được tư vấn bởi Thạc sĩ, Bác sĩ Nguyễn Thị Nhật - Chuyên khoa truyền nhiễm - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng
Tiêm tĩnh mạch là phương pháp đưa thuốc nhanh vào cơ thể bệnh nhân qua đường tĩnh mạch ngoại biên để mang lại hiệu quả điều trị toàn thân nhanh chóng.
1. Chỉ định/chống chỉ định tiêm tĩnh mạch
Tiêm tĩnh mạch là kỹ thuật dùng bơm kim tiêm đưa một thuốc vào cơ thể theo đường tĩnh mạch để nhanh chóng thu được tác dụng.
1.1 Chỉ định tiêm tĩnh mạch
- Bệnh nhân cấp cứu;
- Bệnh nhân suy kiệt;
- Người bệnh nặng cần tác dụng nhanh của thuốc đối với cơ thể: Thuốc gây mê, gây ngủ, chống xuất huyết, chống trụy mạch,...;
- Các loại thuốc có thể gây hoại tử da, cơ, các tổ chức dưới da, không hấp thu hoặc bị phá hủy bởi đường tiêu hóa;
- Thuốc có tác dụng toàn thân;
- Cần đưa vào cơ thể một lượng thuốc lớn;
- Thuốc không được tiêm bắp hay tiêm dưới da, chỉ được tiêm tĩnh mạch;
- Máu, huyết tương và các dung dịch keo như: Dextran, subtosan;
- Các loại huyết thanh trị liệu;
- Người bệnh không thể uống thuốc được: Bị nôn ói nhiều, chuẩn bị phẫu thuật, tâm lý không hợp tác.

1.2 Chống chỉ định tiêm tĩnh mạch
- Thuốc tan trong dầu, thuốc tiêm nhanh gây rối loạn nhịp tim;
- Thuốc gây kích thích mạnh cho hệ tim mạch như adrenalin (chỉ tiêm tĩnh mạch adrenalin trong trường hợp cấp cứu, khi huyết áp tụt, không đo được, không bắt được mạch,... )
- Chống chỉ định tuyệt đối tiêm tĩnh mạch ở những vị trí bị nhiễm trùng, bỏng;
- Chống chỉ định tương đối tiêm tĩnh mạch ở đoạn cuối chi bị tê liệt, vị trí phù nề và các khớp.
1.3 Vị trí tiêm
- Tĩnh mạch vùng đầu: 2 bên thái dương;
- Tĩnh mạch chi: Mu bàn tay, cổ tay, khuỷu tay, mu bàn chân, cổ chân,...;
- Nên chọn tĩnh mạch to, rõ và ít di động.

2. Kỹ thuật tiêm tĩnh mạch
2.1 Chuẩn bị
- Điều dưỡng: Rửa tay và mặc trang phục đúng quy định;
- Bệnh nhân và gia đình: Được giải thích về cách tiêm tĩnh mạch, hỏi tiền sử dị ứng, làm test kháng sinh theo đúng chỉ định, đánh giá dấu hiệu sinh tồn;
- Chuẩn bị dụng cụ: Gồm dụng cụ vô khuẩn (khay vô khuẩn, bơm kim tiêm phù hợp, panh, trụ cắm panh, bông gạc và hộp đựng bông gạc), dụng cụ sạch (găng tay, cồn 70°, dây garo, hộp chống sốc) và hồ sơ bệnh án, xô đựng rác thải,...;
- Chuẩn bị thuốc: Thuốc tiêm, dung môi, nước cất, đường glucose 5% khi có chỉ định pha tiêm.
2.2 Quy trình tiêm tĩnh mạch
Thực hiện tiêm tĩnh mạch theo nguyên tắc 5 đúng: Đúng người bệnh, đúng thuốc, đúng đường dùng, đúng liều dùng và đúng thời gian. Quy trình tiêm tĩnh mạch như sau:
- Rửa tay, sát khuẩn tay, sát khuẩn nắp lọ thuốc và dung môi;
- Pha thuốc, lắc đều, quan sát màu sắc, tính chất,... thuốc, đảm bảo chất lượng tốt khi sử dụng;
- Lấy thuốc đúng theo chỉ định;
- Tìm vị trí tiêm thích hợp, buộc dây garo nếu cần, sát khuẩn nơi tiêm bằng bông thấm cồn 70°, để da khô;
- Luồn kim tiêm vào trong lòng tĩnh mạch;
- Tháo dây garo, bơm thuốc từ từ, quan sát kỹ bệnh nhân trong quá trình tiêm;
- Rút kim nhanh, căng da và đặt bông vào vị trí tiêm khi hết thuốc;
- Giúp người bệnh trở về tư thế thoải mái, hướng dẫn bệnh nhân và gia đình theo dõi các dấu hiệu bất thường về sắc mặc, tri giác, tình trạng hô hấp,...;
- Thu dọn dụng cụ, rửa sạch tay và ghi hồ sơ bệnh án.
2.3 Theo dõi trong và sau tiêm tĩnh mạch
- Theo dõi trong quá trình tiêm: Quan sát sắc mặt của bệnh nhân, nếu có biểu hiện sốc phản vệ nên nhanh chóng ngừng tiêm, báo cho bác sĩ để xử trí đúng phác đồ. Ngoài ra, trong quá trình tiêm có thể xảy ra một số sự cố như tắc kim tiêm, phồng nơi tiêm, người bệnh hoảng sợ,... cần kịp thời xử trí;
- Theo dõi sau tiêm: Theo dõi kỹ các phản ứng dị ứng muộn như nổi mẩn tại vị trí tiêm hoặc toàn thân.

2.4 Tai biến và cách xử trí khi tiêm tĩnh mạch
- Tắc kim tiêm: Do máu chảy vào kim tiêm bị đông lại ngay ở đầu mũi kim, không bơm thuốc vào được. Xử trí bằng cách rút kim ra khỏi vị trí tiêm, đẩy ruột bơm tiêm cho máu chảy ra và nếu không được thì thay kim tiêm khác;
- Phồng nơi tiêm: Do kim xuyên qua mạch hoặc mũi vát của kim một nửa nằm trong lòng mạch một nửa nằm ngoài lòng mạch. Để xử trí, cần rút kim tiêm ra tiêm lại, sau khi tiêm xong nên chườm nóng chỗ phồng để làm tan máu tụ và giúp thuốc tan nhanh;
- Tắc mạch: Do có không khí trong bơm tiêm vào lòng mạch hoặc tiêm nhầm loại thuốc tan trong dầu, dạng sữa. Để phòng ngừa nguy cơ tắc mạch, nên đuổi hết không khí trong bơm tiêm trước khi tiêm cho bệnh nhân và tránh sử dụng nhầm thuốc;
- Người bệnh bị ngất, hoảng sợ: Nên làm tốt công tác tâm lý cho bệnh nhân trước khi tiêm tĩnh mạch. Nếu bệnh nhân bị sốc hoặc ngất do quá sợ hoặc do bị phản ứng thuốc, bơm thuốc quá nhanh, đâm kim nhiều lần không trúng tĩnh mạch,... thì cần ngừng tiêm và báo cáo cho bác sĩ xử trí;
- Nhiễm khuẩn: Do vô khuẩn không tốt hoặc lưu kim kéo dài. Biện pháp phòng ngừa nguy cơ nhiễm khuẩn là thực hiện tốt công tác vô khuẩn trước, trong và sau tiêm thuốc cho bệnh nhân, đồng thời ghi nhớ thời gian lưu kim;
- Hoại tử: Do tiêm chệch ra ngoài tĩnh mạch những loại thuốc chống chỉ định tiêm dưới da và tiêm bắp. Biểu hiện là vị trí tiêm nóng, đỏ, đau, ban đầu cứng, sau mềm. Cách xử trí phù hợp là chườm nóng, khi có hoại tử nên băng mỏng, không để nhiễm khuẩn thêm và nếu ổ hoại tử lớn cần phải trích rạch;
- Sốc phản vệ: Do phản ứng của cơ thể với loại thuốc được sử dụng. Biểu hiện của sốc phản vệ là bồn chồn, sợ hãi, li bì hoặc hôn mê, mạch nhanh, nhỏ, khó thở, tím tái, mẩn ngứa, ban đỏ, nổi mày đay dị ứng,... Biện pháp xử trí là ngay lập tức ngừng tiêm và xử trí đúng theo phác đồ cấp cứu sốc phản vệ;
- Nhiễm virus HBV, HCV, HIV: Nhiễm HBV, HCV do vô khuẩn bơm kim tiêm không tốt khiến virus từ người bệnh viêm gan lây truyền sang người khỏe mạnh (phát hiện sau tiêm 4 - 6 tháng với những biểu hiện gồm mệt mỏi, vàng da, vàng mắt, chán ăn, nước tiểu sẫm màu) và nhiễm HIV do tiêm vào tĩnh mạch không đảm bảo nguyên tắc vô khuẩn. Việc điều trị sẽ được bác sĩ chỉ định tùy từng trường hợp cụ thể.
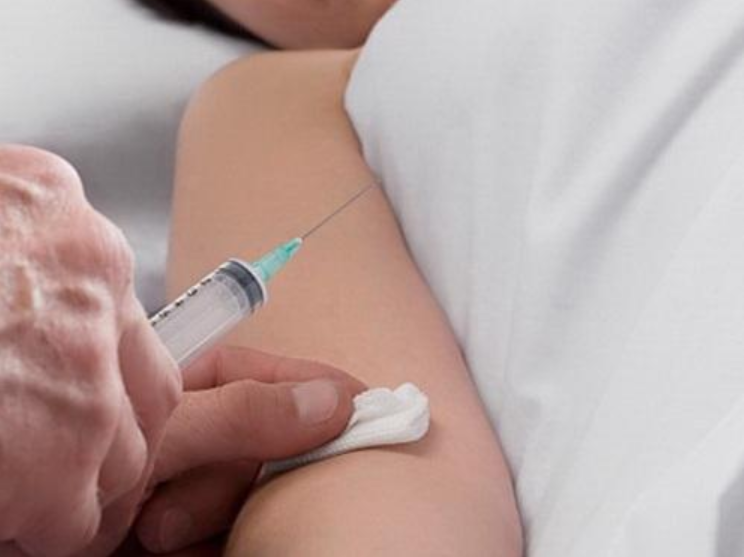
3. Kỹ thuật tiêm truyền tĩnh mạch có khóa lưu kim
Kỹ thuật tiêm truyền tĩnh mạch bằng kim catheter là phương pháp tiêm, truyền tĩnh mạch sử dụng kim bằng ống nhựa mềm luồn vào trong lòng tĩnh mạch, cố định chắc chắn vào trong lòng tĩnh mạch, đầu kim không sắc nhọn nên không có khả năng đâm xuyên thành mạch.
Kỹ thuật này sử dụng trong những trường hợp bệnh nhân có chỉ định phải tiêm, truyền nhiều lần trong ngày hoặc phải duy trì tiêm, truyền nhiều ngày. Kim catheter tĩnh mạch ngoại vi khắc phục được những nhược điểm của kim sắt như gây chệch ven, xuyên mạch, đau đớn trong quá trình tiêm truyền.
3.1 Chỉ định/chống chỉ định
Chỉ định
- Người bệnh cần hồi sức cấp cứu: Sốc, trụy mạch, hôn mê, suy hô hấp, ngừng tuần hoàn,...;
- Truyền dịch liên tục;
- Truyền dịch ngắt quãng;
- Tiêm và truyền thuốc qua đường tĩnh mạch;
- Truyền máu, các chế phẩm của máu;
- Trước khi làm các thủ thuật, phẫu thuật hoặc sử dụng các thuốc cản quang,...;
- Trường hợp cần nuôi dưỡng tĩnh mạch ngắn ngày
Chống chỉ định
- Vùng tĩnh mạch bị tổn thương, nhiễm khuẩn, bầm tím, bỏng,...

3.2 Thực hiện kỹ thuật
- Thông báo, giải thích kỹ thuật cho bệnh nhân và người nhà bệnh nhân;
- Hỏi tiền sử dị ứng thuốc;
- Điều dưỡng viên mang khẩu trang, rửa tay nhanh;
- Chuẩn bị dụng cụ giống tiêm tĩnh mạch;
- Kiểm tra nguyên tắc 5 đúng;
- Đặt người bệnh ở tư thế thích hợp, lộ vị trí tiêm;
- Sát trùng tay, mang găng sạch, sát trùng khóa lưu kim;
- Kiểm tra kim luồn, thực hiện bơm thuốc;
- Tráng khóa lưu kim bằng cách bơm nước muối;
- Rút kim, dùng bông lau khóa lưu kim, dán gạc che đầu kim;
- Hướng dẫn bệnh nhân và người nhà cách theo dõi sau tiêm truyền tĩnh mạch;
- Dọn dẹp dụng cụ và ghi hồ sơ bệnh án.
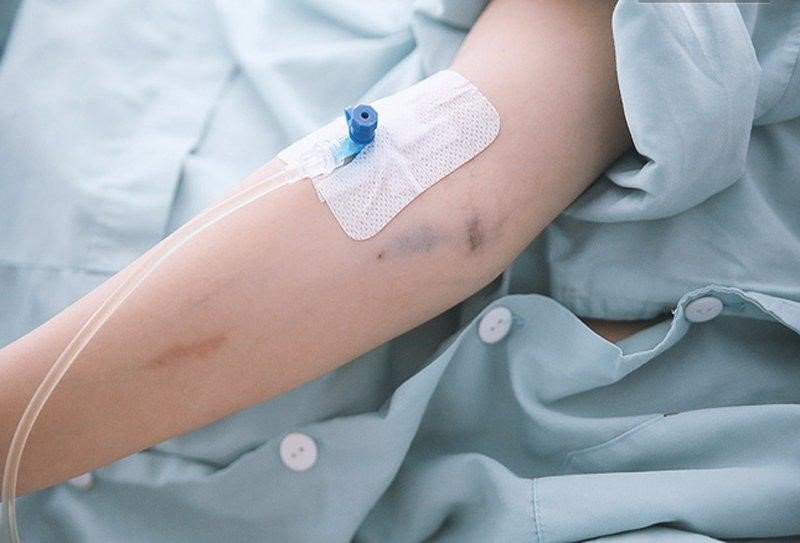
3.3 Theo dõi
- Theo dõi sắc mặt và diễn biến của bệnh nhân trong và sau khi thực hiện kỹ thuật;
- Chăm sóc kim catheter mỗi 8 - 12 giờ/lần hoặc tùy theo tình trạng thực tế của bệnh nhân;
- Kiểm tra vùng đặt kim luồn hằng ngày;
- Không nên để kim catheter quá 3 ngày;
- Khi có các dấu hiệu như tắc kim, sưng, nóng đỏ, đau dọc theo tĩnh mạch, chảy máu tại chỗ hoặc nhiễm khuẩn cần rút kim và đặt kim sang vị trí khác.
3.4 Tai biến và cách xử trí
- Đâm nhầm vào động mạch: Cần ngay lập tức rút kim, băng ép tại điểm đâm kim và theo dõi dấu hiệu chảy máu tại chỗ để xử trí các bước tiếp theo cho phù hợp;
- Thoát mạch: Do chệch kim, vỡ tĩnh mạch, cần rút kim truyền, chuyển vị trí truyền tĩnh mạch sang chi khác và thường xuyên kiểm tra, báo cho bác sĩ để được xử trí đúng phác đồ;
- Tụ máu: Do chảy máu vào tổ chức xung quanh hoặc kim đi xuyên qua mạch máu. Biện pháp xử trí là rút kim truyền và dùng gạc lạnh băng ép quanh vị trí bị tụ máu;
- Tuột catheter: Do catheter được cố định không chắc chắn hoặc người bệnh tự rút truyền, nên xử lý bằng cách rút kim truyền;
- Viêm tĩnh mạch: Do xuất hiện cục máu đông ở đầu kim catheter, lưu kim catheter quá lâu, dịch truyền có độ pH quá cao hoặc quá thấp. Cách xử trí là rút kim truyền, chườm ấm và báo bác sĩ để có những thay đổi phù hợp;
- Nhiễm khuẩn tại chỗ: Xử trí bằng cách rút kim truyền, chuyển vị trí truyền tĩnh mạch sang chi khác, thông báo với bác sĩ điều trị và theo dõi, chăm sóc vị trí nhiễm khuẩn đúng phác đồ;
- Nhiễm khuẩn toàn thân: Do thực hiện nguyên tắc vô khuẩn không tốt, chăm sóc vùng truyền tĩnh mạch kém, lưu kim catheter quá lâu, viêm tĩnh mạch kéo dài hoặc người bệnh bị suy giảm miễn dịch. Trong trường hợp này, cần thông báo cho bác sĩ để sử dụng thuốc theo đúng chỉ định và theo dõi dấu hiệu sinh tồn cũng như toàn trạng của người bệnh;
- Những tai biến khác: Co thắt tĩnh mạch, quá tải tuần hoàn, dị ứng thuốc, tổn thương dây chằng, tổn thương dây thần kinh, tắc mạch do khí,... thực hiện xử trí đúng theo phác đồ điều trị được hướng dẫn.

4. Một số lưu ý quan trọng khi truyền tĩnh mạch có sử dụng khóa lưu kim
- Sử dụng gạc vô khuẩn để che lại vị trí đặt catheter;
- Thay băng, gạc 24 - 48 giờ/lần hoặc thay ngay khi băng, gạc bán thấm, không đảm bảo tính nguyên vẹn;
- Cần luân chuyển vị trí đặt catheter 48 - 72 giờ/lần, nếu không thể thay đổi vị trí đặt kim truyền cần báo cho bác sĩ để có biện pháp xử trí phù hợp;
- Nếu không cần sử dụng nên rút ngay kim catheter ra.
Khi được chỉ định thực hiện tiêm tĩnh mạch, bệnh nhân cần phối hợp với nhân viên y tế để đảm bảo hiệu quả điều trị bệnh tốt.
XEM THÊM:







