Bài viết được thực hiện bởi bác sĩ khoa Xét nghiệm - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Chẩn đoán huyết thanh đóng vai trò to lớn trong chẩn đoán ở phòng xét nghiệm đôi khi những phương pháp nuôi cấy có những sai lầm nhất định và khi những tác nhân gây bệnh khẩn cấp hoặc chưa xác định.
1. Lấy bệnh phẩm
Nói chung huyết thanh là bệnh phẩm được chọn lựa nhiều nhất trong hầu hết các thử nghiệm. Huyết thanh được lấy sau khi loại bỏ cục máu đông. Một số thử nghiệm đòi hỏi huyết thanh phải xử lý bằng nhiệt để loại bỏ bổ thể. Đối với immunoblotting, huyết tương cũng có thể sử dụng được khi những kháng thể chủ yếu còn giữ nguyên sau khi ly tâm máu toàn phần có kháng đông bằng những chất kháng đông khác nhau. Sự cần thiết cho mỗi chẩn đoán huyết thanh sẽ được cân nhắc.
Vận chuyển huyết thanh từ những nơi xa hoặc qua đường bưu điện có thể sử dụng huyết thanh khô (dried sera) (69). Những bệnh phẩm này có thể làm ẩm lại ở phòng xét nghiệm tiếp nhận trước khi sử dụng. Nhiều cách chuyên chở được đánh giá và nói chung thích hợp nhất cho khảo sát IgG và nhất là mục đích sàng lọc mà ở đó có khả năng có số lượng lớn kháng thể. Tuy nhiên IgM, đôi khi nhạy với nhiều thao tác nếu nhiều đáng kể.
Sự đánh giá kháng thể ở niêm mạc như là dấu ấn của nhiễm khuẩn tương đối ít được chú ý. Lấy bệnh phẩm thì rất khó khăn. Thí dụ, phát hiện kháng thể trong nước bọt là thông thường trong chẩn đoán huyết thanh nhiễm Helicobacter pylori (70,71).
2. Thử nghiệm sàng lọc so với thử nghiệm xác định
Xử lý một số lượng lớn huyết thanh cho bất kỳ thử nghiệm nào là một thách thức ngay cả ở những phòng xét nghiệm lớn nhất. Tuy nhiên, có những thử nghiệm dạng thương mại được tự động hóa và chuẩn hóa cho phép phòng xét nghiệm chẩn đoán vượt qua được những thách thức này. Dù một số thử nghiệm không hoàn toàn đặc hiệu, như EIA, chúng có thể được thiết kế để đảm bảo rằng không bỏ sót chẩn đoán dương tính. Tức là ngưỡng chẩn đoán được điều chỉnh để gia tăng độ nhạy. Một thử nghiệm được làm ra để sàng lọc khi nó tương đối đảm bảo rằng không bỏ sót chẩn đoán dương. Tuy nhiên, sẽ có một số kết quả dương tính giả (overdiagnosis), và do đó thử nghiệm dương tính từ thử nghiệm sàng lọc đầu tiên phải được chứng minh bằng thử nghiệm khác. Thử nghiệm này được gọi là thử nghiệm ‘xác định’.
Immunoblotting được sử dụng để xác định cho thử nghiệm sàng lọc EIA trong chẩn đoán virút, như viêm gan siêu vi C và HIV, và phương pháp tương tự cũng được sử dụng cho chẩn đoán huyết thanh bệnh Lyme. Mặc dù tính chất của immunoblotting là nhận ra kháng nguyên đặc hiệu của vi khuẩn dường như là thích hợp cho thử nghiệm xác định, đó là tính đặc hiệu của thử nghiệm hơn là hình thức. Trong xu hướng này, có thể xác định bằng sử dụng bất kỳ phương pháp chẩn đoán huyết thanh nào miễn là thử nghiệm được chứng minh có độ đặc hiệu cao. Chẳng hạn, đối với chẩn đoán huyết thanh bệnh giang mai, thử nghiệm sàng lọc non-treponema là thường dùng nhất và những thử nghiệm này thì rất nhạy trong giai đoạn hoạt động của bệnh. Tuy nhiên, do có khả năng kết quả dương tính giả, thử nghiệm sàng lọc dương tính sẽ được làm tiếp theo bằng những thử nghiệm xác định treponema như MHTP hoặc FTA (chương 26). Những thử nghiệm xác định có thể chỉ một hay là nhiều thử nghiệm.
Nói chung, thử nghiệm ít đắt tiền, dễ thực hiện, và tự động sẽ đáp ứng tốt nhất cho mục đích sàng lọc. Những thử nghiệm xác định thường cồng kềnh và đắt tiền hơn. Mặt khác, có nhiều tình huống mà chỉ một thử nghiệm huyết thanh học có thể sử dụng cho cả sàng lọc và xác định.
3. Tiêu chuẩn đánh giá
3.1 Tiêu chuẩn ngưỡng (Threshold criteria)
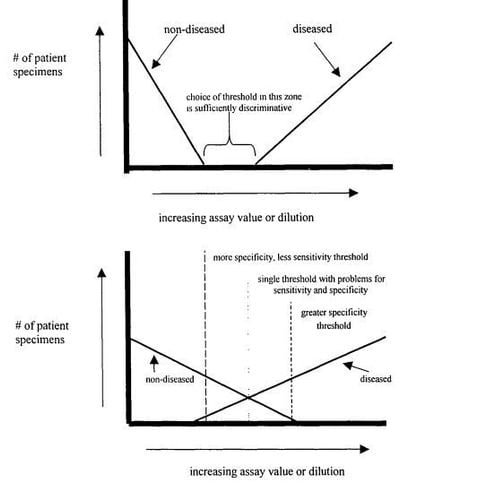
Việc xác định ngưỡng cho thử nghiệm là dương tính hay âm tính phải được cân nhắc kỹ càng. Nói chung, có rất ít thử nghiệm chẩn đoán huyết thanh nào mà kết quả dương tính và âm tính là đúng tuyệt đối. Việc đánh giá ‘grey-zone’ là tùy thuộc vào nhiều thông số. Việc xác định giá trị ngưỡng (cut-off values) dựa vào việc so sánh giá trị huyết thanh học của huyết thanh người bệnh có triệu chứng và người khỏe mạnh, và với huyết thanh người mà thực sự bị nhiễm được xác định bằng những phương tiện xác định cuối cùng. Những giá trị huyết thanh học ở giữa những điểm đó được cho là vùng ‘trung gian’. Nếu sự phân bố giữa bệnh và không bệnh là cách xa nhau, có khả năng một số kết quả dương tính sẽ là dương tính giả và một số kết quả âm tính sẽ là âm tính giả. Nếu sự phân bố của những giá trị huyết thanh chồng chéo nhau, vấn đề không đặc hiệu sẽ phải được quan tâm hơn. Những giá trị chồng chéo có thể sau đó được coi như là kết quả ‘lập lờ’. Nếu ngưỡng dương tính gần giá trị cao của nhóm bệnh trên đường cong phân bố, thử nghiệm sẽ gia tăng tính đặc hiệu nhưng làm ảnh hưởng đến độ nhạy. Ngược lại, độ dốc của ngưỡng gần giá trị thấp của nhóm không bệnh sẽ dẫn tới cải thiện độ nhạy nhưng sẽ kém đặc hiệu hơn (hình 7). Sự chọn lựa tính đặc hiệu ở đây phải được xác định bằng sự biết được những chẩn đoán bỏ sót hoặc dương tính giả trong bất kỳ tình huống nào và vì thế chúng được dựa trên kinh nghiệm thu được trong áp dụng lĩnh vực này.
3.2 Đánh giá lợi ích (Measures of utility)
Đánh giá lợi ích của thử nghiệm chẩn đoán huyết thanh thường được mô tả trong những từ thường cung cấp những số để so sánh. Bốn từ chủ yếu thường được sử dụng:
- Độ nhạy (sensitivity): tỉ lệ số dương tính thật trên tổng số dương tính thật và âm tính giả. Cho biết khả năng xảy ra (phát hiện) trong những ca nhiễm khuẩn đã được xác định.
- Độ đặc hiệu (specificity): tỉ lệ số âm tính thật trên tổng số âm tính thật và dương tính giả. Cho biết khả năng người không nhiễm là không bị nhiễm khuẩn thực sự.
- Giá trị tiên đoán dương tính (Positive predictive value): tỉ lệ số dương tính thật trên tổng số dương tính thật và dương tính giả. Cho biết khả năng thử nghiệm dương tính là chỉ thị thực sự cho người có nhiễm khuẩn.
- Giá trị tiên đoán âm tính (Negative predictive value): tỉ lệ số âm tính thật trên tổng số âm tính thật và âm tính giả. Cho biết khả năng thử nghiệm âm tính là chỉ thị thực sự cho người không có nhiễm khuẩn.
Mỗi chỉ số trên thường được biểu hiện bằng tỉ lệ phần trăm. Trong khi những từ đó thường được sử dụng cho đánh giá ban đầu và để so sánh thử nghiệm này với thử nghiệm khác, đừng quên rằng giá trị tiên đoán dương của xét nghiệm là rất phụ thuộc vào xác suất của bệnh trước khi (pre-test) bệnh nhân được thử test. Do đó, nếu một nhiễm khuẩn là thường gặp trong dân số thì giá trị tiên đoán dương của thử nghiệm sẽ có khả năng là tốt hơn mà nhiều thử nghiệm dương tính sẽ thực sự có được từ bệnh nhân có bệnh nhiễm khuẩn. Ngược lại, nếu nhiễm khuẩn là cực kỳ hiếm, ngay cả thử nghiệm rất nhạy và rất đặc hiệu có thể khó áp dụng khi thử nghiệm dương có thể xảy ra hơn trong số người thực sự không bị bệnh. Hơn nữa, bản chất của dịch tễ học huyết thanh (endemic seroprevalence) và bệnh phổ biến cũng tác động đến những giá trị này. Nếu nhiễm khuẩn là thường gặp và có thể tái nhiễm trong thời gian ngắn, sự hiện diện kháng thể có từ trước có thể làm sai lệch kết quả. Ngay cả khi bệnh ít xảy ra nhưng đã từng bị bệnh, kháng thể còn tồn tại, cũng khó đánh giá test. Đánh giá thử nghiệm chẩn đoán huyết thanh phải được chú trọng.
4. Tiêu chuẩn chất lượng
Hầu hết những thử nghiệm chẩn đoán huyết thanh dạng thương mại đưa ra huyết thanh chứng dương (control positive) và chứng âm (negative control) thử đồng thời với huyết thanh bệnh nhân. Trong nhiều thử nghiệm EIA và CF, những huyết thanh này là cần thiết để đảm bảo rằng thử nghiệm được thực hiện chuẩn, và cũng cần thiết để tự kiểm tra.
Sử dụng những thử nghiệm chẩn đoán huyết thanh một cách thành thạo có giá trị và sẽ được lưu ý sử dụng thường qui (72-75).
5. Tự động hóa (Automation and robotics)
Nhiều phương pháp có thể được tự động hóa và điều này có thể cho phép thực hiện nhanh và có hiệu quả kinh tế. Sự phát triển tự nhiên trong lĩnh vực này là tự động hóa hơn và bao gồm nhiều những thử nghiệm chẩn đoán hơn. Tuy nhiên, một số thử nghiệm chẩn đoán huyết thanh ít được sử dụng dạng tự động và nó thích hợp hơn với phương pháp thủ công.
Ngược lại thực hiện những thử nghiệm chẩn đoán này với sự tự động hóa cao có thể được chuẩn hóa, chúng cũng thường giúp đơn giản hóa giai đoạn từ đầu vào đến đầu ra nhờ đó bệnh phẩm được xử lý nhanh chóng và có kết quả nhanh, nhiều sự thực hiện giống như vậy trong đếm tế bào máu thường quy hay thử nghiệm hóa sinh máu. Nhiều mặt cần xem xét cân nhắc như sự thích hợp sử dụng và giá trị ứng dụng.
6. Point-of-care testing
Trong y khoa, mong muốn có khả năng trả lời sớm nhất và thời gian ngắn nhất có thể. Đương nhiên, có lợi ích trong việc tạo ra một số thử nghiệm chẩn đoán huyết thanh tại giường, hay những lĩnh vực gần như vậy (76,77). Điều này được áp dụng hầu hết cho những thử nghiệm dễ dàng chẩn đoán nhanh và có một số tác động ngay trong chăm sóc bệnh nhân. Đã có nhiều cố gắng theo hướng áp dụng thử nghiệm chẩn đoán bệnh nhiễm trùng, hoặc là chẩn đoán huyết thanh hoặc là phát hiện trực tiếp vi khuẩn. Liên quan đến điều này, đã đạt được nhiều thành công và hứa hẹn trở thành kỹ thuật nổi bật.
Tuy nhiên, Several point-of-care tests, có dạng thương mại và thuận tiện sử dụng, nhưng trải qua sử dụng chúng có độ nhạy thấp (một số thấp rất đáng kể) hơn tiêu chuẩn có từ trước. Cần những thử nghiệm xác định hứa hẹn cho áp dụng lâm sàng. Thực sự có ít những nghiên cứu rõ về hiệu quả kinh tế trong việc áp dụng những thử nghiệm chẩn đoán huyết thanh nói chung. Hơn nữa, point-of-care tests thường được thiết kế với hy vọng tiếp cận với những đội ngũ xét nghiệm ít có kỹ năng. Để cho những test đơn giản có thể sử dụng cho người ít có kỹ năng, một phiên bản mới được đưa ra. Chẳng hạn, đơn giản như nếu không có kinh nghiệm việc đánh giá ngưng kết latex có thể sai lầm nhiều gây chẩn đoán sai lầm. Đôi khi phải so sánh thận trọng test thử nhanh tại giường (bedside rapid tests) với những phương pháp chuẩn để đảm bảo test này là đúng để có thể áp dụng.
Mời Quý vị theo dõi bộ tài liệu về Chẩn đoán huyết thanh bệnh nhiễm trùng của Bác sĩ Trần Thị Ngọc Anh bao gồm:
- Chẩn đoán huyết thanh bệnh nhiễm trùng
- Kháng nguyên và sự biến đổi kháng nguyên
- Mối liên hệ kháng nguyên
- Tính không đặc hiệu của đáp ứng miễn dịch thể dịch
- Sơ lược những phương pháp chẩn đoán huyết thanh - Phần 1
- Sơ lược những phương pháp chẩn đoán huyết thanh - Phần 2
- Những khía cạnh của sự sử dụng (General aspects of utilization) trong chẩn đoán huyết thanh
- Tình huống phức tạp trong chẩn đoán huyết thanh
Nguồn: Nevio Cimolai
Children’s and Women’s Health Centre of British Columbia, Vancouver, British Columbia, Canada