Các loại insulin điều trị đái tháo đường và cách dùng
Bài viết được tham vấn chuyên môn cùng Bác sĩ nội Tổng Quát - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Nha Trang.
Rất nhiều dạng insulin điều trị bệnh tiểu đường được phân chia dựa vào thời gian bắt đầu tác dụng và thời gian kéo dài của tác dụng: tác dụng tức thời, tác dụng ngắn, tác dụng trung bình, tác dụng kéo dài, dạng hỗn hợp. Hãy nghe theo chỉ dẫn của bác sĩ khi sử dụng insulin. Khoảng thời gian giữa khi tiêm thuốc và bữa ăn có thể thay đổi phụ thuộc vào loại insulin đang sử dụng. Thông thường sẽ phối hợp việc sử dụng thuốc với bữa ăn.
1. Insulin điều trị đái tháo đường
Đái tháo đường là một rối loạn mạn tính đường máu; Kết hợp với những bất thường về chuyển hóa carbonhydrate, lipid và protein. Bệnh luôn gắn liền với xu hướng phát triển các bệnh lý về thận, đáy mắt, thần kinh và các bệnh tim mạch khác.
Đặc điểm lớn nhất trong sinh lý bệnh của đái tháo đường type 2 là có sự tương tác giữa yếu tố gen và yếu tố môi trường như sự thay đổi lối sống, chất lượng thực phẩm, các stress. Tuổi thọ ngày càng tăng, nguy cơ mắc bệnh càng cao là yếu tố không thể can thiệp được.
>> Xem thêm: Đặc điểm các thuốc điều trị đái tháo đường tuýp 2
2. Chỉ định sử dụng insulin
Có thể dùng insulin ngay từ lần khám đầu tiên nếu mức HbA1c trên 9% mà mức glucose máu lúc đói trên 15mmol/l.
Người bệnh đái tháo đường nhưng đang mắc một bệnh cấp tính khác; ví dụ nhiễm trùng nặng, nhồi máu cơ tim, đột quỵ...
Người bệnh đái tháo đường suy thận có chống chỉ định dùng thuốc viên hạ glucose máu; người bệnh có tổn thương gan...
Người đái tháo đường mang thai hoặc đái tháo đường thai kỳ.
Người điều trị các thuốc hạ glucose máu bằng thuốc viên không hiệu quả; người bị dị ứng với các thuốc viên hạ glucose máu...
3. Bắt đầu dùng insulin
Thường liều sulfonylurea được giảm đi 50% và chỉ uống vào buổi sáng, liều insulin thường bắt đầu với liều 0,1 UI/kg loại NPH, tiêm trước lúc đi ngủ. Ngày hai mũi tiêm với insulin hỗn hợp (insulin mixt), tùy thuộc vào mức glucose huyết tương và/hoặc HbA1c.
4. Điều chỉnh liều insulin
Khi tăng liều sulfonylure đến mức tối đa hoặc liệu pháp insulin đạt tới mức 0,3 UI/kg mà vẫn không làm hạ được lượng đường trong máu.
Điều chỉnh liều insulin cứ 3-4 ngày/lần hoặc 2 lần/tuần
5. Các loại insulin điều trị đái tháo đường
Rất nhiều dạng insulin điều trị bệnh tiểu đường được phân chia dựa vào thời gian bắt đầu tác dụng và thời gian kéo dài của tác dụng: tác dụng tức thời, tác dụng ngắn, tác dụng trung bình, tác dụng kéo dài, dạng hỗn hợp.
- Insulin tác dụng tức thời: Sẽ bảo đảm insulin cần cho bữa ăn ngay thời gian tiêm. Dạng insulin này thường dùng kèm với insulin tác dụng dài hơn. Insulin tác dụng ngắn đảm bảo lượng insulin cần cho bữa ăn trong thời gian 30-60 phút. Insulin analog (Aspart, Lispro và Glulisine): có tác dụng sau 10 – 20 phút và kéo dài khoảng 4 giờ. Insulin tương tự insulin ở người, tác dụng nhanh, sản xuất bằng công nghệ tái tổ hợp DNA.
- Insulin tác dụng ngắn: Insulin tác dụng ngắn đảm bảo được lượng insulin cần thiết cho bữa ăn trong thời gian khoảng 30-60 phút. Insulin thường (regular insulin): Là insulin thường, có thể dùng tiêm truyền tĩnh mạch trong các trường hợp cấp cứu.
- Insulin tác dụng trung bình: đảm bảo được lượng insulin cần cho nửa ngày hoặc qua đêm. Dạng insulin này thường phối hợp với loại tác dụng tức thì hay loại tác dụng ngắn. NPH insulin: Isophane insulin dịch treo. Chỉ dùng tiêm dưới da. Nhóm này còn được gọi là insulin NPH (Insulatard FlexPen, Insulatard HM). Sau khi tiêm 1 – 2 giờ, thuốc sẽ bắt đầu phát huy tác dụng và hiệu quả giảm đường huyết có thể duy trì trong vòng 10 – 16 giờ.
- Insulin tác dụng dài: đảm bảo được lượng insulin cần cho cả ngày. Dạng này thường phối hợp, khi cần với loại tác dụng tức thì hoặc loại tác dụng ngắn. Insulin glargine: Một dạng tương đồng với insulin người sản xuất bằng công nghệ tái tổ hợp DNA, có tác dụng phóng thích chậm và ổn định suốt 24 giờ. Dùng tiêm dưới da. Insulin analog detemir và Insulin degludec. Nhóm này có ưu điểm là tác dụng có thể duy trì từ 20 – 22 tiếng nên chỉ cần tiêm 1 mũi trong ngày.
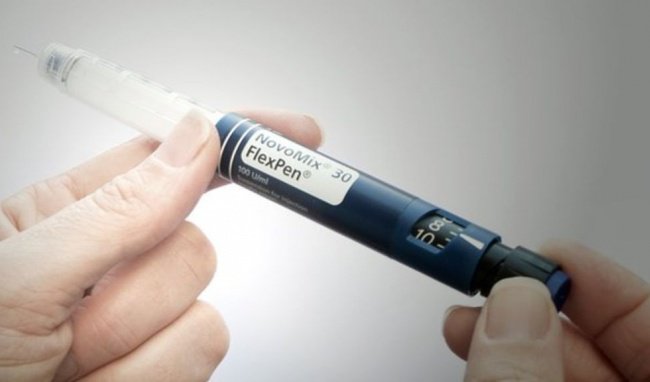
- Dạng hỗn hợp: thường được dùng hai hoặc ba lần trong ngày trước bữa ăn. Nhóm này hay dùng nhất là NovoMix 30 Flexpe, Mixtard 30 và Mixtard 30 FlexPen có cùng thời gian tác dụng khoảng 12 giờ.
Hãy nghe theo chỉ dẫn của bác sĩ khi sử dụng insulin. Khoảng thời gian giữa khi tiêm thuốc và bữa ăn có thể thay đổi phụ thuộc vào loại insulin đang sử dụng. Thông thường sẽ phối hợp việc sử dụng thuốc với bữa ăn.
6. Cách dùng insulin

6.1 Bảo quản
Nên bảo quản thuốc insulin chính xác theo những bước sau để đảm bảo thuốc có thể hoạt động:
Bảo quản insulin ở những nơi không có ánh sáng và nhiệt. Nếu không bảo quản insulin trong tủ lạnh thì hãy bảo quản nó ở mức độ lạnh vừa đủ (nhiệt độ từ 13,330C và 26,670C);
Không được để insulin đông lạnh. Nếu insulin bị đông thì không được dùng nó, kể cả khi nó được rã đông;
Cần bảo quản chai insulin không sử dụng, hộp đựng và bút tiêm insulin trong tủ lạnh ở nhiệt độ từ 2,220C đến 7,780C. Nếu bảo quản hợp lý, insulin sẽ có tác dụng tốt đến ngày hết hạn in trên chai.
Giữ hộp đựng và bút tiêm insulin đang sử dụng gần đây ở nhiệt độ phòng (từ 13,330C và 26,670C).
6.2 Cách dùng insulin
Trước khi dùng, cần đo nhiều lần và ghi mức độ đường trong máu để bác sĩ biết mà ra toa số lượng cần thiết.
Thường thì người bệnh cần tiêm ít nhất hai lần một ngày, có người cần đến ba bốn lần tiêm mới đủ để kiểm soát đường trong máu.
Ngày tiêm 2 lần với insulin có tác dụng ngắn hạn hoặc trung bình; trước điểm tâm và bữa cơm tối. Insulin ngắn hạn giúp kiểm soát đường vào buổi sáng và chiều tối. Insulin trung bình cho buổi chiều và qua đêm.
Ngày tiêm 3 lần với insulin ngắn hạn cho buổi sáng và trước cơm chiều, insulin trung bình cho ban đêm.
Ngày tiêm nhiều lần với insulin ngắn hạn trước bữa ăn chính và insulin trung bình trước khi đi ngủ.
Hiện nay, có máy bơm insulin (infusion pump) được sử dụng rất phổ biến. Bơm liên tục để đưa vào da một lượng insulin nhỏ đủ để duy trì đường huyết bình thường đồng thời có thể tự điều chỉnh để gia tăng insulin tùy theo nhu cầu, nhờ đó ta có thể ăn uống tự do hơn một chút.
Ngoài ra insulin dạng hít (inhalation) cũng đang được sử dụng và cũng khá công hiệu.
Dùng insulin nhiều thì đường huyết sẽ xuống quá thấp, người bệnh bị phản ứng insulin mà triệu chứng là: nhức đầu, tim đập nhanh, người run rẩy, mệt mỏi, mất định hướng, đổ mồ hôi, buồn nôn, đói bụng, đôi khi bất tỉnh, làm kinh, hôn mê.
Khi mới dùng insulin thì bác sĩ sẽ hướng dẫn bệnh nhân cách thay đổi liều lượng. Sau một thời gian, đã quen với tình trạng bệnh của mình thì bệnh nhân có thể tự tăng giảm thuốc. Thường thường thì gia tăng insulin ngắn hạn khi ăn nhiều hơn thường lệ và ít vận động; giảm insulin này khi ăn ít hơn và làm nhiều việc lao động chân tay.
6.3 Kỹ thuật chích insulin
Insulin có nhiều loại khác nhau với công dụng khác nhau. Không nên tự động thay đổi mà không tham khảo ý kiến bác sĩ trước.
Cần kiểm tra nhãn hiệu trên lọ insulin cho đúng loại. Vứt bỏ insulin nếu thấy đục hoặc đặc sệt. Các insulin bình thường đều như sữa, không lợn cợn đóng hột. Trước khi rút thuốc vào ống tiêm, lăn chai thuốc trong lòng bàn tay cho dung dịch hòa đều, ngoại trừ với insulin short-acting. Đừng lắc lọ thuốc quá mạnh vì bọt khiến cho lượng thuốc hút vào không chính xác.
Trước khi lấy thuốc, kéo ống tiêm lên để không khí vào ống tiêm bằng với phân lượng insulin, cắm kim vào lọ, bơm không khí vào rồi hút thuốc.
Mua ống chích tùy theo loại insulin và phân lượng tiêm. Nên dùng ống tiêm của một nhà sản xuất để số lượng insulin mỗi lần rút ra được đồng đều. Mặc dù không được khuyến khích, nhưng khi dùng lại kim ống tiêm cũ thì nên chùi kim cho sạch với rượu cồn hoặc đun trong nước sôi độ dăm phút. Cũng không nên dùng đi dùng lại nhiều lần quá.
Nơi tiêm thuốc thường là trên bụng (hiệu lực mau nhất), mông, mặt trước của đùi (hiệu lực chậm nhất), mặt sau của tay (hiệu lực trung bình). Thay đổi chỗ tiêm để tránh tổn thương và sẹo dày cho tế bào mỡ ở vùng đó, cản trở hấp thụ thuốc.
Sau khi tiêm, thoa nhẹ trên da chỗ tiêm để thuốc mau phân tán. Tránh chích nơi da bị nhiễm độc hoặc bị dị ứng, nổi ban đỏ.
Vì là dược phẩm, cho nên insulin có tương tác với một số dược phẩm khác, vì thế cần cho bác sĩ rõ là mình đang dùng thuốc nào, để làm gì.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.