Điều trị xuất huyết tiêu hoá do vỡ búi giãn tĩnh mạch dạ dày bằng can thiệp nội mạch
Bài viết được viết bởi Thạc sĩ, Bác sĩ nội trú Trần Đức Tuấn - Bác sĩ Nội trú Chẩn đoán hình ảnh - Khoa Chẩn đoán hình ảnh, Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
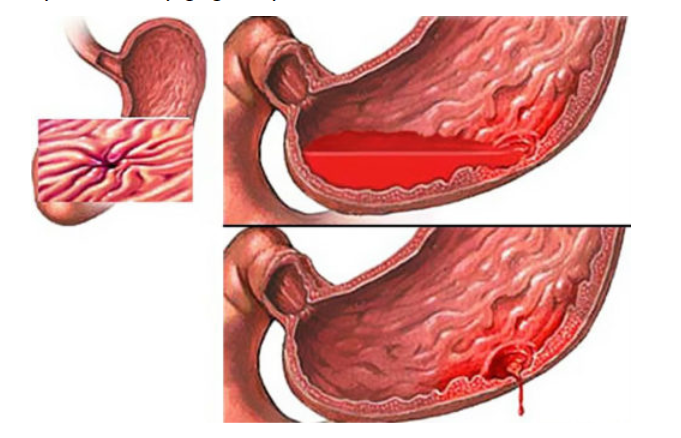
Theo thống kê ở nước ta, cứ 100.000 người lại có từ 50 – 150 người bị xuất huyết tiêu hóa mỗi năm, tỷ lệ này đang ngày một tăng. Có nhiều nguyên nhân dẫn đến xuất huyết tiêu hóa, điển hình như vỡ búi giãn tĩnh mạch dạ dày dẫn đến tỷ lệ tử vong cao. Hiện nay, điều trị xuất huyết tiêu hoá do vỡ búi giãn tĩnh mạch dạ dày bằng can thiệp nội mạch là phương pháp được nhiều người quan tâm. Vậy kỹ thuật can thiệp nội mạch được thực hiện thế nào?
1. Điều trị xuất huyết tiêu hóa do vỡ búi giãn tĩnh mạch dạ dày
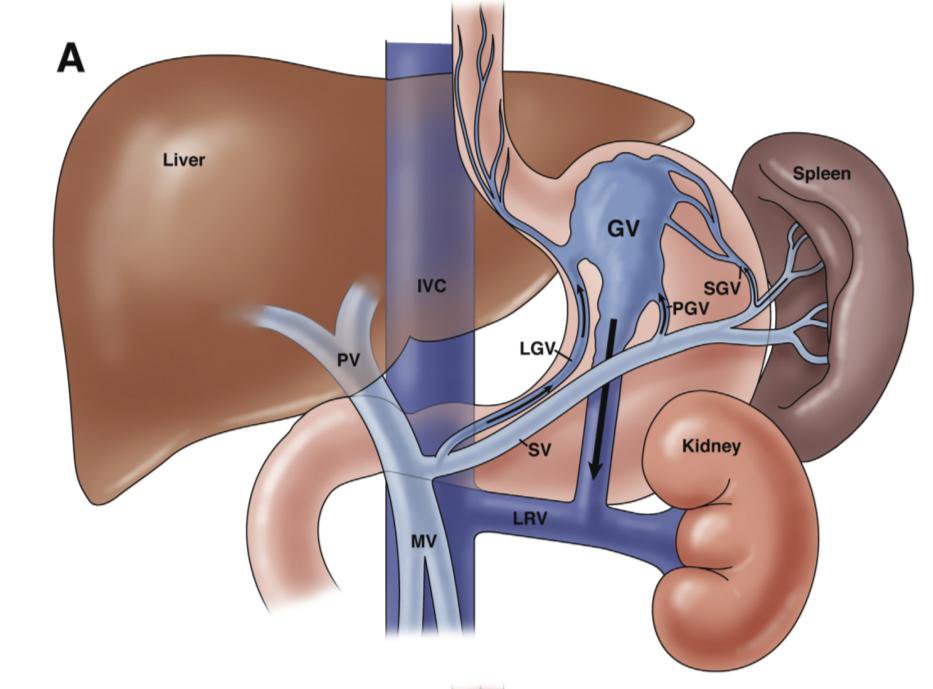
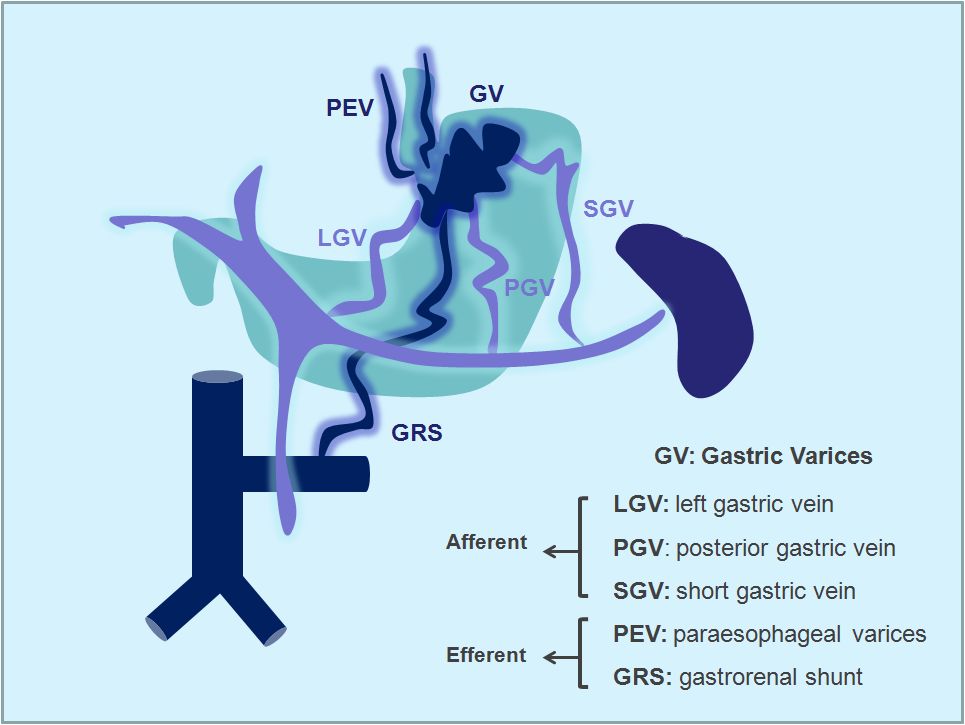
Chảy máu do giãn tĩnh mạch dạ dày thực quản là một trong các biến chứng lớn do tăng áp cửa gây ra ở bệnh nhân xơ gan. Mặc dù, nguy cơ chảy máu từ búi giãn tĩnh mạch dạ dày thấp hơn tĩnh mạch thực quản, nhưng nếu có thì sẽ gây hậu quả nặng nề hơn, tỷ lệ tử vong cao hơn và nguy cơ tái chảy máu cũng cao hơn. Ước tính tỷ lệ tử vong do xuất huyết tiêu hóa từ búi giãn tĩnh mạch dạ dày là khoảng 55%. Tỷ lệ tử vong khoảng 4-8% trong lần đầu tiên, 50-60% trong lần chảy máu tái phát. Hầu hết các búi giãn tĩnh mạch ở dạ dày đều dẫn lưu về tĩnh mạch thận trái rồi về tĩnh mạch chủ dưới, qua thông nối (shunt) vị - thận (GRS). Sự tồn tại thông nối này còn có thể gây ra một biến chứng nặng nề khác là bệnh não gan do máu chưa được khử độc tố được đổ thẳng về tuần hoàn hệ thống thay vì về gan.
Hiện nay, có nhiều phương pháp điều trị xuất huyết tiêu hóa, chảy máu từ giãn tĩnh mạch dạ dày - thực quản, trong đó nội soi thắt búi giãn và tiêm xơ là chỉ định đầu tiên. BRTO (balloon-occluded retrograde transvenous obliteration) là kỹ thuật can thiệp qua đường mạch máu nhằm nút tắc các búi giãn tĩnh mạch dạ dày và đóng luồn thông cửa chủ. Phương pháp này có nhiều ưu điểm như an toàn, tỷ lệ thành công cao, tỷ lệ chảy máu tái phát thấp, cải thiện chức năng gan (cải thiện dòng chảy tĩnh mạch cửa về gan), có thể chỉ định cho bệnh nhân có bệnh não gan và suy giảm chức năng. Nhược điểm chính của BRTO là chỉ giải quyết tại chỗ búi giãn tĩnh mạch dạ dày mà không giải quyết được tăng áp cửa.
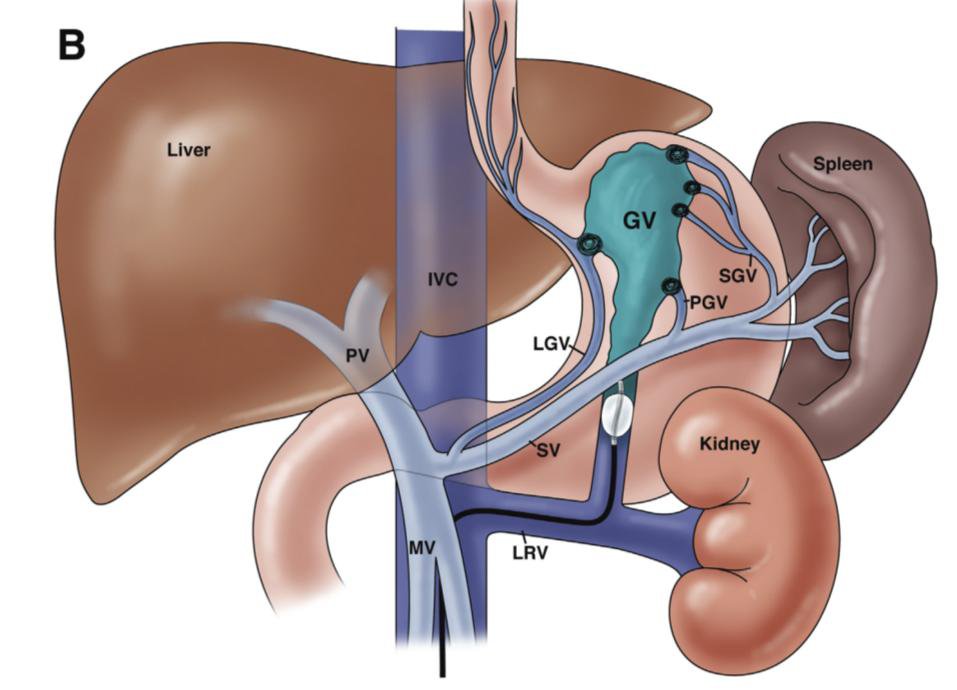
Ngoài ra, việc nút tắc luồn thông cửa chủ sẽ làm tăng nguy cơ vỡ tĩnh mạch trướng thực quản. Về mặt kỹ thuật, BRTO có nhược điểm là phải lưu bóng chẹn trong luồn thông thời gian dài (3 - 12 giờ), dẫn đến nhiều nguy cơ như chảy máu tại vị trí chọc, nhiễm trùng, huyết khối, vỡ bóng và bất tiện cho bệnh nhân. Hiện nay, BRTO đã được thay thế bằng PARTO (plug-assisted retrograde transvenous obliteration) sử dụng vật liệu nút mạch là dù kim loại (amplatzer vascular plug) cho phép gây tắc mạch máu có khẩu kính lớn trong thời gian ngắn, do vậy đã khắc phục được các nhược điểm của BRTO.
Ngoài BRTO, PARTO, còn có kỹ thuật CARTO sử dụng vòng xoắn kim loại để gây tắc nhưng ít được lựa chọn. PARTO cũng có ưu điểm hơn kỹ thuật TIPS (Tạo đường thông cửa – chủ qua gan) trong việc cải thiện lưu lượng của tĩnh mạch cửa, cải thiện chức năng gan và giảm hội chứng não gan.
2. Các phân độ búi giãn tĩnh mạch
2.1. Phân độ búi giãn tĩnh mạch thực quản theo hiệp hội nội soi Nhật Bản
- Độ I: Đường kính tĩnh mạch dạ dày giãn <5mm, nhìn giống nếp niêm mạc dạ dày.
- Độ II: Đường kính tĩnh mạch dạ dày giãn 5-10mm, kể cả dạng giả polyp đơn độc.
- Độ III: Đường kính tĩnh mạch dạ dày giãn >10mm, kể cả dạng giả polyp số lượng nhiều.
2.2. Phân độ đường kính búi giãn tĩnh mạch dạ dày trên CT
- Độ 1: Đường kính tĩnh mạch dạ dày giãn <5mm.
- Độ 2: Đường kính tĩnh mạch dạ dày giãn 5-10mm.
- Độ 3: Đường kính tĩnh mạch dạ dày giãn >10mm.
Theo số liệu từ các nghiên cứu, đa số đường kính tĩnh mạch dạ dày giãn ở mức độ trung bình từ 5-10mm, được cấp máu chủ yếu từ nhánh vị trái và dẫn lưu về tĩnh mạch thực quản. Đường kính tĩnh mạch dạ dày giãn đo được trên MSCT có tương quan với số nhánh tĩnh mạch đến và không có tương quan với số nhánh tĩnh mạch đi.
Cũng trong trường hợp shunt vị thận lớn việc tắc shunt bằng plug bị hạn chế có thể kết hợp cả hai kĩ thuật xuôi dòng và phương pháp đi ngược dòng (áp dụng khi điều trị xuất huyết tiêu hóa).
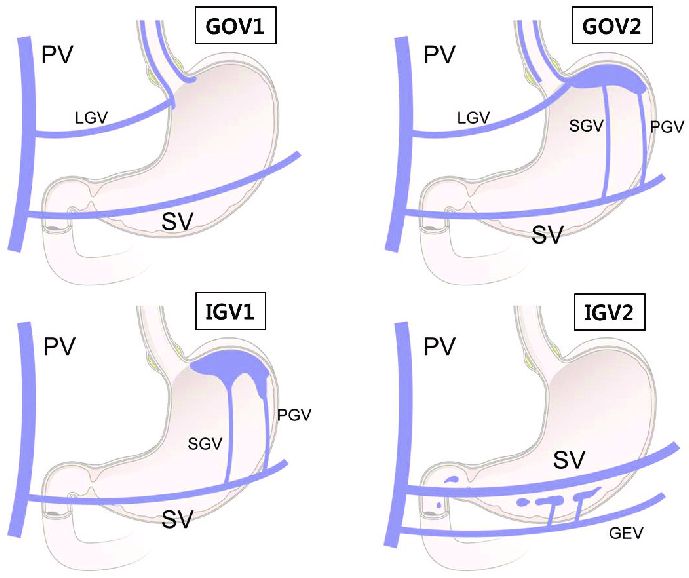
2.3. Phân loại vị trí búi giãn tĩnh mạch dạ dày theo Sarin thành 4 nhóm
- GOV1: Giãn tĩnh mạch thực quản lan xuống dạ dày phía bờ cong nhỏ.
- GOV2: Giãn tĩnh mạch thực quản lan xuống dạ dày phía phình vị.
- IGV1: Giãn tĩnh mạch phình vị đơn độc.
- IGV2: Giãn tĩnh mạch tại các nơi khác của dạ dày.
2.4. Phân độ búi giãn tĩnh mạch theo Kiyosue
- Type 1 (khoảng 41%): Có 1 mạch cấp máu cho GV
Thường gặp nhất là vị trái, ngoài ra là vị sau và vị mạc nối. Trong can thiệp PARTO, trường hợp này là dễ điều trị nhất, vật liệu nút mạch đọng lại ở búi giãn tĩnh mạch dạ dày do áp lực cao của tĩnh mạch cửa sẽ trào ngược tối thiểu và chậm vào nhánh mạch đến này.
- Type 2 (khoảng 59%): Có nhiều mạch đến cấp máu cho GV
Trong đó, đa phần bệnh nhân đều có nhánh đến là vị trái (LSV), ngoài ra nhánh còn lại là vị sau (PSV) và vị ngắn (SGV). Các nhánh tĩnh mạch giãn này có áp lực khác nhau, một trong những tĩnh mạch có áp lực thấp hơn sẽ đóng vai trò như một tĩnh mạch dẫn lưu khi búi giãn tĩnh mạch dạ dày bị nút tắc và có thể làm vật liệu nút mạch trôi về hệ tuần hoàn tĩnh mạch cửa.
- Type 3 (ít gặp): Type này có nhiều nhánh tĩnh mạch đến và có shunt nối tĩnh mạch đến với tĩnh mạch đi.
Do xuất hiện nhánh shunt này nên vật liệu nút mạch sẽ trào ngược về hệ thống cửa và không đi vào búi giãn tĩnh mạch dạ dày, do vật phải nút tắc nhánh shunt này trước khi nút búi giãn tĩnh mạch dạ dày.
2.5. Phân theo tĩnh mạch dẫn lưu
- Type A: Tĩnh mạch dẫn lưu là một luồng shunt duy nhất.
- Type B: Tĩnh mạch dẫn lưu là shunt vị thận hoặc vị chủ và một nhánh tĩnh mạch khác.
- Type C: Tĩnh mạch dẫn lưu là shunt vị thận hoặc vị chủ và nhiều nhánh tĩnh mạch khác.
- Type D: Không có shunt mà có nhiều nhánh tĩnh mạch dẫn lưu.
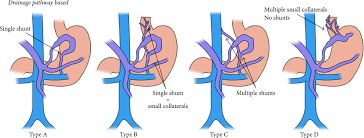
Như vậy, đánh giá búi giãn tĩnh mạch dạ dày trên phim MSCT, phân độ giãn tĩnh mạch dạ dày theo Kiyosue giúp tiên lượng hiệu quả điều trị can thiệp PARTO.
3. Chỉ định và chống chỉ định kỹ thuật PARTO
3.1. Chỉ định.
- Điều trị xuất huyết tiêu hóa dự phòng hoặc xuất huyết tiêu hóa do giãn vỡ tĩnh mạch dạ dày.
3.2. Chống chỉ định.
- Không có chống chỉ định tuyệt đối.
- Chống chỉ định tương đối trong các trường hợp:
- Tăng áp lực tĩnh mạch cửa do huyết khối bít tắc hoặc do các khối bên ngoài chèn ép vào không còn luồng thông trong tĩnh mạch cửa.
- Tăng áp lực tĩnh mạch của kèm theo giãn búi tĩnh mạch thực quản hoặc/và dịch cổ chướng do khi nút tắc búi tĩnh mạch dạ dày có thể gây nặng thêm các tình trạng bệnh lý trên.
- Các bệnh nhân có khối ung thư gan (HCC) có kích thước lớn hơn 5cm.
- Dị ứng thuốc cản quang
- Suy thận creatinin huyết thanh > 1.5mg/dl
4. Biến chứng sau điều trị giãn tĩnh mạch dạ dày bằng PARTO
Các biến chứng có thể xảy ra khi điều trị giãn tĩnh mạch dạ dày bằng PARTO:
- Làm nặng hơn tình trạng giãn tĩnh mạch thực quản (40%).
- Dịch cổ chướng hoặc làm nặng hơn tình trạng dịch cổ chướng.
- Nôn - buồn nôn (21%)
- Chảy máu dạ dày tái phát sau nút búi tĩnh mạch (10%)
- Loét dạ dày (9%)
- Đau ngực và thượng vị (56-76.5%)
- Đái máu (49%)
- Sốt (33%)
- Tràn dịch màng phổi (12%)
- Tăng áp lực tĩnh mạch cửa thoáng qua (35%)
- Tăng các chỉ số LDH, men gan (AST), Bilirubin.
Trừ biến chứng làm nặng hơn tình trạng giãn búi tĩnh mạch thực quản có thể cần can thiệp, các biến chứng của PARTO đều là các biến chứng có thể tự khỏi hoặc chỉ cần điều trị triệu chứng.
5. Các bước tiến hành kỹ thuật PARTO
5.1. Các dụng cụ cần chuẩn bị
- Bộ dụng cụ can thiệp mạch:
- Sheath 5-6F
- Long-sheath 7-12F/44-90cm
- Catheter: Cobra, Vertebral 4-5F, SIM2
- Microcatheter: 2.0 – 3.0F
- Guidewire: 0.035’’ (Terumo), 0.018’’ (V18)
- Vật liệu gây tắc mạch
- Amplatzer Plug I, II: 6-22mm (Lưu ý: thế hệ II cố định tốt hơn đặc biệt với khẩu kính mạch giãn lớn, nhưng đắt hơn Plug I do vậy cần đánh giá để lựa chọn loại Plug phù hợp với mạch máu nhưng cũng phù hợp với chi phí)
- Vòng xoắn kim loại (coil)
- Gelfoam.
5.2. Các bước thực hiện
- Đường vào: Tĩnh mạch đùi
- Chọn lọc tĩnh mạch thận trái và shunt vị-thận
- Chọn lọc trung tâm búi giãn bằng catheter và guidewire
- Đặt dù tắc mạch vào cổ shunt vị-thận
- Bơm spongel qua catheter làm tắc búi giãn tĩnh mạch dạ dày
6. Điều trị thành công giãn búi tĩnh mạch dạ dày tại Vinmec Central Park
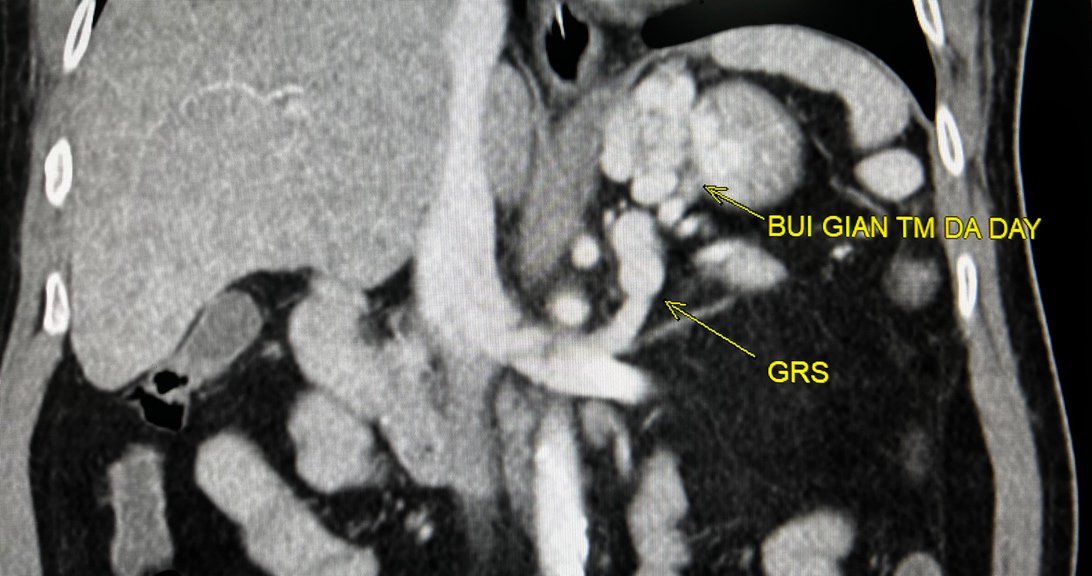
Mới đây, một trường hợp được điều trị xuất huyết tiêu hóa thành công bằng kỹ thuật này tại Vinmec Central Park là bệnh nhân nam, 70 tuổi vào viện vì đi ngoài phân đen. Bệnh nhân này có tiền sử viêm gan mạn do rượu, xơ gan Child B. Bệnh nhân sau đó được chỉ định chụp Cắt lớp vi tính ổ bụng có tiêm thuốc, được chẩn đoán giãn búi tĩnh mạch dạ dày vị trí tâm phình vị, có luồng shunt vị - thận. Nội soi nhận định giãn tĩnh mạch dạ dày thấy giãn tĩnh mạch phình vị, tuy nhiên thực hiện cầm máu qua nội soi khó khăn. Xét nghiệm máu cho thấy bệnh nhân có số lượng hồng cầu giảm RBC = 2.82 x 10^12/L, Hematocrit = 28.1%.
Sau khi hội chẩn liên chuyên khoa, bệnh nhân được chỉ định can thiệp nội mạch nút tắc búi giãn tĩnh mạch qua đường ngược dòng qua shunt vị - thận (kỹ thuật PARTO) (để điều trị xuất huyết tiêu hóa).
Ekip can thiệp khoa Chẩn đoán hình ảnh tiến hành luồn các ống thông đồng trục vào vị trí shunt tĩnh mạch vị - thận qua đường mở vào tĩnh mạch đùi phải, sau đó đặt một dù (Plug) chặn vào vị trí shunt. Qua một microcatheter bên cạnh Plug, vật liệu xốp tắc mạch (sponge) được bơm cho đến khi lấp đầy búi giãn tĩnh mạch dạ dày. Sau khi chụp kiểm tra lại không thấy còn hiện hình luồng thông. Ekip rút các ống thông khỏi mạch máu và kết thúc can thiệp điều trị xuất huyết tiêu hóa.
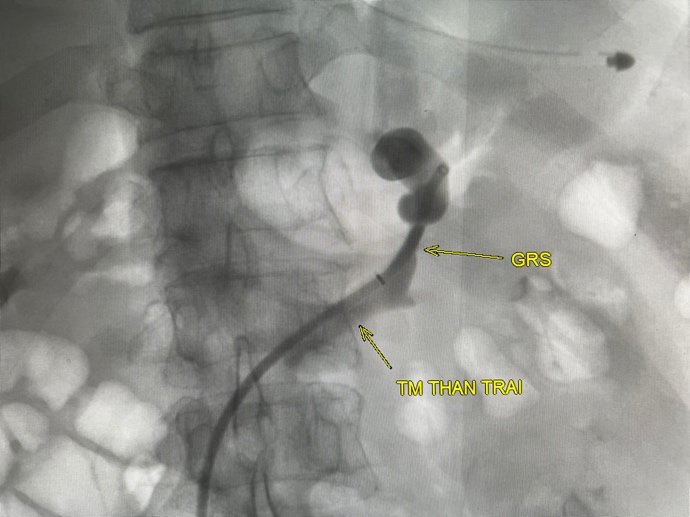
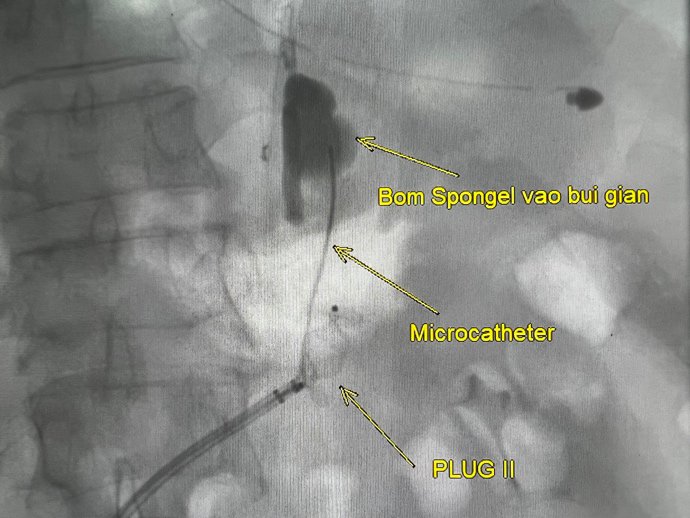
Sau can thiệp điều trị xuất huyết tiêu hóa, bệnh nhân của chúng tôi đau ở mức độ nhẹ vị trí hạ sườn trái và không gặp phải các biến chứng hay được ghi nhận của PARTO.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.